احمرار الأطراف المؤلم
| احمرار الأطراف المؤلم | |
|---|---|
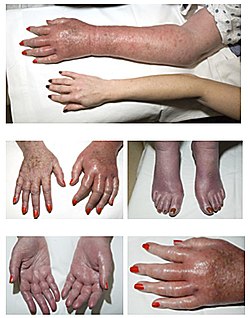 Erythromelalgia in a 77-year-old woman with longstanding كثرة الحمر الحقيقية
| |
| معلومات عامة | |
| الاختصاص | طب القلب |
| من أنواع | جلاد وراثي، وأمراض الانسداد الشريانية ، واعتلال الأعصاب المحيطية، ومرض |
| التاريخ | |
| المكتشف | سيلاس وير ميتشل |
| سُمي باسم | سيلاس وير ميتشل |
| تعديل مصدري - تعديل | |
احمرار الأطراف المؤلم[1] أو داء ميتشل (بالإنجليزية: Erythromelalgia) (نسبةً إلى مكتشفه سيلاس وير ميتشل) هو اضطراب نادر لآلام الأوعية المحيطية يحصل فيه انسداد نوبي في الأوعية الدموية، الذي عادةً ما يكون في الطرفين السفليين أو اليدين (في كثير من الأحيان تحصل الأعراض وتتراجع بشكل يومي)، ثم تصبح مُبَيِّغة وملتهبة. هناك ألم حارق شديد (في الألياف الصغيرة للأعصاب الحسية) واحمرار في الجلد. الهجمات دورية وعادة ما تحدث بسبب الحرارة، الضغط، النشاط الخفيف، الإرهاق، الأرق أو الإجهاد.
قد يحدث احمرار الأطراف المؤلم كإضطراب أولي أو ثانوي (أي كاضطراب منعزل أو عرض لمرض آخر). يمكن أن ينتج احمرار الأطراف المؤلم الاعتلال العصبي المحيطي في الألياف الصغيرة أيًا كان سببه، كثرة الحمر الحقيقية، كثرة الصفيحات الأولية،[2] فرط كولسترول الدم، التسمم بعيش الغراب، التسمم بالزئبق وبعض أمراض المناعة الذاتية. يحدث احمرار الأطراف المؤلم الأولي بسبب طفرة في جين الوحدة الفرعية α SCN9A في قناة الصوديوم المبوّبة بالجهد.
في عام 2004، أصبح احمرار الأطراف المؤلم أول اضطراب بشري يمكن فيه ربط طفرة القناة الأيونية بألم الأعصاب المزمن،[3] عندما نُشر ارتباطها بجين SCN9A في البداية في مجلة علم الوراثة الطبية.[4] في وقت لاحق من ذلك العام، في مقال نُشر في مجلة علم الأعصاب، أوضح كامينز وآخرون، باستخدام تسجيلات مشبك الجهد، أن هذه الطفرات عززت وظيفة قنوات الصوديوم NaV1.7، المُعبّر عنها بشكل تفضيلي ضمن الخلايا العصبية المحيطية. [5]
بعد عام واحد، في مقال في برين، أظهر ديب حاج وآخرون أن قنوات NaV1.7 الطافرة، لدى العائلات المصابة باحمرار الأطراف المؤلم الموروث، تؤدي إلى عُقْدَةُ الجَذْرِ الظَّهْرانِيّ (دي آر جي، المحيطية الحسية) وفرط استثارة الخلايا العصبية، مما يظهر الارتباط الميكانيكي بين هذه الطفرات والألم، وبالتالي يثبت بقوة أن طفرة الكسب الوظيفي NaV1.7 هي أساس جزيئي لاحمرار الأطراف المؤلم الوراثي.[6] على العكس من ذلك، في ديسمبر 2006، أبلغ فريق من جامعة كامبريدج عن حدوث طفرة في SCN9A أدت إلى نقص تام في الإحساس بالألم في أحد عازفي الشوارع الباكستانيين وبعض أفراد عائلته. لم يشعر بأي ألم، ومشى على الجمر الساخن وطعن نفسه للترفيه عن الحشود.[7] بحلول عام 2013، رُبطت ما يقرب من اثني عشرة طفرة كسب وظيفي NaV1.7 باحمرار الأطراف المؤلم الوراثي.[8] وُثق البحث الذي امتد لعدة عقود والذي حدد الجين SCN9A على أنه سبب احمرار الأطراف المؤلم الوراثي في كتاب من تأليف ستيفن واكسمان بعنوان مطاردة رجال على النار: قصة البحث عن جين الألم.[9]
أسباب احمرار الأطراف المؤلم
[عدل]- اضطرابات التكاثر النقيي (Myeloproliferative Disorder)
- الادوية (مثل: بروموكريبتين، وحاصرات قنوات الكالسيوم (نيفيديبين، فيلوديبين، ونيكارديبين،)
- عدوى جرثومية
- تسمم الفطر
- الطفرة الجينية
- مرتبط مع اضطرابات أخرى (مثل: ذئبة حمامية مجموعية ، مرض نقص المناعة المكتسبة ، السكري ، التهاب المفاصل ، النقرس )
- مجهولة السبب
الأعراض والعلامات
[عدل]تشمل أبرز أعراض احمرار الجلد المؤلم نوبات من الحُمامى، تورم، إيلام عميق في الأنسجة الرخوة (عادةً ما يكون متشععًا أو مفاجئًا) والمضض، بالإضافة إلى إحساس حارق مؤلم عادة ما يبدأ في الأطراف. عادةً ما تكون هذه الأعراض متناظرة وتتظاهر في الأطراف السفلية أكثر من الأطراف العلوية. قد تتظاهر الأعراض أيضًا في الأذنين أو الوجه. بالنسبة لاحمرار الأطراف المؤلم الثانوي، فإن الهجمات تُسبق وتحدث بسبب المرض الأساسي الأولي. بالنسبة لاحمرار الأطراف المؤلم الأولي، يمكن أن تستمر النوبات من ساعة إلى أشهر في كل مرة ويمكن أن تكون غير متكررة أو تتكرر لدرجة عدة مرات في اليوم. تحدث النوبات بشكل متكرر في الليل، وبالتالي من شأنها التأثير على النوم بشكل كبير. المحفزات الشائعة لنوبات النهار هي الجهد، تعرض الأطراف المصابة للحرارة، استهلاك الكحول أو الكافيين وأي ضغط مطبق على الأطراف. لدى بعض المرضى، من المعروف أن السكر واستهلاك البطيخ من شأنه أن يحفز بدء النوبة. يتجنب العديد من المصابين باحمرار الأطراف المؤلم ارتداء الأحذية والجوراب لأن الحرارة التي يولدها هذا من شأنها التسبب بنوبة. من النادر وجود ظاهرة رينو إلى جانب احمرار الأطراف المؤلم، ولكن أبلغ عن دراسات لحالات مرضى لديهم كلا التشخيصين في المجلات الطبية.[10] قد تظهر الأعراض بشكل تدريجي ومتزايد، وقد تستغرق أحيانًا سنوات حتى تصبح شديدة بما يكفي لكي يلتمس المرضى الرعاية الطبية. وفي حالات أخرى تستكمل شدة الأعراض فور لحظة ظهورها.
يتسم احمرار الأطراف المؤلم بألم حارق في أصابع القدم وباطن القدم، مصحوبًا باحمرار ووذمة واحتقان في القدم. قد يعاني عدد قليل من المرضى من الحمى والخفقان والصداع وآلام المفاصل. في وباء عام 1987 في هوبي، عانى 60.6% من المرضى من نزلات البرد و 91.2% أصيبوا بالتهاب البلعوم قبل ظهور احمرار الأطراف المؤلم.[11]
التشخيص
[عدل]يعد احمرار الأطراف المؤلم حالة يصعب تشخيصها إذ لا يوجد اختبارات محددة متاحة لهذا الهدف. ومع ذلك، لوحظ انخفاض كثافة الشعيرات الدموية مجهريًا أثناء الالتهاب، ولوحظ أيضًا انخفاض نضح الشعيرات الدموية لدى المرضى. يوجد اختبار آخر لهذا الهدف وهو جعل المريض يرفع ساقيه، وملاحظة تغير لون الجلد (من الوردي إلى الشاحب). تشمل الاختبارات التي تُجرى في الجامعات اختبار الأعصاب الحسية الكمي، كمونات العمل المحرضة بالليزر، اختبار التعرق واختبار كثافة الألياف العصبية الحسية في للبشرة (وهو اختبار موضوعي لاعتلال الأعصاب الحسي في الألياف الصغيرة). بسبب العوامل المذكورة أعلاه، قد يواجه المرضى تأخيرات في التشخيص.[12][13][14]
بمجرد التأكد أن احمرار الأطراف المؤلم ليس ثانويًا لمرض آخر، يمكن المباشرة بالسيطرة على المرض. تتظاهر بعض الأمراض بأعراض مشابهة لأعراض احمرار الأطراف المؤلم. على سبيل المثال، تتظاهر متلازمة الألم الناحي المركب بألم حارق شديد واحمرار، إلا أن هذه الأعراض غالبًا ما تكون أحادية الجانب (عكس متناظرة) وتصيب الأطراف القريبة وليس البعيدة بشكل حصري أو بشكل أساسي. علاوةً على ذلك، فإن الهجمات التي تسببها الحرارة ويخففها التبريد أقل شيوعًا في متلازمة الألم الناحي المركب.
يحدث احمرار الأطراف المؤلم نتيجة الإصابة بأمراض أحيانًا. فيما يلي قائمة ببعض الأمراض التي من المعروف أنها تسبب احمرار الأطراف المؤلم:[15]
- مرض تكاثر نقوي
- ارتفاع كولسترول الدم
- أمراض المناعة الذاتية
- اعتلال الأعصاب المحيطية بالألياف الصغيرة
- مرض فابري
- التسمم بالزئبق
- التسمم بعيش الغراب
- انقطاع النفس الانسدادي النومي
- عرق النسا
- بعض الأدوية، مثل الفلوروكينولونات والبروموكريبتين والبرغوليد والفيراباميل والتيكلوبيدين
علاج احمرار الاطراف المؤلم
[عدل]- تبريد المنطقة المصابة بالماء البارد أو الثلج.
- رفع الأطراف المصابة قد يساعد على تخفيف الاعراض.
- تجنب الطقس شديد الحرارة ومحاولة تبريد البيئة المحاطة.
- تجنب ممارسة الرياضة الشاقة، إذ من الممكن زيادة ظهور الاعراض.
- أدوية مثبطة للصفائح.
الأدوية المتعلقة ب احمرار الاطراف المؤلم
[عدل]الادوية المثبطة للصفائح: مثل أسبرين ، دواء anagrelide
مصادر
[عدل]الأمراض الجلدية احمرار الاطراف المؤلم - erythromelalgia
مراجع
[عدل]- ^ محمد مرعشي (2003). معجم مرعشي الطبي الكبير (بالعربية والإنجليزية). بيروت: مكتبة لبنان ناشرون. ص. 16. ISBN:978-9953-33-054-9. OCLC:4771449526. QID:Q98547939.
- ^ Khalid F، Hassan S، Qureshi S، Qureshi W، Amer S (2012). "Erythromelalgia: An Uncommon Presentation Precipitated by Aspirin Withdrawal". Case Reports in Medicine. ج. 2012: 616125. DOI:10.1155/2012/616125. PMC:3403327. PMID:22844295.
- ^ Waxman، Stephen G.؛ Dib-Hajj، Sulayman D. (يونيو 2005). "Erythromelalgia: A hereditary pain syndrome enters the molecular era". Annals of Neurology. ج. 57 ع. 6: 785–8. DOI:10.1002/ana.20511. PMID:15929046. S2CID:24267097.
- ^ Yang Y، Wang Y، Li S، وآخرون (2004). "Mutations in SCN9A, encoding a sodium channel alpha subunit, in patients with primary erythermalgia". J. Med. Genet. ج. 41 ع. 3: 171–4. DOI:10.1136/jmg.2003.012153. PMC:1735695. PMID:14985375.
- ^ Cummins، Theodore R.؛ Dib-Hajj، Sulayman D.؛ Waxman، Stephen G. (22 سبتمبر 2004). "Electrophysiological Properties of Mutant Nav1.7 Sodium Channels in a Painful Inherited Neuropathy". Journal of Neuroscience. ج. 24 ع. 38: 8232–8236. DOI:10.1523/jneurosci.2695-04.2004. PMC:6729696. PMID:15385606.
- ^ Dib-Hajj, S. D.; Rush, A. M.; Cummins, T. R.; Hisama, F. M.; Novella, S.; Tyrrell, L.; Marshall, L.; Waxman, S. G. (15 Jun 2005). "Gain-of-function mutation in Nav1.7 in familial erythromelalgia induces bursting of sensory neurons". Brain (بالإنجليزية). 128 (8): 1847–1854. DOI:10.1093/brain/awh514. ISSN:1460-2156. PMID:15958509.
- ^ Cox، James J.؛ Reimann، Frank؛ Nicholas، Adeline K.؛ Thornton، Gemma؛ Roberts، Emma؛ Springell، Kelly؛ Karbani، Gulshan؛ Jafri، Hussain؛ Mannan، Jovaria؛ Raashid، Yasmin؛ Al-Gazali، Lihadh؛ Hamamy، Henan؛ Valente، Enza Maria؛ Gorman، Shaun؛ Williams، Richard؛ McHale، Duncan P.؛ Wood، John N.؛ Gribble، Fiona M.؛ Woods، C. Geoffrey (2006). "An SCN9A channelopathy causes congenital inability to experience pain". Nature. ج. 444 ع. 7121: 894–898. Bibcode:2006Natur.444..894C. DOI:10.1038/nature05413. ISSN:0028-0836. PMC:7212082. PMID:17167479.
- ^ Dib-Hajj, Sulayman D.; Yang, Yang; Black, Joel A.; Waxman, Stephen G. (12 Dec 2012). "The NaV1.7 sodium channel: from molecule to man". Nature Reviews Neuroscience (بالإنجليزية). 14 (1): 49–62. DOI:10.1038/nrn3404. ISSN:1471-003X. PMID:23232607. S2CID:5489010.
- ^ G.، Waxman, Stephen (2018). Chasing men on fire : the story of the search for a pain gene. Cambridge, MA: The MIT Press. ISBN:9780262344722. OCLC:1028188541.
{{استشهاد بكتاب}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Berlin AL، Pehr K (مارس 2004). "Coexistence of erythromelalgia and Raynaud's phenomenon". J. Am. Acad. Dermatol. ج. 50 ع. 3: 456–60. DOI:10.1016/S0190-9622(03)02121-2. PMID:14988692.
- ^ Zheng ZM، Hu JM، Liu SF، Zhang JH، Zhu WP (1987). "Survey of epidemic erythromelalgia in Hanchuan and Puqi of Hubei Province. Chinese Journal of Experimental and Clinical Virology". ج. 1: 34–39.
{{استشهاد بدورية محكمة}}: الاستشهاد بدورية محكمة يطلب|دورية محكمة=(مساعدة) - ^ Mørk، Cato؛ Asker، Claes (2013). "Combined computer assisted capillary microscopy and laser Doppler imaging used to assess redistribution changes in skin of erythromelalgic patients during treatment with misoprostol". مؤرشف من الأصل في 2021-06-28.
{{استشهاد بدورية محكمة}}: الاستشهاد بدورية محكمة يطلب|دورية محكمة=(مساعدة) - ^ Davis MD، Weenig RH، Genebriera J، Wendelschafer-Crabb G، Kennedy WR، Sandroni P (سبتمبر 2006). "Histopathologic findings in primary erythromelalgia are nonspecific: special studies show a decrease in small nerve fiber density". J Am Acad Dermatol. ج. 55 ع. 3: 519–22. DOI:10.1016/j.jaad.2006.04.067. PMID:16908366.
- ^ "Diagnosis". rare diseases.org. NORD - National Organization for Rare Disorders. مؤرشف من الأصل في 2021-08-26.
- ^ Novella SP، Hisama FM، Dib-Hajj SD، Waxman SG (2007). "A case of inherited erythromelalgia". Nature Clinical Practice Neurology. ج. 3 ع. 4: 229–34. DOI:10.1038/ncpneuro0425. PMID:17410110. S2CID:7017831.