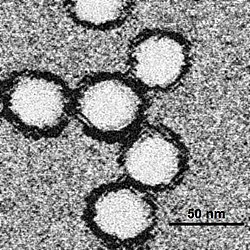
حمى غرب النيل
| حمى غرب النيل | |
|---|---|
فيروس غرب النيل
| |
| معلومات عامة | |
| الاختصاص | أمراض معدية (اختصاص طبي) |
| من أنواع | مرض فيروسي[1]، ومرض فيروسي معدي |
| الأسباب | |
| الأسباب | انتشار فيروس حمى غرب النيل بواسطة البعوضيات[2] |
| طريقة انتقال العامل المسبب للمرض | عبر البعوض [3]، وزراعة الأعضاء |
| المظهر السريري | |
| البداية المعتادة | بعد 14 يوم من التعرض للفيروس |
| الأعراض | لا شيء، حمى، صداع، تقيؤ، طفح[2] |
| المدة | أسابيع إلى أشهر[2] |
| المضاعفات | التهاب الدماغ، التهاب السحايا[2] |
| الإدارة | |
| الوقاية | الحد من انتشار البعوض ومنع لسعاتها[2] |
| التشخيص | حسب الأعراض واختبارات الدم[2] |
| العلاج | علاج (طب) (علاج الألم)[2] |
| المآل | 10% خطر الموت بين الإصابات الشديدة[2] |
| تعديل مصدري - تعديل | |
حمّى غرب النيل هو مرض فيروسي ينتشر بواسطة البعوض.[2] لا تظهر أعراض أو قد تظهر أعراض قليلة عند حوالي 75% من الأشخاص المصابين.[2] يتطور عند 20% من المصابين حمى، صداع، تقيؤ، أو طفح جلدي.[2] عند أقل من 1% من المصابين، يحدث التهاب الدماغ أو التهاب السحايا، مع تصلّب في الرقبة أو ارتباك.[2] يستغرق الشفاء من عدّة أسابيع إلى عدّة أشهر.[2] أما خطر الوفاة بين المصابين الذين تأثّر جهازهم العصبي فتصل نسبته إلى 10%.[2]
ينتشر فيروس غرب النيل عادةً عن طريق البعوض المصاب.[2] يُصاب البعوض بالعدوى عندما تتغذى على دم طيور مصابة.[2] نادراً ما ينتشر الفيروس عن طريق نقل الدم أو زرع الأعضاء أو من الأم إلى الطفل أثناء الحمل أو الولادة أو الرضاعة الطبيعية.[2] ومن ناحية أخرى لا ينتشر بين الناس مباشرة[4] من عوامل خطر المرض الشديد أن تزيد سنّ المصاب عن 60 عاماً ووجود مشاكل صحية أخرى.[2] يعتمد التشخيص عادةً على الأعراض واختبارات الدم.[2]
لا يوجد أي لقاح لعلاج الإنسان.[2] أفضل طريقة للحد من خطر العدوى هي تجنّب لسعات البعوض.[2] ويمكن ذلك بإزالة برك المياة الراكدة كالمياه المتراكمة في الإطارات القديمة والدلاء والمزاريب وبرك السباحة، [2] واستخدام طاردات الحشرات وعوازل النوافذ والناموسيات.[2][4] في حين لا يوجد علاج محدد، إلا أن مسكنات الألم قد تكون مفيدة.[2]
تحدث حمى غرب النيل في أوروبا، والشرق الأوسط وأفريقيا والهند وآسيا وأستراليا وأمريكا الشمالية.[2] في الولايات المتحدة، تم الإبلاغ عن آلاف الحالات سنوياً، يحدث معظمها في شهري آب (أغسطس) وأيلول (سبتمبر).[4][5] اكتشف الفيروس في أوغندا عام 1937 واكتشف للمرة الأولى في أمريكا الشمالية عام 1999. وقد يحدث مرض شديد لدى الخيول أيضاً.[4] ثمة نظام مراقبة في الطيور مفيد في الكشف المبكر عن احتمال تفشي المرض عند الإنسان.[4]
الأعراض
[عدل]تتمثل أعراض فيروس غرب النيل في الحمى والصداع والغثيان والقئ وتورم الغدد اللمفاوية بالإضافة إلى طفح جلدي في بعض الأحيان، أما عن العدوى فهي لا تظهر بها أعراض في 80% من الحالات التي تصاب بالعدوى، وبإمكانها أيضاً الإصابة بحالة وخيمة من مرض غرب النيل .[6]
أما عن أعراض المرض الوخيم هي الصداع وتصلب الرقبة والحمى الشديدة والتوهان والرعشة والغيبوبة والرعاش والشلل،[7] وتظهر الفحوصات أن واحداً من 150 مريض بهذا الفيروس يصاب بشكل مرضي وخيم، يصاب بهذا الفيروس الأفراد في أي مرحلة عمرية يمرون بها، فليس له عمر محدد للإصابة .[8]
أعراض المرض على الخيل:
إن عدوى فيروس حمى غرب النيل في الخيل ليس دائماً ما تكون مصحوبة بأعراض مرضية. حيث أن 10 % فقط من الخيل يظهر عليها أعراض المرض. الفيروس يصيب الجهاز العصبي المركزي للخيل مما يؤدي إلى التهاب الدماغ، والتهاب السحايا (الأغشية) للدماغ و الحبل الشوكي. فترة حضانة المرض غالباً من 5 إلى 15 يوم.[9][10] الأعراض المرضية تعكس الطبيعة العصبية للمرض وهي:
- حمى.[11]
- عدم الاتزان.[12]
- ضعف وشلل بالقوائم
- الرقود.
- ضعف البصر.
- عدم القدرة على البلع.
- تشنجات بالعضلات.
- تصلب العضلات.
- شلل بأعصاب الوجه.
عوامل الخطورة في فيروس حمى غرب النيل
يعتبر توقيت الإصابة بفيروس حمى غرب النيل هو ما بين شهر يوليو إلى شهر سبتمبر، وتزداد حالات إصابة الأفراد بهذا الفيروس للأفراد الذين يعملون في الأماكن المفتوحة بعيداً عن المكاتب والأماكن المغلقة بشكل عام .[13][14]
أما عن احتمال إصابة الفرد بالعدوى الخطية فهو احتمال ضعيف جداً يعادل حوالي 1% تقريباً، أما في حالة كبر السن تكون الإصابة تصل شديدة وتظهر أعراض مميتة على الأفراد الذين يبدأ سنهم من خمسين عاماً فما فوق، بالإضافة إلى الأشخاص الذين يعانون من ضعف المناعة، ومن يعاني من ضعف المناعة يكون معرض لاكتساب الفيروس بشكل مميت.[15][16]
تاريخ المرض
[عدل]
في الخيول :
- إنتشر المرض عام 1912 في نبراسكا أو كلاهوما وكولورادود وعلى هيئة وباء شديد في الخيول أدى إلى نفوق 125 ألف حالة . تفشى الوباء في الخيول .[24]
- في فرنسا عام 1962 – 1964 وكانت نسبة الإصابة 10% ونسبة النفوق 30% .[25]
- وظهر المرض في مصر عام 1953 – 1956 وجاوزت نسبة النفوق 25% ، في المغرب ظهر المرض عام 1966 وكانت نسبة النفوق 44% ، وعام 2000 ظهر المرض في إيطاليا وفلسطين وكانت نسبة النفوق 42% و 19% على الترتيب .[17]
- وظهر المرض في الولايات المتحدة الأمريكية عام 1999 وسجلت نسبة النفوق 36% وفي عام 2000 و 2001 سجلت نسبة النفوق 25%.[18]
- في عام 2002 ظهر المرض في خمس مقاطعات بكندا ووجد أن أكثر من ثلث الحالات الإيجابية توجد في المناطق التي بها مساحات كبيرة من المستنقعات والأراضي الرطبة .[26]
ثانياً :- في الإنسان :
- انتشر المرض انتشارا واسع في حوض البحر المتوسط عام 1950 – 1960 .[27]
- حدث وباء في مصر خلال الفترة من 1951 – 1954 وتم عزل الفيروس من عينات دم الأطفال في قرى شمال القاهرة وإمتد إلى الدلتا، وإنتشر المرض في الكبار ولكن يظهر المرض بصورة حادة في الأطفال وخاصة في الأعمرا من 4 – 6 سنوات .[19][20][21]
- ظهر المرض في حيفا عام 1951 وسجل وباء حمى غرب النيل في جنوب أفريقيا عام 1974 ونتج عنه إصابة الآلاف من البشر في منطقة كارو .[28]
- في عام 1996 ظهر وباء في رومانيا وفلسطين وفي عام 1998 ظهر في إيطاليا وروسيا . عاود المرض ظهوره مرة أخرى في فلسطين وفرنسا عام 2000 .
- كان أول ظهور للمرض في نصف الكرة الغربي عام 1999 وشخص علماء الأوبئة والأمراض المعدية المرض بأنه حمى سانت لويس نظرا للتشابه الشديد بين فيروس غرب النيل والفيروس الذي يسبب حمى سانت لويس .[29][30][31]
- يعزى انتشار المرض في الولايات المتحدة عن طريق المسافرين المصابين أو الطيور المهاجرة المصابة.
التشخيص
[عدل]
يمكن تشخيص فيروس غرب النيل باستخدام عدد من الاختبارات المختلفة:[32]
- انقلاب تفاعلية أضداد الغلوبولين المناعي G (أو زيادة كبيرة في عيارات الأضداد) في عيّنتين متسلسلتين تم جمعهما بفارق أسبوع عن طريق مقايسة الممتز المناعي المرتبط بالأنزيم.[33]
- التقاط أضداد الغلوبولين المناعي M عن طريق مقايسة الممتز المناعي المرتبط بالأنزيم.[34]
- الاختبارات الاستعدالية.
- الكشف عن الفيروس من خلال النسخ العكسي- تفاعل البوليميراز السلسلي.
- عزل الفيروس عن طريق الزراعة الخلوية.
ويمكن الكشف عن الغلوبولين المناعي M في معظم عيّنات السائل الدماغي النخاعي والعيّنات المصلية المجموعة من المرضى المصابين بفيروس غرب النيل عند التماسهم الاستشارة الطبية. وقد تظلّ أضداد الغلوبولين المناعي M قائمة لمدة تتجاوز العام.
الوقاية
[عدل]الوقاية من انتقال العدوى بين الخيول
[عدل]نظراً لظهور فاشيات فيروس غرب النيل بين الحيوانات قبل ظهورها بين البشر، فإنّ من الضروري وضع نظام لترصد صحة الحيوان بشكل نشط من أجل الكشف عن الحالات الجديدة بين الطيور والخيول والتمكّن من إعطاء إنذارات مبكّرة للسلطات المعنية بالصحة البيطرية والصحة العمومية. ومن المهمّ، في إقليم الأمريكتين، مساعدة المجتمعات المحلية من خلال إبلاغ السلطات المحلية بالطيور النافقة.
وقد تم استحداث لقاحات لفائدة الخيول. أمّا العلاج فهو داعم ومتساوق مع الممارسات البيطرية المعيارية الخاصة بالحيوانات المصابة بعامل فيروسي.
الحد من مخاطر إصابة البشر بالعدوى
[عدل]
نظراً لعدم وجود أيّ لقاح فإنّ السبيل الوحيد للحد من العدوى بين البشر هو إذكاء الوعي بعوامل الخطر وتثقيف الناس بشأن التدابير التي يمكنهم اتخاذها للحد من أشكال التعرّض للفيروس.[35][36]
وينبغي أن تركّز الرسائل الصحية العمومية التثقيفية على الإجراءات التالية:
- تخفيض مخاطر انتقال العدوى عن طريق البعوض. ينبغي أن تركّز جهود الوقاية، أوّلاً، على حماية الأشخاص والمجتمعات المحلية من لدغات البعوض باستعمال الناموسيات ومنفّرات البعوض الشخصية وبارتداء ألبسة فاتحة اللون (قمصان طويلة الأكمام وسراويل) وتجنّب القيام بأنشطة في الهواء الطلق حينما يبلغ نشاط البعوض ذروته.[37][38]
- تخفيض مخاطر انتقال العدوى من الحيوانات إلى البشر. ينبغي ارتداء القفازات وغيرها من الملابس الحمائية عند مناولة الحيوانات المريضة أو أنسجتها، وأثناء عمليات ذبح الحيوانات وإعدامها.[39]
- تخفيض مخاطر انتقال العدوى عن طريق عمليات نقل الدم وزرع الأعضاء. ينبغي النظر، أثناء وقوع الفاشيات، في إمكانية فرض قيود على عمليات التبرّع بالدم والأعضاء وإمكانية إجراء فحوص مختبرية في المناطق المتضرّرة بعد تقييم الوضع الوبائي السائد على الصعيدين المحلي والإقليمي.
مكافحة النواقل
[عدل]تعتمد وقاية البشر بشكل فعال من الإصابة بعدوى فيروس غرب النيل على وضع برامج شاملة ومتكاملة لترصد البعوض ومكافحته في المناطق التي ينتشر فيها الفيروس. وينبغي أن تكشف الدراسات عن أنواع البعوض المحلية التي تؤدي دوراً في نقل الفيروس، بما في ذلك الأنواع التي قد تقوم بدور «الجسر» الرابط بين الطيور والبشر. كما ينبغي التركيز على تدابير المكافحة المتكاملة، بما في ذلك الحد من البعوض في المصدر (بمشاركة المجتمعات المحلية) وإدارة المياه واستعمال المواد الكيميائية وأساليب المكافحة البيولوجية.
الوقاية من العدوى في مرافق الرعاية الصحية
[عدل]ينبغي للعاملين الصحيين الذين يقدمون خدمات الرعاية لمرضى يُشتبه في إصابتهم بعدوى فيروس غرب النيل، أو مرضى تأكّدت إصابتهم بتلك العدوى، أو الذين يناولون عيّنات جُمعت من هؤلاء المرضى، تنفيذ الاحتياطات المعيارية الخاصة بمكافحة العدوى. كما ينبغي أن تُناول العيّنات التي تُجمع من أشخاص يُشتبه في إصابتهم بعدوى فيروس غرب النيل، أو من حيوانات يُشتبه في إصابتها بتلك العدوى، من قبل عاملين مدرّبين يعملون في مختبرات تمتلك المعدات المناسبة.
العلاج
[عدل]لا يوجد علاج فعال متخصص ولكن يقتصر على العلاج الأعـراضي وإعطاء الفيتامينات مثل فيتامين إي وفي الحالات شديدة الإصابة نستخدم الأدوية المضادة للالتهاب ويستخدم المينتول لتخفيف الورم بالمخ والحبل الشوكي .
رغم أن الأدوية المضادة للفيروسات ليس لها تأثير ظاهر إلا أنه ممكن إستخدامها في الإنسان .
معرض صور
[عدل]المراجع
[عدل]- ^ Disease Ontology (بالإنجليزية), 27 May 2016, QID:Q5282129
- ^ ا ب ج د ه و ز ح ط ي يا يب يج يد يه يو يز يح يط ك كا كب كج كد كه "General Questions About West Nile Virus". www.cdc.gov (بالإنجليزية الأمريكية). 19 Oct 2017. Archived from the original on 2017-10-26. Retrieved 2017-10-26.
- ^ Disease Ontology (بالإنجليزية), 27 May 2016, QID:Q5282129
- ^ ا ب ج د ه "West Nile virus". World Health Organization. يوليو 2011. مؤرشف من الأصل في 2017-10-18. اطلع عليه بتاريخ 2017-10-28.
- ^ "Final Cumulative Maps and Data | West Nile Virus | CDC". www.cdc.gov (بالإنجليزية الأمريكية). 24 Oct 2017. Archived from the original on 2017-10-27. Retrieved 2017-10-28.
- ^ Olejnik E (1952). "Infectious adenitis transmitted by Culex molestus". Bull Res Counc Isr. ج. 2: 210–1.
- ^ Asnis DS، Conetta R، Teixeira AA، Waldman G، Sampson BA (مارس 2000). "The West Nile Virus outbreak of 1999 in New York: the Flushing Hospital experience". Clin. Infect. Dis. ج. 30 ع. 3: 413–8. DOI:10.1086/313737. PMID:10722421.
- ^ Davis LE، DeBiasi R، Goade DE، وآخرون (سبتمبر 2006). "West Nile virus neuroinvasive disease". Ann Neurol. ج. 60 ع. 3: 286–300. DOI:10.1002/ana.20959. PMID:16983682.
- ^ Flores Anticona EM، Zainah H، Ouellette DR، Johnson LE (2012). "Two case reports of neuroinvasive west nile virus infection in the critical care unit". Case Rep Infect Dis. ج. 2012: 839458. DOI:10.1155/2012/839458. PMC:3433121. PMID:22966470.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ Carson PJ، Konewko P، Wold KS، وآخرون (2006). "Long-term clinical and neuropsychological outcomes of West Nile virus infection" (PDF). Clin. Infect. Dis. ج. 43 ع. 6: 723–30. DOI:10.1086/506939. PMID:16912946. مؤرشف من الأصل (PDF) في 2020-03-14.
- ^ Mojumder, D. K., Agosto, M., Wilms, H.؛ وآخرون (مارس 2014). "Is initial preservation of deep tendon reflexes in West Nile Virus paralysis a good prognostic sign?". Neurology Asia. ج. 19 ع. 1: 93–97. PMC:4229851. PMID:25400704.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ Montgomery SP، Chow CC، Smith SW، Marfin AA، O'Leary DR، Campbell GL (2005). "Rhabdomyolysis in patients with west nile encephalitis and meningitis". Vector-Borne and Zoonotic Diseases. ج. 5 ع. 3: 252–7. DOI:10.1089/vbz.2005.5.252. PMID:16187894.
- ^ Jean CM، Honarmand S، Louie JK، Glaser CA (ديسمبر 2007). "Risk factors for West Nile virus neuroinvasive disease, California, 2005". Emerging Infect. Dis. ج. 13 ع. 12: 1918–20. DOI:10.3201/eid1312.061265. PMC:2876738. PMID:18258047.
- ^ Kumar D، Drebot MA، Wong SJ، وآخرون (2004). "A seroprevalence study of west nile virus infection in solid organ transplant recipients". Am. J. Transplant. ج. 4 ع. 11: 1883–8. DOI:10.1111/j.1600-6143.2004.00592.x. PMID:15476490.
- ^ Glass، WG؛ Lim JK؛ Cholera R؛ Pletnev AG؛ Gao JL؛ Murphy PM (17 أكتوبر 2005). "Chemokine receptor CCR5 promotes leukocyte trafficking to the brain and survival in West Nile virus infection". Journal of Experimental Medicine. ج. 202 ع. 8: 1087–98. DOI:10.1084/jem.20042530. PMC:2213214. PMID:16230476.
- ^ Glass، WG؛ McDermott DH؛ Lim JK؛ Lekhong S؛ Yu SF؛ Frank WA؛ Pape J؛ Cheshier RC؛ Murphy PM (23 يناير 2006). "CCR5 deficiency increases risk of symptomatic West Nile virus infection". Journal of Experimental Medicine. ج. 203 ع. 1: 35–40. DOI:10.1084/jem.20051970. PMC:2118086. PMID:16418398.
- ^ ا ب Kilpatrick، A.M. (2011). "Globalization, land use, and the invasion of West Nile virus". Science. ج. 334 ع. 6054: 323–327. DOI:10.1126/science.1201010. PMC:3346291. PMID:22021850.
- ^ ا ب Kilpatrick, AM, P Daszak, MJ Jones, PP Marra, LD Kramer (2006). "Host heterogeneity dominates West Nile virus transmission". Proceedings of the Royal Society B: Biological Sciences. ج. 273 ع. 1599: 2327–2333. DOI:10.1098/rspb.2006.3575. PMC:1636093. PMID:16928635.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) - ^ ا ب Schneider BS, McGee CE, Jordan JM, Stevenson HL, Soong L, Higgs S (2007). Baylis، Matthew (المحرر). "Prior exposure to uninfected mosquitoes enhances mortality in naturally-transmitted West Nile virus infection". PLoS ONE. ج. 2 ع. 11: e1171. DOI:10.1371/journal.pone.0001171. PMC:2048662. PMID:18000543.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: أسماء متعددة: قائمة المؤلفين (link) صيانة الاستشهاد: دوي مجاني غير معلم (link) - ^ ا ب Styer LM، Bernard KA، Kramer LD (2006). "Enhanced early West Nile virus infection in young chickens infected by mosquito bite: effect of viral dose". Am. J. Trop. Med. Hyg. ج. 75 ع. 2: 337–45. PMID:16896145.
- ^ ا ب Schneider BS، Soong L، Girard YA، Campbell G، Mason P، Higgs S (2006). "Potentiation of West Nile encephalitis by mosquito feeding". Viral Immunol. ج. 19 ع. 1: 74–82. DOI:10.1089/vim.2006.19.74. PMID:16553552.
- ^ Centers for Disease Control and Prevention (CDC) (2002). "Laboratory-acquired West Nile virus infections—United States, 2002". MMWR Morb. Mortal. Wkly. Rep. ج. 51 ع. 50: 1133–5. PMID:12537288.
- ^ Fonseca K، Prince GD، Bratvold J، وآخرون (2005). "West Nile virus infection and conjunctive exposure". Emerging Infect. Dis. ج. 11 ع. 10: 1648–9. DOI:10.3201/eid1110.040212. PMC:3366727. PMID:16355512.
- ^ Rijks، J.M.؛ Cito، F.؛ Cunningham، A.A.؛ Rantsios، A.T.؛ Giovannini، A. (2016). "Disease Risk Assessments Involving Companion Animals: an Overview for 15 Selected Pathogens Taking a European Perspective". Journal of Comparative Pathology. ج. 155 ع. 1: S75–S97. DOI:10.1016/j.jcpa.2015.08.003. ISSN:0021-9975.
- ^ Hayes EB، Komar N، Nasci RS، Montgomery SP، O'Leary DR، Campbell GL (2005). "Epidemiology and transmission dynamics of West Nile virus disease". Emerging Infect. Dis. ج. 11 ع. 8: 1167–73. DOI:10.3201/eid1108.050289a. PMC:3320478. PMID:16102302. مؤرشف من الأصل في 2011-07-29.
- ^ Centers for Disease Control and Prevention (CDC) (2002). "Intrauterine West Nile virus infection—New York, 2002". MMWR Morb. Mortal. Wkly. Rep. ج. 51 ع. 50: 1135–6. PMID:12537289.
- ^ Bugbee، LM؛ Forte LR (سبتمبر 2004). "The discovery of West Nile virus in overwintering Culex pipiens (Diptera: Culicidae) mosquitoes in Lehigh County, Pennsylvania". Journal of the American Mosquito Control Association. ج. 20 ع. 3: 326–7. PMID:15532939.
- ^ Goddard LB، Roth AE، Reisen WK، Scott TW (نوفمبر 2003). "Vertical transmission of West Nile Virus by three California Culex (Diptera: Culicidae) species". J. Med. Entomol. ج. 40 ع. 6: 743–6. DOI:10.1603/0022-2585-40.6.743. PMID:14765647.
- ^ Limesand KH، Higgs S، Pearson LD، Beaty BJ (2003). "Effect of mosquito salivary gland treatment on vesicular stomatitis New Jersey virus replication and interferon alpha/beta expression in vitro". J. Med. Entomol. ج. 40 ع. 2: 199–205. DOI:10.1603/0022-2585-40.2.199. PMID:12693849.
- ^ Wanasen N، Nussenzveig RH، Champagne DE، Soong L، Higgs S (2004). "Differential modulation of murine host immune response by salivary gland extracts from the mosquitoes Aedes aegypti and Culex quinquefasciatus". Med. Vet. Entomol. ج. 18 ع. 2: 191–9. DOI:10.1111/j.1365-2915.2004.00498.x. PMID:15189245.
- ^ Zeidner NS، Higgs S، Happ CM، Beaty BJ، Miller BR (1999). "Mosquito feeding modulates Th1 and Th2 cytokines in flavivirus susceptible mice: an effect mimicked by injection of sialokinins, but not demonstrated in flavivirus resistant mice". Parasite Immunol. ج. 21 ع. 1: 35–44. DOI:10.1046/j.1365-3024.1999.00199.x. PMID:10081770.
- ^ Tyler KL، Pape J، Goody RJ، Corkill M، Kleinschmidt-DeMasters BK (فبراير 2006). "CSF findings in 250 patients with serologically confirmed West Nile virus meningitis and encephalitis". Neurology. ج. 66 ع. 3: 361–5. DOI:10.1212/01.wnl.0000195890.70898.1f. PMID:16382032.
- ^ "2012 DOHMH Advisory #8: West Nile Virus" (PDF). New York City Department of Health and Mental Hygiene. 28 يونيو 2012. مؤرشف من الأصل (PDF) في 2013-12-03.
- ^ Papa A، Karabaxoglou D، Kansouzidou A (أكتوبر 2011). "Acute West Nile virus neuroinvasive infections: cross-reactivity with dengue virus and tick-borne encephalitis virus". J. Med. Virol. ج. 83 ع. 10: 1861–5. DOI:10.1002/jmv.22180. PMID:21837806.
- ^ Rios L، Maruniak JE (أكتوبر 2011). "Asian Tiger Mosquito, Aedes albopictus (Skuse) (Insecta: Diptera: Culicidae)". Department of Entomology and Nematology, University of Florida. EENY-319. مؤرشف من الأصل في 2012-09-26.
- ^ American Academy of Pediatrics (8 أغسطس 2012). "Choosing an Insect Repellent for Your Child". healthychildren.org. مؤرشف من الأصل في 2016-08-27. اطلع عليه بتاريخ 2016-08-24.
- ^ California Department of Public Health Tutorial for Local Agencies to Safely Collect Dead Birds Oral Swab Samples on RNAse Cards for West Nile Virus Testing نسخة محفوظة 2014-07-09 على موقع واي باك مشين. [وصلة مكسورة]
- ^ RNA virus preserving filter paper card نسخة محفوظة 2016-01-10 على موقع واي باك مشين.. fortiusbio.com
- ^ Hall، RA؛ Broom AK؛ Hartnett AC؛ Howard MJ؛ Mackenzie JS (فبراير 1995). "Immunodominant epitopes on the NS1 protein of MVE and KUN viruses serve as targets for a blocking ELISA to detect virus-specific antibodies in sentinel animal serum". Journal of Virological Methods. ج. 51 ع. 2–3: 201–10. DOI:10.1016/0166-0934(94)00105-P. PMID:7738140.
وصلات خارجية
[عدل]- De Filette M، Ulbert S، Diamond M، Sanders NN (2012). "Recent progress in West Nile virus diagnosis and vaccination". Vet. Res. ج. 43 ع. 1: 16. DOI:10.1186/1297-9716-43-16. PMC:3311072. PMID:22380523. مؤرشف من الأصل في 2020-04-07.
{{استشهاد بدورية محكمة}}: صيانة الاستشهاد: دوي مجاني غير معلم (link) - "West Nile Virus". Division of Vector-Borne Diseases, U.S. مراكز مكافحة الأمراض واتقائها (CDC). مؤرشف من الأصل في 2020-04-07.
- CDC—West Nile Virus—NIOSH Workplace Safety and Health Topic
- West Nile Virus Resource Guide—National Pesticide Information Center
- Vaccine Research Center (VRC)—Information concerning WNV vaccine research studies
- Virus Pathogen Database and Analysis Resource (ViPR): Flaviviridae
- Species Profile- West Nile Virus (Flavivirus), National Invasive Species Information Center, United States National Agricultural Library. Lists general information and resources for West Nile Virus.
- West Nile Virus—West Nile Encephalitis Brain Scans