انسولين

الأنسولين ( /ˈɪn.sjʊ.lɪn/ [1][2] جزيرة " ) هو هرمون ببتيدى تنتجه خلايا بيتا فى جزر البنكرياس المشفرة فى البشر بجين الأنسولين ( INS) . و هو الهرمون الابتنائى الرئيسى للجسم. ينظم عملية التمثيل الغذائى للكربوهيدرات والدهون والبروتينات عن طريق تعزيز امتصاص الجلوكوز من الدم لخلايا الكبد والدهون والعضلات الهيكلية . فى دى الأنسجة يتم تحويل الجلوكوز الممتص إما لجليكوجين ، عن طريق تكوين الجليكوجين ، أو لدهون ( الدهون الثلاثية )، عن طريق تكوين الدهون ؛ و فى الكبد، يتم تحويل الجلوكوز لكليهما.[3] يتم تثبيط إنتاج الجلوكوز و إفرازه بالكبد بشدة عن طريق التركيزات العالية من الأنسولين فى الدم.[4] يؤثر الأنسولين الدائر كمان على تركيب البروتينات فى مجموعة واسعة من الأنسجة. و هو هرمون بناء العضلات، يعمل على تعزيز تحويل الجزيئات الصغيرة فى الدم لجزيئات كبيرة فى الخلايا. يؤدى انخفاض الأنسولين فى الدم لتأثير معاكس، حيث يعزز عملية الهدم على نطاق واسع، و بالخصوص للدهون الاحتياطية فى الجسم . الخلايا بيتا حساسة لمستويات السكر فى الدم بحيث تفرز الأنسولين فى الدم استجابة لمستوى مرتفع من الجلوكوز، وتمنع إفراز الأنسولين لما تكون مستويات الجلوكوز منخفضة.[5] يتم تنظيم إنتاج الأنسولين كمان عن طريق الجلوكوز: حيث يعمل الجلوكوز المرتفع على تعزيز إنتاج الأنسولين فى الوقت نفسه توصل مستويات الجلوكوز المنخفضة لانخفاض الإنتاج.[6] يعمل الأنسولين على تعزيز امتصاص الجلوكوز واستقلابه فى الخلايا، و علشان كده خفض نسبة السكر فى الدم. تفرز الخلايا ألفا المجاورة لها، عن طريق أخذ إشاراتها من الخلايا بيتا، [5] الجلوكاجون فى الدم بالطريقة المعاكسة: زيادة الإفراز لما يكون مستوى الجلوكوز فى الدم منخفض، وانخفاض الإفراز لما تكون تركيزات الجلوكوز مرتفعة. يزيد الجلوكاجون من نسبة الجلوكوز فى الدم عن طريق تحفيز تحلل الجليكوجين وتكوين الجلوكوز فى الكبد.[5] إن إفراز الأنسولين والجلوكاجون فى الدم استجابة لتركيز الجلوكوز فى الدم هو الآلية الأساسية لاستقرار الجلوكوز .[5]
انخفاض أو غياب نشاط الأنسولين يوصل لالإصابة بمرض السكر ، هيا حالة من ارتفاع مستوى السكر فى الدم ( ارتفاع سكر الدم). هناك نوعان من المرض. فى مرض السكر من النوع الاولانى ، يتم تدمير خلايا بيتا عن طريق تفاعل مناعى ذاتى بحيث مش ممكن تصنيع الأنسولين أو إفرازه فى الدم.[7] فى مرض السكر من النوع التانى ، يكون تدمير خلايا بيتا أقل وضوحاو ده هو عليه فى النوع الأول، ولا يرجع لعملية مناعية ذاتية. بدل ذلك، يحدث تراكم للأميلويد فى جزر البنكرياس،و ده يؤدى على الأرجح لتعطيل تشريحها ووظايفها الفيزيولوجية.[5] لم يتم فهم آلية تطور مرض السكر من النوع 2 بشكل جيد لكن معروف أن انخفاض عدد خلايا بيتا الجزرية، وانخفاض الوظيفة الإفرازية لخلايا بيتا الجزرية اللى تبقى على قيد الحياة، ومقاومة الأنسولين فى الأنسجة الطرفية كلها عوامل متورطة فى المرض. يتميز مرض السكر من النوع التانى بزيادة إفراز الجلوكاجون اللى لا يتأثر بتركيز الجلوكوز فى الدم ولا يستجيب له. لكن الأنسولين لسه يفرز فى الدم استجابة لسكر الدم.[5] ونتيجة لذلك، يتراكم الجلوكوز فى الدم. يتكون بروتين الأنسولين البشرى من 51 حمض أمينى ، وله كتلة جزيئية 5808 دالتون . و هو ثنائى غير متجانس من السلسلة A والسلسلة B، اللى ترتبطمع بعضبروابط تانى كبريتيد . يختلف تركيب الأنسولين قليل بين أنواع الحيوانات. يختلف الأنسولين من مصادر حيوانية غير بشرية لحد ما فى فعاليته (فى تأثيرات التمثيل الغذائى للكربوهيدرات ) عن الأنسولين البشرى بسبب دى الاختلافات. يعتبر الأنسولين الخنزيرى قريب بشكل خاص من النسخة البشرية ، و كان يستخدم على نطاق واسع لعلاج مرضى السكر من النوع الاولانى قبل ما يتم إنتاج الأنسولين البشرى بكميات كبيرة بتقنيات الحمض النووى المؤتلف .[8][9][10][11]
الأنسولين كان هو أول هرمون ببتيدى تم اكتشافه. كان فريدريك بانتنج وتشارلز بيست ، اللى يعملو فى معمل جون ماكلويد فى جامعة تورنتو ، أول من عزل الأنسولين من بنكرياس الكلاب سنة 1921. قام فريدريك سانجر بتسلسل بنية الأحماض الأمينية سنة 1951،و ده جعل الأنسولين أول بروتين يتم تسلسله بالكامل.[12] تم تحديد البنية البلورية للأنسولين فى الحالة الصلبة من قبل دوروثى هودجكين سنة 1969. الأنسولين هو كمان أول بروتين يتم تصنيعه كيميائى و إنتاجه بتقنية إعادة تركيب الحمض النووى .[13] و هو مدرج فى قائمة منظمة الصحة العالمية النموذجية للأدوية الأساسية ، هيا الأدوية الاكتر أهمية اللازمة فى نظام صحى أساسي.
التطور وتوزيع الأنواع
[تعديل]الأنسولين ممكن نشأ من اكتر من مليار سنة.[14] الأصول الجزيئية للأنسولين تعود لما يقلش عن أبسط الكائنات حقيقية النواة وحيدة الخلية.[15] بصرف النظر عن الحيوانات، معروف كمان أن البروتينات الشبيهة بالأنسولين موجودة فى الفطريات والطلائعيات .[14] يتم إنتاج الأنسولين بخلايا بيتا فى جزر البنكرياس فى معظم الفقاريات وبجسم بروكمان فى بعض الأسماك العظمية .[16] القواقع المخروطية : Conus geographus و Conus tulipa ، هيا قواقع بحرية سامة تصطاد الأسماك الصغيرة، تستخدم أشكال معدلة من الأنسولين فى كوكتيلات السم الخاصة بها. إن سم الأنسولين، اللى يشبه فى تركيبه الأنسولين الطبيعى الموجود فى الأسماك اكتر من الأنسولين الطبيعى الموجود فى القواقع، يبطئ من حركة الأسماك المفترسة عن طريق خفض مستويات الجلوكوز فى الدم.[17][18]
إنتاج
[تعديل]
يتم إنتاج الأنسولين حصرى فى خلايا بيتا فى جزر البنكرياس عند الثدييات، و فى جسم بروكمان عند بعض الأسماك. يتم إنتاج الأنسولين البشرى من جين INS ، الموجود على الكروموسوم 11.[19] عند القوارض جينان وظيفيان للأنسولين؛ أحدهما مماثل لمعظم الجينات الثديية ( Ins2 )، والتانى نسخة رجعية تتضمن تسلسل المحفز لكن تفتقر لالإنترون ( Ins1 ).[20] تزيد عملية نسخ جين الأنسولين استجابة لارتفاع نسبة السكر فى الدم.[21] يتم التحكم فى ده فى المقام 1 خلال عوامل النسخ اللى تربط تسلسلات المعزز فى أزواج القواعد اللى عددها حوالى 400 قبل موقع بدء نسخ الجين.[19][21] عوامل النسخ الرئيسية اللى تؤثر على إفراز الأنسولين هيا PDX1 و NeuroD1 و MafA .[22][23][24][25] وقت حالة انخفاض الجلوكوز، يقع PDX1 (بروتين الصندوق المنزلى البنكرياسى والاثنى عشرى 1) فى المحيط النووى نتيجة للتفاعل مع HDAC1 و 2 ، [26] و ده يوصل لانخفاض إفراز الأنسولين.[27] يؤدى ارتفاع مستويات الجلوكوز فى الدم لفسفرة PDX1 ،و ده يوصل لخضوعه للانتقال النووى والارتباط بعنصر A3 جوه مُحفز الأنسولين.[28] عند النقل يتفاعل مع المنشطات المساعدة HAT p300 و SETD7 . يؤثر PDX1 على تعديلات الهيستون بالأسيتلة و إزالة الأسيتيل و الميثيل . ويقال كمان أنه يعمل على قمع الجلوكاجون .[29]
NeuroD1 ، المعروف كمان باسم β2، ينظم إفراز الأنسولين فى خلايا بيتا البنكرياسية عن طريق تحفيز التعبير المباشر عن الجينات المشاركة فى إفراز الأنسولين.[30] يتم توطينه فى السيتوزول ، لكن استجابة لارتفاع الجلوكوز فإنه يتم تحويله لجليكوزيلات بOGT و/أو يتم فوسفوريته بERK ،و ده يسبب انتقاله للنواة. فى النواة، يتفاعل β2 مع E47 ، ويرتبط بعنصر E1 فى مُحفز الأنسولين ويجند المنشط المشارك p300 اللى يُستَيل β2. كما أنه قادر على التفاعل مع عوامل النسخ التانيه فى تنشيط جين الأنسولين.[30] يتم تحلل MafA بالبروتوزومات عند انخفاض مستويات الجلوكوز فى الدم. ارتفاع مستويات الجلوكوز يوصل لتكوين بروتين مش معروف مسكر. يعمل ده البروتين كعامل نسخ لـ MafA بطريقة مش معروفة ويتم نقل MafA بره الخلية. بعدين يتم نقل MafA تانى للنواة حيث يرتبط بعنصر C1 فى مُحفز الأنسولين.[31][32] تعمل عوامل النسخ دى بشكل تآزرى و فى ترتيب معقد. إن ارتفاع نسبة السكر فى الدم قد يؤدى بعد فترة من الزمن لتدمير قدرات الارتباط لهذه البروتينات، و علشان كده تقليل كمية الأنسولين اللى يتم إفرازها،و ده يسبب مرض السكر . ممكن أن يحدث انخفاض أنشطة الارتباط عن طريق الإجهاد التأكسدى الناجم عن الجلوكوز ، ويقال أن مضادات الأكسدة تمنع انخفاض إفراز الأنسولين فى خلايا بيتا البنكرياسية السامة للجلوكوز. تعمل جزيئات إشارات الإجهاد وجزيئات الأكسجين التفاعلية على تثبيط جين الأنسولين عن طريق التدخل فى العوامل المساعدة اللى تربط عوامل النسخ وعوامل النسخ نفسها.[33]
كتير من التسلسلات التنظيمية فى منطقة المحفز لجين الأنسولين البشرى ترتبط بعوامل النسخ . بشكل عام، ترتبط الصناديق A بعوامل Pdx1 ، وترتبط الصناديق E بـ NeuroD ، وترتبط الصناديق C بـ MafA ، وعناصر استجابة cAMP بـ CREB . هناك كمان مثبطات تمنع النسخ.
تصنيع
[تعديل]
تصنيع الأنسولين كجزيء أولى غير نشط، و هو بروتين طوله 110 حمض أمينى يسمى "بريبرو الأنسولين". يتم ترجمة البريبرينسولين مباشرة لالشبكة الإندوبلازمية الخشنة (RER)، حيث يتم إزالة ببتيد الإشارة الخاص به بببتيداز الإشارة لتكوين "البرينسولين".[19] لما ينثنى البروإنسولين، يتم دمج الأطراف المقابلة للبروتين، اللى تسمى "السلسلة A" و"السلسلة B"،مع بعضب3 روابط تانى كبريتيد .[19] بعدين ينتقل البروإنسولين المطوى عبر جهاز جولجى ويتم تعبئته فى حويصلات إفرازية متخصصة.[19] فى الحبيبات، يتم انقسام البروإنسولين ببروبروتين كونفيرتاز 1/3 وبروبروتين كونفيرتاز 2 ،و ده يوصل لإزالة الجزء الوسطانى من البروتين، اللى يسمى " الببتيد C ".[19] أخير، يقوم كاربوكسى ببتيداز E بإزالة زوجين من الأحماض الأمينية من طرفى البروتين،و ده يوصل لالأنسولين النشط - سلاسل الأنسولين A وB، المتصلة دلوقتى برابطة ثنائى الكبريتيد.[19] يتم تعبئة الأنسولين الناضج الناتج جوه حبيبات ناضجة فى انتظار الإشارات الأيضية (مثل الليوسين والأرجينين والجلوكوز والمانوز) وتحفيز العصب المبهم ليتم إخراجها من الخلية لالدورة الدموية.
ثبت أن الأنسولين والبروتينات المرتبطة به يتم إنتاجها جوه الدماغ، و أن انخفاض مستويات دى البروتينات مرتبط بمرض الزهايمر.[34][35][36] يتم تحفيز إطلاق الأنسولين كمان عن طريق تحفيز مستقبلات بيتا-2 ويتم تثبيطه عن طريق تحفيز مستقبلات ألفا-1. و ذلك، هرمون الكورتيزول والجلوكاجون وهرمون النمو يعاكسون عمل الأنسولين فى أوقات التوتر. كما يعمل الأنسولين على تثبيط إطلاق الأحماض الدهنية بالليباز الحساس للهرمون فى الأنسجة الدهنية.
بنا
[تعديل]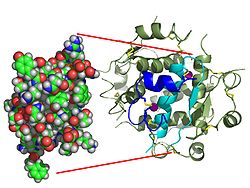
عكس الاعتقاد الأولى أن الهرمونات جزيئات كيميائية صغيرة بشكل عام، فقد وجد أن الأنسولين، باعتباره أول هرمون ببتيدى معروف ببنيته، كان كبير جدًا. يتكون البروتين الواحد (المونومر) من الأنسولين البشرى من 51 حمض أمينى ، وله كتلة جزيئية 5808 دالتون . الصيغة الجزيئية للأنسولين البشرى هيا C 257 H 383 N 65 O 77 S 6 .[37] هو مزيج من سلسلتين ببتيديتين ( ثنائى ) تسمى السلسلة A والسلسلة B، اللى ترتبطانمع بعضبرابطتين ثنائى الكبريتيد . تتكون السلسلة A من 21 حمض أمينى، فى حين تتكون السلسلة B من 30 بقايا. يتم تكوين الروابط ثنائية الكبريتيد الرابطة (بين السلاسل) فى بقايا السيستين بين المواضع A7-B7 و A20-B19. توجد رابطة تانى كبريتيد إضافية (داخل السلسلة) ضمن السلسلة A بين بقايا السيستين فى المواضع A6 وA11. تُظهر السلسلة A منطقتين حلزونيتين ألفا فى A1-A8 وA12-A19 متوازيتين؛ فى الوقت نفسه تحتوى السلسلة B على حلزون ألفا مركزى (يغطى البقايا B9-B19) محاط برابطة تانى كبريتيد علىالجنبين وصفحتين بيتا (تغطى B7-B10 وB20-B23).[38][39] تسلسل الأحماض الأمينية فى الأنسولين محفوظ بقوة ولا يختلف إلا قليل بين الأنواع. يختلف الأنسولين البقرى عن الأنسولين البشرى فى 3 بقايا من الأحماض الأمينية بس، فى الوقت نفسه يختلف الأنسولين الخنزيرى فى بقايا حمض أمينى واحد. لحد الأنسولين من بعض أنواع الأسماك يشبه الأنسولين البشرى بدرجة كافية ليكون فعال سريرى فى البشر. الأنسولين فى بعض اللافقاريات يشبه لحد كبير الأنسولين البشرى حسب التسلسل، وله تأثيرات فسيولوجية مماثلة. يشير التشابه القوى الموجود فى تسلسل الأنسولين فى الأنواع المختلفة لأنه تم الحفاظ عليه عبر جزء كبير من تاريخ التطور الحيواني. بس، يختلف الببتيد C من البروإنسولين بشكل اكبر بين الأنواع؛ فهو كمان هرمون، ولكنه هرمون ثانوي.[39] يتم إنتاج الأنسولين وتخزينه فى الجسم على شكل سداسى (وحدة مكونة من ستة جزيئات أنسولين)، الشكل النشط هو المونومر. حجم السداسى حوالى 36000 دالتون. ترتبط الجزيئات الستةمع بعض فى 3 وحدات ثنائية الترابط لتشكيل جزيء متماثل. من السمات المهمة وجود ذرات الزنك (Zn 2+ ) على محور التناظر، اللى تحيط بيها 3 جزيئات ميه وثلاث بقايا هيستيدين فى الموضع B10.[39]
السداسى هو شكل غير نشط ليه ثبات طويل الأمد، و هو يعتبر طريقة للحفاظ على الأنسولين شديد التفاعل محمى، مع توفيره بسهولة. يعد تحويل الهيكسامير لمونومر واحد من الجوانب الأساسية فى تركيبات الأنسولين المخصصة للحقن. يعتبر السداسى اكتر استقرار من المونومر، و هو أمر مرغوب فيه لأسباب عملية؛ بس، المونومر هو دواء يتفاعل بشكل أسرع بكتير لأن معدل الانتشار يتناسب عكسى مع حجم الجسيمات. يعنى الدواء سريع التفاعل أن حقن الأنسولين لا لازم تسبق أوقات الوجبات بساعات،و ده يمنح مرضى السكر المزيد من المرونة فى جداولهم اليومية.[40] ممكن للأنسولين أن يتجمع ويشكل صفائح بيتا متشابكة ليفية . ممكن أن يؤدى ده لحدوث داء النشوانى الحقنى ، ويمنع تخزين الأنسولين لفترات طويلة.[41]
وظيفة
[تعديل]إفراز
[تعديل]خلايا بيتا فى جزر لانجرهانز تفرز الأنسولين على مرحلتين. يتم إطلاق المرحلة الأولى بسرعة استجابة لارتفاع مستويات الجلوكوز فى الدم، وتستمر لمدة 10 دقائق بالتقريب . المرحلة التانيه هيا إطلاق بطيء ومستدام للحويصلات المتكونة جديد اللى يتم تحفيزها بشكل مستقل عن السكر، وتصل ذروتها فى 2 ل3 ساعات. تشير المرحلتان لإطلاق الأنسولين لأن حبيبات الأنسولين موجودة فى مجموعات أو "تجمعات" محددة ومتنوعة. خلال المرحلة الأولى من إخراج الأنسولين، يتم إطلاق معظم الحبيبات المهيئة للإخراج الخلوى بعد استيعاب الكالسيوم. يُعرف ده المجمع باسم المجمع القابل للإصدار بسهولة (RRP). تمثل حبيبات RRP ما نسبته 0.3-0.7% من إجمالى حبيبات الأنسولين المحتوية على الأنسولين، وتوجد مباشرة بجوار الغشاء البلازمي. خلال المرحلة التانيه من الإخراج الخلوي، تتطلب حبيبات الأنسولين نقل الحبيبات لالغشاء البلازمى والتحضير المسبق لإطلاقها.[42] وهكذا، المرحلة التانيه من إطلاق الأنسولين يتم التحكم بيها بالمعدل اللى تستعد به الحبيبات للإطلاق. يُعرف ده المجمع باسم المجمع الاحتياطى (RP). يتم إطلاق RP بشكل أبطأ من RRP (RRP: 18 حبيبة/دقيقة؛ RP: 6 حبيبات/دقيقة).[43] ممكن يكون انخفاض إطلاق الأنسولين فى المرحلة الأولى هو أول عيب ممكن اكتشافه فى خلايا بيتا يتنبأ ببداية النوع 2 مرض السكر .[44] الإطلاق فى المرحلة الأولى وحساسية الأنسولين من المؤشرات المستقلة لمرض السكر.[45]
وصف المرحلة الأولى من الإصدار هو :
- الجلوكوز يدخل خلايا بيتا بناقلات الجلوكوز ، GLUT 2 . عند انخفاض مستويات السكر فى الدم، يدخل القليل من الجلوكوز لخلايا بيتا؛ وعند ارتفاع تركيزات الجلوكوز فى الدم، تدخل كميات كبيرة من الجلوكوز عند الخلايا.[46]
- يتم فسفرة الجلوكوز اللى يدخل الخلية بيتا لجلوكوز 6 فوسفات (G-6-P) بالجلوكوكيناز ( هيكسوكيناز IV ) اللى لا يتم تثبيطه بG-6-P بالطريقة اللى تتأثر بيها الهيكسوكينازات فى الأنسجة التانيه (هيكسوكيناز I - III) بده المنتج. وده يعنى أن تركيز G-6-P جوه الخلايا يظل متناسب مع تركيز السكر فى الدم.[5][46]
- يدخل الجلوكوز 6 فوسفات مسار التحلل السكر ثم، عبر تفاعل بيروفات ديهيدروجينيز ، لدورة كريبس ، حيث يتم إنتاج جزيئات ATP متعددة وعالية الطاقة عن طريق أكسدة أسيتيل CoA (ركيزة دورة كريبس)،و ده يوصل لارتفاع نسبة ATP:ADP جوه الخلية.[47]
- توصل زيادة نسبة ATP:ADP جوه الخلايا لإغلاق قناة البوتاسيوم الحساسة لـ ATP SUR1/ Kir6.2 (شوف مستقبل السلفونيل يوريا ). ويمنع ده أيونات البوتاسيوم (K + ) من مغادرة الخلية عن طريق الانتشار الميسر،و ده يوصل لتراكم أيونات البوتاسيوم جوه الخلايا. ونتيجة لذلك، يبقا جوه الخلية أقل سلبية بالنسبة للخارج،و ده يوصل لاستقطاب غشاء سطح الخلية.
- عند إزالة الاستقطاب ، تفتح قنوات أيونات الكالسيوم المعتمدة على الجهد (Ca2 + ) ،و ده يسمح لأيونات الكالسيوم بالانتقال لداخل الخلية عن طريق الانتشار الميسر.
- ممكن كمان زيادة تركيز أيونات الكالسيوم فى السيتوبلازم عن طريق إطلاق الكالسيوم من المخازن جوه الخلايا عن طريق تنشيط مستقبلات الريانودين.[48]
- ممكن كمان زيادة تركيز أيونات الكالسيوم فى السيتوزول فى خلايا بيتا، أو بشكل إضافي، بتنشيط فوسفوليباز سى الناتج عن ارتباط ربيطة بره الخلية (هرمون أو ناقل عصبى) بمستقبل غشائى مقترن بالبروتين ج . يقوم الفوسفوليباز سى بتقسيم الفوسفوليبيد الغشائي، فوسفاتيديل إينوزيتول 4،5-ثنائى الفوسفات ، لإينوزيتول 1،4،5-ثلاثى الفوسفات ودياسيل جلسرين . بعدين يرتبط إينوزيتول 1،4،5-ثلاثى الفوسفات (IP3) ببروتينات المستقبلات فى الغشاء البلازمى للشبكة الإندوبلازمية (ER). يسمح ده بإطلاق أيونات Ca2 + من الشبكة الإندوبلازمية عبر القنوات المقفولة بـ IP3،و ده يرفع تركيز أيونات الكالسيوم فى السيتوبلازم بشكل مستقل عن تأثيرات تركيز الجلوكوز المرتفع فى الدم. يعمل التحفيز اللاودى لجزر البنكرياس بده المسار على زيادة إفراز الأنسولين فى الدم.
- توصل الزيادة الكبيرة فى كمية أيونات الكالسيوم فى سيتوبلازم الخلايا لإطلاق الأنسولين اللى تم تصنيعه مسبق فى الدم، اللى تم تخزينه فى حويصلات إفرازية جوه الخلايا.
دى هيا الآلية الأساسية لإطلاق الأنسولين. تشمل المواد التانيه المعروفة بتحفيز إطلاق الأنسولين الأحماض الأمينية الأرجينين والليوسين والإطلاق الباراسمبثاوى للأستيل كولين (الذى يعمل عبر مسار الفوسفوليباز سى)، والسلفونيل يوريا ، والكوليسيستوكينين (CCK، كمان عبر الفوسفوليباز سى)، [49] والإنكريتينز المشتقة من الجهاز الهضمي، زى الببتيد المشابه للجلوكاجون-1 (GLP-1) والببتيد الأنسولينوتروبى المعتمد على الجلوكوز (GIP). يتم تثبيط إطلاق الأنسولين بشدة بالنورأدرينالين (النورادرينالين)،و ده يوصل لزيادة مستويات السكر فى الدم وقت الإجهاد. يظهر ان إطلاق الكاتيكولامينات بالجهاز العصبى الودى له تأثيرات متضاربة على إطلاق الأنسولين بخلايا بيتا، لأن إطلاق الأنسولين يتم تثبيطه بمستقبلات ألفا 2 الأدرينالية [50] ويتم تحفيزه بمستقبلات بيتا 2 الأدرينالية.[51] إن التأثير الصافى للنورإبينفرين من الأعصاب الودية والأدرينالين من الغدد الكظرية على إطلاق الأنسولين هو التثبيط بسبب هيمنة مستقبلات ألفا الأدرينالية. لما ينخفض مستوى الجلوكوز لالقيمة الفسيولوجية المعتادة، يتباطأ إطلاق الأنسولين من خلايا بيتا أو يتوقف. إذا انخفض مستوى الجلوكوز فى الدم لأقل من ده، و بالخصوص لمستويات منخفضة بشكل خطير، إطلاق هرمونات ارتفاع السكر فى الدم (أبرزها الجلوكاجون من خلايا ألفا فى جزر لانغرهانس) يجبر على إطلاق الجلوكوز فى الدم من مخازن الجليكوجين فى الكبد، مع استكمال ذلك عن طريق تكوين الجلوكوز فى الدم إذا استنفدت مخازن الجليكوجين. بزيادة نسبة السكر فى الدم، تعمل هرمونات ارتفاع السكر فى الدم على منع أو تصحيح انخفاض السكر فى الدم اللى يهدد الحياة.
يمكن رؤية دليل على ضعف إطلاق الأنسولين فى المرحلة الأولى فى اختبار تحمل الجلوكوز ، اللى يتجلى بارتفاع مستوى الجلوكوز فى الدم بشكل كبير بعد 30 دقيقة من تناول حمولة الجلوكوز (75 أو 100 جرام من الجلوكوز)، بعديه انخفاض بطيء على مدى الدقائق المائة اللى بعد كده ، ليبقى فوق 120 ملجم/100 مل بعد ساعتين من بدء الاختبار. فى الشخص الطبيعى يتم تصحيح مستوى السكر فى الدم (ويمكن يكون اكتر من المعدل قليلاً) بحلول نهاية الاختبار. ارتفاع الأنسولين هو "استجابة أولى" لزيادة نسبة السكر فى الدم، وهذه الاستجابة فردية وتعتمد على الجرعة، رغم أنه كان من المفترض فى السابق أنها تعتمد على نوع الطعام بس.
التذبذبات
[تعديل]
فى عملية الهضم، بشكل عام، بعد ساعة أو ساعتين من تناول الوجبة، لا يكون إطلاق الأنسولين من البنكرياس مستمر، بل يتذبذب بفترة تتراوح من 3 ل6 ساعات. دقائق، تتغير من توليد تركيز الأنسولين فى الدم اكتر من حوالى 800 بيكو مول / لتر لأقل من 100 بيكو مول / لتر (فى الفئران).[52] يُعتقد أن ده يهدف لتجنب انخفاض تنظيم مستقبلات الأنسولين فى الخلايا المستهدفة، ومساعدة الكبد فى استخراج الأنسولين من الدم.[52] من المهم أن نأخذ ده التذبذب فى الاعتبار عند إعطاء الأدوية المحفزة للأنسولين، لأنه تركيز الدم المتذبذب لإطلاق الأنسولين، اللى ينبغى تحقيقه بشكل مثالي، مش تركيز مرتفع ثابت.[52] ممكن تحقيق ذلك عن طريق توصيل الأنسولين بشكل إيقاعى لالوريد البابى ، أو عن طريق التوصيل المنشط بالضوء، أو عن طريق زرع خلايا الجزر فى الكبد.[52][53][54]
مستوى الانسولين فى الدم
[تعديل]
ممكن قياس مستوى الأنسولين فى الدم بوحدات دولية ، زى μIU/mL أو بالتركيز المولى ، زى pmol/L، حيث 1 μIU/mL يساوى 6.945 pmol/L.[55] المستوى النموذجى للدم بين الوجبات هو 8-11 μIU/mL (57-79 pmol/L).[56]
نقل الإشارة
[تعديل]تأثيرات الأنسولين تبتدى عن طريق ارتباطه بمستقبل، و هو مستقبل الأنسولين (IR) ، الموجود فى غشاء الخلية. يحتوى جزيء المستقبل على وحدات فرعية α و β. يتم ربط جزيئين لتكوين ما يسمى بالثنائى المتماثل. يرتبط الأنسولين بوحدات ألفا من ثنائى التماثل، اللى تواجه الجانب بره الخلية من الخلايا. تمتلك وحدات بيتا نشاط إنزيم التيروزين كيناز اللى يتم تحفيزه عن طريق الارتباط بالأنسولين. يحفز ده النشاط الفسفرة الذاتية لوحدات بيتا ومن بعدين فسفرة البروتينات جوه الخلية المعروفة باسم ركائز مستقبلات الأنسولين (IRS). يؤدى فسفرة IRS لتنشيط سلسلة من انتقال الإشارة توصل لتنشيط كينازات تانيه و عوامل النسخ اللى تتوسط التأثيرات جوه الخلايا للأنسولين.[57] تعمل السلسلة اللى توصل لإدخال ناقلات الجلوكوز GLUT4 فى الأغشية الخلوية للخلايا العضلية والدهنية، و لتخليق الجليكوجين فى الكبد والأنسجة العضلية، فضل عن تحويل الجلوكوز لدهون ثلاثية فى الكبد والأنسجة الدهنية والغدد الثديية المرضعة، عن طريق تنشيط فوسفوإينوزيتول 3 كيناز ( PI3K ) بIRS-1. يقوم ده الإنزيم بتحويل الفسفوليبيد الموجود فى غشاء الخلية باسم فوسفاتيديلينوسيتول 4،5-ثنائى الفوسفات (PIP2)، لفوسفاتيديلينوسيتول 3،4،5-ثلاثى الفوسفات (PIP3)، اللى يقوم بدوره بتنشيط بروتين كيناز بى (PKB). يسهل PKB المنشط اندماج الجسيمات الداخلية المحتوية على GLUT4 مع غشاء الخلية،و ده يوصل لزيادة ناقلات GLUT4 فى الغشاء البلازمي.[58] كما يقوم PKB كمان بفسفوريلة جليكوجين سينثاز كيناز (GSK)، و علشان كده تثبيط ده الإنزيم.[59] وده يعنى أن ركيزته، جليكوجين سينثيز (GS)، مش ممكن فسفرتها، و تفضل خالية من الفسفرة، و علشان كده نشطة. يقوم الإنزيم النشط، جليكوجين سينثيز (GS)، بتحفيز خطوة تحديد السرعة فى تخليق الجليكوجين من الجلوكوز. تؤثر عمليات إزالة الفسفرة المماثلة على الإنزيمات اللى تتحكم فى معدل تحلل الجلوكوزو ده يوصل لتخليق الدهون عبر مالونيل-CoA فى الأنسجة اللى ممكن أن تولد الدهون الثلاثية ، كمان الإنزيمات اللى تتحكم فى معدل تكوين الجلوكوز فى الكبد. إن التأثير الإجمالى لهذه الفسفرة الإنزيمية النهائية هو أنه فى الأنسجة اللى يمكنها تنفيذ دى التفاعلات، يتم تحفيز تخليق الجليكوجين والدهون من الجلوكوز، ويتم تثبيط إنتاج الجلوكوز بالكبد بتحلل الجليكوجين وتكوين الجلوكوز . كما يتم تثبيط تحلل الدهون الثلاثية بالأنسجة الدهنية لأحماض دهنية حرة وجلسرين .[60] بعد إنتاج الإشارة جوه الخلايا الناتجة عن ارتباط الأنسولين بمستقبلاته، يبقا من الضرورى إنهاء الإشارة. زى ما هو مذكور أدناه فى القسم الخاص بالتحلل، البلعمة الذاتية وتحلل المستقبلات المرتبطة بالأنسولين هيا الآلية الرئيسية لإنهاء الإشارة. و ذلك، يتم إنهاء مسار الإشارة كمان عن طريق إزالة الفسفرة من بقايا التيروزين فى مسارات الإشارة المختلفة بفوسفاتيز التيروزين. ومعروف كمان أن كينازات السيرين / ثريونين تعمل على تقليل نشاط الأنسولين.
تم تحديد بنية معقد الأنسولين - مستقبل الأنسولين باستخدام تقنيات علم البلورات بالأشعة السينية .[61]
التأثيرات الفسيولوجية
[تعديل]

تأثيرات الأنسولين على مستوى التمثيل الغذائى البشرى العالمى تشمل :
- زيادة تناول الخلايا لبعض المواد، و أبرزها الجلوكوز فى العضلات والأنسجة الدهنية (حوالى تلتين خلايا الجسم) [62]
- زيادة تكرار الحمض النووى وتخليق البروتين بالتحكم فى امتصاص الأحماض الأمينية
- تعديل نشاط الكتير من الإنزيمات .
تشمل تأثيرات الأنسولين (المباشرة واللى مش مباشره ) على الخلايا ما يلي:
- يحفز امتصاص الجلوكوز - يقلل الأنسولين من تركيز الجلوكوز فى الدم عن طريق تحفيز تناول الجلوكوز بالخلايا. ده ممكن لأن الأنسولين يسبب إدخال ناقل GLUT4 فى الأغشية الخلوية للأنسجة العضلية والدهنيةو ده يسمح للجلوكوز بدخول الخلية. [1]
- زيادة تخليق الدهون - يجبر الأنسولين الخلايا الدهنية على تناول جلوكوز الدم، اللى يتم تحويله لثلاثى الجليسريد؛ يؤدى انخفاض الأنسولين لالعكس.
- زيادة استرة الأحماض الدهنية - تجبر الأنسجة الدهنية على صنع دهون محايدة (أى الدهون الثلاثية) من الأحماض الدهنية؛ يؤدى انخفاض الأنسولين لالعكس.
- انخفاض تحلل الدهون - يجبر على تقليل تحويل مخازن الدهون فى الخلايا الدهنية لأحماض دهنية فى الدم وجلسرين؛ يؤدى انخفاض الأنسولين لالعكس.
- تخليق الجليكوجين المحفز – لما تكون مستويات الجلوكوز مرتفعة، يحفز الأنسولين تكوين الجليكوجين عن طريق تنشيط إنزيم الهكسوكيناز، اللى يضيف مجموعة فوسفات فى الجلوكوز،و ده يوصل لجزيء لا يمكنه الخروج من الخلية. فى نفس الوقت، يثبط الأنسولين إنزيم الجلوكوز-6-فوسفاتيز، اللى يزيل مجموعة الفوسفات. دهن الإنزيمان هما المفتاح لتكوين الجليكوجين. كما ينشط الأنسولين إنزيمات فوسفوفركتوكيناز وجليكوجين سينثيز المسؤولة عن تخليق الجليكوجين.
- انخفاض تكوين الجلوكوز وتحلل الجليكوجين – يقلل من إنتاج الجلوكوز من ركائز غير كربوهيدراتية، فى المقام الاولانى فى الكبد (الغالبية العظمى من الأنسولين الداخلى اللى يوصل لالكبد لا يغادر الكبد أبدًا)؛ يؤدى انخفاض الأنسولين لإنتاج الجلوكوز بالكبد من ركائز متنوعة.
- انخفاض التحلل البروتينى - انخفاض تحلل البروتين
- انخفاض الالتهام الذاتى - انخفاض مستوى تحلل العضيات التالفة. مستويات ما بعد الوجبة تمنع الالتهام الذاتى تمام.
- زيادة امتصاص الأحماض الأمينية - تجبر الخلايا على امتصاص الأحماض الأمينية المتداولة؛ انخفاض الأنسولين يمنع الامتصاص.
- توتر العضلات الشريانية - يجبر عضلات حيط الشرايين على الاسترخاء،و ده يزيد من تدفق الدم، و بالخصوص فى الشرايين الدقيقة؛ يقلل انخفاض الأنسولين من التدفق عن طريق السماح لهذه العضلات بالانقباض.
- زيادة إفراز حمض الهيدروكلوريك بالخلايا الجدارية فى المعدة. [بحاجة لمصدر]
- زيادة امتصاص البوتاسيوم - تجبر الخلايا اللى تصنع الجليكوجين (مادة إسفنجية اوى "رطبة"، تزيد من محتوى الماء جوه الخلايا، و أيونات البوتاسيوم المصاحبة لها) [6] على امتصاص البوتاسيوم من السوائل بره الخلايا؛ نقص الأنسولين يمنع الامتصاص. زيادة الأنسولين فى امتصاص البوتاسيوم الخلوى يخفض مستويات البوتاسيوم فى بلازما الدم. من المحتمل أن يحدث ده عن طريق انتقال Na+/K+-ATPase المستحث بالأنسولين لسطح خلايا العضلات الهيكلية.
- انخفاض إفراز الصوديوم الكلوي.
- فى الخلايا الكبدية، ارتباط الأنسولين بشكل حاد يوصل لتنشيط بروتين الفوسفاتيز 2A (PP2A) [بحاجة لمصدر]، اللى يزيل الفسفرة من الإنزيم ثنائى الوظيفة فركتوز بيسفوسفاتاز-2 (PFKB1)،و ده يوصل لتنشيط موقع فوسفوفركتوكيناز-2 (PFK-2) النشط. يزيد PFK-2 من إنتاج فركتوز 2،6-بيسفوسفات. ينشط فركتوز 2،6-بيسفوسفات بشكل غير تآزرى PFK-1،و ده يفضل تحلل الجلوكوز على تكوين الجلوكوز. يؤدى زيادة تحلل الجلوكوز لزيادة تكوين مالونيل-CoA، و هو جزيء ممكن تحويله لتكوين الدهون اللى يثبط بشكل غير متآزر كارنيتين بالميتويل ترانسفيراز I (CPT1)، و هو إنزيم ميتوكوندريا ضرورى لنقل الأحماض الدهنية لالحيز بين الأغشية فى الميتوكوندريا علشان استقلاب الأحماض الدهنية.
الأنسولين يؤثر كمان على وظايف الجسم التانيه، زى مرونة الأوعية الدموية والإدراك . بمجرد دخول الأنسولين لدماغ الإنسان، فإنه يعزز التعلم والذاكرة ويفيد الذاكرة اللفظية على وجه الخصوص.[63] إن تعزيز إشارات الأنسولين فى الدماغ عن طريق إعطاء الأنسولين عن طريق الأنف يعزز كمان الاستجابة الحرارية الحادة والتنظيمية لنسبة الجلوكوز فى الدم عند تناول الطعام،و ده يشير لأن الأنسولين العصبى المركزى بيساهم فى تنسيق مجموعة واسعة من العمليات التنظيمية أو التوازنية فى جسم الإنسان.[64] كمان للأنسولين تأثيرات تحفيزية على هرمون إطلاق الغدد التناسلية من منطقة تحت المهاد ، و علشان كده تعزيز الخصوبة .[65]
التدهور
[تعديل]بمجرد لما يلتصق جزيء الأنسولين بالمستقبل ويؤدى عمله، فقد يتم إطلاقه تانى لالبيئة بره الخلية، أو قد يتم تحلله بالخلية. الموقعان الرئيسيان لتصفية الأنسولين هما الكبد والكلى.[66] يتم تكسيره بإنزيم بروتين ثنائى كبريتيد ريدوكتاز (الجلوتاثيون) ، [67] اللى يكسر روابط ثنائى الكبريتيد بين السلسلتين A وB. يقوم الكبد بتصفية معظم الأنسولين وقت المرور الأول، فى حين تقوم الكلى بتصفية معظم الأنسولين فى الدورة الدموية الجهازية. تتضمن عملية التحلل فى العاده عملية البلعمة الذاتية لمجمع مستقبل الأنسولين، متبوعة بعمل إنزيم تحلل الأنسولين . يُقدَّر أن جزيء الأنسولين اللى يتم إنتاجه داخلى بخلايا بيتا يتحلل فى ساعة بالتقريب بعد إطلاقه الأولى فى الدورة الدموية ( نصف عمر الأنسولين ~ 4-6) دقائق).[68][69]
منظم لاستقلاب القنب الداخلى
[تعديل]الأنسولين هو منظم رئيسى لاستقلاب القنب الداخلى (EC)، و ثبت أن علاج الأنسولين يقلل من القنب الداخلى جوه الخلايا ، و2-أراكيدونويل جلسرين (2-AG) والأنانداميد (AEA)، اللى تتوافق مع تغيرات التعبير الحساسة للأنسولين فى إنزيمات استقلاب القنب الداخلي. فى الخلايا الدهنية المقاومة للأنسولين، يتم إزعاج أنماط التعبير الإنزيمى المستحث بالأنسولين بطريقة تتسق مع زيادة تخليق الخلايا الدهنية وانخفاض تحلل الخلايا الدهنية. تشير النتائج لأن الخلايا الدهنية المقاومة للأنسولين تفشل فى تنظيم عملية التمثيل الغذائى للخلايا الدهنية بره الخلية وتقلل من مستويات الخلايا الدهنية جوه الخلية استجابة لتحفيز الأنسولين، و علشان كده يُظهر الأفراد المصابون بالسمنة والمقاومون للأنسولين تركيزات متزايدة من الخلايا الدهنية بره الخلية.[70][71] بيساهم ده الخلل فى تراكم الدهون الحشوية المفرطة وانخفاض إطلاق الأديبونيكتين من الأنسجة الدهنية فى البطن، و ظهور الكتير من عوامل الخطر القلبية الأيضية المرتبطة بالسمنة ومرض السكر من النوع 2.[72]
نقص سكر الدم
[تعديل]انخفاض سكر الدم ، المعروف كمان باسم "انخفاض سكر الدم"، هو لما ينخفض سكر الدم لأقل من المستويات الطبيعية.[73] و يؤدى ده لمجموعة متنوعة من الأعراض بما فيها الخرق، وصعوبة الكلام، والارتباك، وفقدان الوعى ، والنوبات أو الوفاة.[73] وممكن يكون هناك كمان شعور بالجوع والتعرق والارتعاش والضعف.[73] تظهر الأعراض فى العاده بسرعة.[73] السبب الاكتر شيوع لانخفاض سكر الدم هو الأدوية المستخدمة لعلاج مرض السكر زى الأنسولين والسلفونيل يوريا .[74] يكون الخطر اكبر عند مرضى السكر اللى تناولوا ط سنه أقل من المعتاد، أو مارسوا التمارين الرياضية اكتر من المعتاد أو تناولوا الكحول .[73] تشمل الأسباب التانيه لانخفاض سكر الدم الفشل الكلوى ، وبعض الأورام ، زى الأنسولينوما ، و أمراض الكبد ، وقصور الغدة الدرقية ، والجوع ، والخلل الخلقى فى التمثيل الغذائى ، والالتهابات الشديدة ، وانخفاض سكر الدم التفاعلى وعدد من الأدوية بما فيها الكحول.[73][75] قد يحدث انخفاض سكر الدم عند الأطفال الأصحاء اللى لم يتناولوا الطعام لعدة ساعات.
الأمراض والمتلازمات
[تعديل]فيه شوية حالات يكون فيها اضطراب الأنسولين مرضى:
- مرض السكر – مصطلح عام يشير لكل الحالات اللى تتميز بارتفاع سكر الدم. ممكن أن يكون من الأنواع اللى بعد كده :[76]
- مرض السكر من النوع الاولانى - تدمير الخلايا بيتا المنتجة للأنسولين فى البنكرياس بوساطة المناعة الذاتية،و ده يوصل لنقص مطلق فى الأنسولين
- داء السكر من النوع التانى - إما عدم إنتاج الأنسولين بشكل كافٍ بخلايا بيتا أو مقاومة الأنسولين أو كليهما لأسباب غير مفهومة تمامًا.
- هناك علاقة بين النظام الغذائى ، ونمط الحياة المستقرة، والسمنة ، والتقدم فى السن، ومتلازمة التمثيل الغذائى . تم إثبات العلاقة السببية فى الكتير من نماذج الكائنات الحية بما فيها الفئران والقرود. والأهم من كده، أن الأشخاص غير المصابين بالسمنة يصابون بمرض السكر من النوع 2 بسبب النظام الغذائى ونمط الحياة المستقرة وعوامل الخطر غير المعروفة، رغم ان ده قد لا يكون علاقة سببية.
- من المحتمل أن يكون هناك استعداد وراثى للإصابة بمرض السكر من النوع التانى فى ظل ظروف بيئية معينة
- أنواع تانيه من ضعف تحمل الجلوكوز (شوف مرض السكر )
- ورم الأنسولين – ورم فى خلايا بيتا ينتج الأنسولين الزائد أو نقص سكر الدم التفاعلى .[77]
- متلازمة التمثيل الغذائى - هيا حالة غير مفهومة كويس سماها جيرالد ريفن لأول مرة اسم متلازمة إكس. ليس من الواضح اذا كان ده المتلازمة ليها سبب واحد قابل للعلاج، أم أنها نتيجة لتغيرات فى الجسم توصل لالإصابة بمرض السكر من النوع 2. هيا تتميز بارتفاع ضغط الدم، وخلل شحميات الدم (اضطرابات فى أشكال الكوليسترول فى الدم والدهون التانيه فى الدم)، وزيادة محيط الخصر (على الأقل فى السكان فى معظم العالم المتقدم). ممكن يكون السبب الأساسى الكامن هو مقاومة الأنسولين اللى تسبق مرض السكر من النوع 2، و هو انخفاض قدرة الاستجابة للأنسولين فى بعض الأنسجة (مثل العضلات والدهون). من الشائع أن تتطور أمراض زى ارتفاع ضغط الدم الأساسي، والسمنة ، ومرض السكر من النوع 2، و أمراض القلب والأوعية الدموية .[78]
- متلازمة تكيس المبايض – متلازمة معقدة تصيب الستات فى سنين الإنجاب حيث يتجلى انقطاع التبويض وزيادة الأندروجين فى العاده فى شكل شعر زائد . فى الكتير من حالات متلازمة تكيس المبايض، تكون مقاومة الأنسولين موجودة.[79]
الاستخدامات الطبية
[تعديل]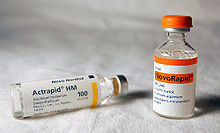
يتم تصنيع الأنسولين البشرى الاصطناعى (الأنسولين البشرى rDNA، INN) للاستخدام السريرى بتقنية الحمض النووى المؤتلف .[8] يتميز الأنسولين البشرى الحيوى بنقاء أعلى عند مقارنته بالأنسولين الحيوانى المستخرج، حيث تعمل النقاء المعزز على تقليل تكوين الأجسام المضادة. نجح الباحثون فى إدخال جين الأنسولين البشرى للنباتات كطريقة تانيه لإنتاج الأنسولين ("الزراعة الحيوية") فى نبات القرطم .[80] ومن المتوقع أن توصل دى التقنية لخفض تكاليف الإنتاج. تتوفر شوية نظائر للأنسولين البشري. ترتبط نظائر الأنسولين دى ارتباط وثيق ببنية الأنسولين البشري، و تم تطويرها لجوانب محددة من التحكم فى نسبة السكر فى الدم حسب العمل السريع (الأنسولين الوجبة) والعمل الطويل (الأنسولين القاعدى). تم تطوير أول نظير للأنسولين الحيوى للاستخدام السريرى فى وقت الوجبات (الأنسولين الوجبة)، هومالوج (الأنسولين ليسبرو)، [81] يتم امتصاصه بسرعة اكبر بعد الحقن تحت الجلد من الأنسولين العادي، مع تأثير 15 دقائق بعد الحقن. ومن النظائر سريعة المفعول التانيه NovoRapid و Apidra ، مع ملفات تعريف مماثلة.[82] يتم امتصاص جميعها بسرعة بسبب تسلسل الأحماض الأمينية اللى من شأنها أن تقلل من تكوين الثنائيات والسداسيات (يتم امتصاص الأنسولين الأحادى بسرعة اكبر). لا تتطلب الأنسولين سريع المفعول الفترة بين الحقنة والوجبة اللى تم التوصية بيها قبل كده للأنسولين البشرى والأنسولين الحيواني. أما النوع التانى فهو الأنسولين طويل المفعول، و كان أول دى الأنواع هو لانتوس (الأنسولين غلارجين). دى ليها تأثير ثابت لفترة ممتدة من 18 ل24 ساعات. وعلى نحو مماثل، يعتمد نظير الأنسولين طويل الأمد ( ليفيمير ) على نهج أسيلة الأحماض الدهنية. يرتبط بده المركب التناظرى جزيء حمض الميريستيك ، اللى يربط جزيء الأنسولين بألبومين المصل الوفير، اللى بدوره يطيل التأثير ويقلل من خطر نقص السكر فى الدم. لازم تناولالنظيرين المطولين مرة واحدة بس يومى، وبيستخدمان لمرضى السكر من النوع الاولانى زى الأنسولين الأساسي. يتوفر كمان مزيج من الأنسولين سريع المفعول والأنسولين طويل الأمد،و ده يزيد من احتمالية تحقيق المرضى لمستوى الأنسولين اللى يحاكى إطلاق الأنسولين فى الجسم.[83][84] يستخدم الأنسولين كمان فى كتير من خطوط الخلايا، زى CHO-s، أو HEK 293 أو Sf9، لتصنيع الأجسام المضادة وحيدة النسيلة، ولقاحات الفيروسات، ومنتجات العلاج الجيني.[85]
يتم أخذ الأنسولين فى العاده عن طريق الحقن تحت الجلد عن طريق حقن ذات استخدام واحد مع إبر ، أو عن طريق مضخة الأنسولين ، أو عن طريق أقلام الأنسولين ذات الاستخدام المتكرر مع إبر ممكن التخلص منها. يتوفر الأنسولين المستنشق كمان فى السوق الأمريكية. إبرة القلم Dispovan للاستخدام مرة واحدة من HMD [86] هيا أول إبرة قلم إنسولين فى الهند تجعل الإدارة الذاتية سهلة. تتميز إبر القلم دى بجدران رقيقة اوى ونقطة مدببة متعددة الحواف، وتعطى الأولوية لراحة المريض بتقليل الألم وضمان توصيل الدواء بسلاسة. يهدف المنتج لتوفير إبر القلم بأسعار معقولة للجزء النامى من البلاد بقنوات التوزيع الواسعة. و ذلك، يضمن التصميم العالمى لهذه الإبر التوافق مع كل أقلام الأنسولين.
عكس كتير من الأدوية، مش ممكن تناول الأنسولين عن طريق الفم لأنه، زى كل البروتينات التانيه اللى يتم إدخالها لالجهاز الهضمى ، يتم تفتيته لأجزاء، وعندها يتم فقدان كل نشاطه. و اتعملت بعض الأبحاث حول طرق حماية الأنسولين من الجهاز الهضمي، بحيث ممكن إعطاؤه عن طريق الفم أو تحت اللسان.[87][88] سنة 2021، أضافت منظمة الصحة العالمية الأنسولين لقائمتها النموذجية للأدوية الأساسية .[89]
يتم توفير الأنسولين، وجميع الأدوية التانيه، مجان للأشخاص المصابين بمرض السكر من قبل هيئة الخدمات الصحية الوطنية فى بلاد المملكة المتحدة.[90]
تاريخ الدراسة
[تعديل]اكتشاف
[تعديل]الطبيب أوسكار مينكوفسكى ، بالتعاون مع جوزيف فون ميرينغ ، سنة 1889، ازالو البنكرياس من كلب سليم لاختبار دوره المفترض فى عملية الهضم. وبفحص البول، وجد الباحثون نسبة من السكر،و ده أثبت للمرة الأولى وجود علاقة بين البنكرياس ومرض السكر. و سنة 1901، اتخذ الطبيب والعالم الامريكانى يوجين ليندسى أوبى خطوة كبرى تانيه، لما عزل دور البنكرياس فى جزر لانجرهانز: "يحدث مرض السكر لما تكون نتيجة إصابة البنكرياس ناتجة عن تدمير جزر لانجرهانز ويحدث بس لما يتم تدمير دى الأجسام جزئى أو كلى".[91][92][93] على مدى العقدين التاليين، قام الباحثون بعدة محاولات لعزل إفرازات الجزر. سنة 1906، حقق جورج لودفيج زويلزر نجاح جزئى فى علاج الكلاب بمستخلص البنكرياس، لكنه لم يتمكن من مواصلة عمله. بين 1911 و1912، جرب إى إل سكوت فى جامعة شيكاغو مستخلصات البنكرياس المائية ولاحظ "انخفاض طفيف فى نسبة السكر فى البول"، لكنه لم يتمكن من إقناع مديره بقيمة عمله؛ لذا اتقفله. أظهر إسرائيل كلاينر تأثيرات مماثلة فى جامعة روكفلر سنة 1915، لكن الحرب العالمية الأولى أوقفت عمله ولم يعد إليه.[94] سنة 1916، طوّر نيكولاى بوليسكو مستخلص مائى من البنكرياس ، اللى لما تم حقنه فى كلب مصاب بالسكرى ، كان له تأثير طبيعى على مستويات السكر فى الدم . اضطر لمقاطعة تجاربه بسبب الحرب العالمية الأولى ، و سنة 1921 كتب أربع أوراق بحثية عن عمله اللى عمله فى بوخارست واختباراته على كلب مصاب بمرض السكر. و بعد كده من كده العام، نشر "بحث عن دور البنكرياس فى استيعاب الطعام".[95][96]
تم صياغة اسم "الأنسولين" من قبل إدوارد ألبرت شاربى شافر سنة 1916 لجزيء افتراضى تنتجه جزر لانجرهانز البنكرياسية (الكلمة اللاتينية insula وتعنى جزيرة) اللى تتحكم فى عملية التمثيل الغذائى للجلوكوز. دون علم شاربى شافر، قدم جان دى ماير كلمة مشابهة اوى "الأنسولين" سنة 1909 لنفس الجزيء.[81][97]
الاستخلاص والتنقية
[تعديل]فى اكتوبر 1920، الكندى فريدريك بانتنج خلص إن الإفرازات الهضمية اللى درسها مينكوفسكى فى الأصل كانت تتسبب فى تكسير إفرازات الجزر، ده يخللى من المستحيل استخراجها بنجاح. كان بانتنج، و هو جراح حسب التدريب، يعلم أن انسداد القناة البنكرياسية من شأنه أن يوصل لضمور معظم البنكرياس، فى حين يترك جزر لانجرهانز سليمة. استنتج أنه من الممكن صنع مستخلص نقى نسبى من الجزر بمجرد اختفاء معظم البنكرياس. كتب ملاحظة لنفسه: "ربط القنوات البنكرياسية للكلاب. إبقاء الكلاب على قيد الحياة لحد تتحلل الأسينيات وتترك الجزر. حاول عزل الإفرازات الداخلية لهذه + تخفيف سكر الدم [كذا]." [98][99]

فى ربيع سنة 1921، سافر بانتنج لتورنتو لشرح فكرته لجون ماكليود ، أستاذ علم وظايف الأعضاء فى جامعة تورنتو . كان ماكلويد متشكك فى البداية، علشان بانتنج ماكانش عنده أى خلفية فى البحث وماكانش على دراية بأحدث الأدبيات، لكنه وافق على توفير مساحة معملية لبانتنج لاختبار أفكاره. كما رتب ماكلويد أن يكون اثنان من الطلاب الجامعيين مساعدين لمختبر بانتينغ فى ذلك الصيف، لكن بانتينغ ماكانش بحاجة إلا لمساعد معمل واحد. قام تشارلز بيست وكلارك نوبل برمى عملة معدنية؛ و كسب بيست فى رمى العملة المعدنية و أخذ الدور الأول. و ثبت أن ده أمر مؤسف بالنسبة لنوبل، حيث احتفظ بانتنج ببيست طول الصيف و فى النهاية تقاسم نصف أموال جايزة نوبل والفضل فى الاكتشاف مع بيست.[100] فى 30 يوليه 1921، نجح بانتنج وبيست فى عزل مستخلص ("إيسليتين") من جزر كلاب مربوطة بالقنوات وحقنوه فى كلب مصاب بمرض السكر، و وجدو أن المستخلص خفض نسبة السكر فى دمه بنسبة 40% فى ساعة واحدة.[99]
بانتنج و بيست قدمو نتائجهم لماكليود عند عودته لتورنتو فى خريف سنة 1921، لكن ماكليود أشار لعيوب فى التصميم التجريبي، واقترح تكرار التجارب مع المزيد من الكلاب ومعدات أفضل. بعدين نقل بانتنج وبيست لمختبر احسن وبدأ فى دفع راتب لبانتنج من منح الأبحاث اللى كان يقدمها له. و بعد شوية أسابيع، كانت الجولة التانيه من التجارب ناجحة كمان ، وساعد ماكلويد فى نشر نتائجهم بشكل خاص فى تورنتو فى نوفمبر/تشرين التانى من كده العام. وبسبب صعوبة المهمة اللى تستغرق وقتا طويلا والمتمثلة فى ربط القنوات للكلاب والانتظار لعدة أسابيع لاستخراج الأنسولين، توصل بانتنج لفكرة استخراج الأنسولين من بنكرياس العجل الجنيني، اللى ما كانتش الغدد الهضمية قد تطورت عنده بعد. و شهر ديسمبر/كانون الأول، نجحوا كمان فى استخراج الأنسولين من بنكرياس البقرة البالغة. أوقف ماكلويد كل الأبحاث التانيه فى مختبره للتركيز على تنقية الأنسولين. دعا عالم الكيمياء الحيوية جيمس كوليب للمساعدة فى دى المهمة، وشعر الفريق بالاستعداد لإجراء اختبار سريرى فى شهر.[99]

فى 11 يناير 1922، تم إعطاء ليونارد تومسون ، و هو مريض سكر من العمر 14 سنه و كان يحتضر فى مستشفى تورنتو العام ، أول حقنة من الأنسولين.[101][102][103][104] بس، كان المستخلص ملوث لدرجة أن تومسون أصيب برد فعل تحسسى شديد، وتم إلغاء الحقن التانيه. على مدى الـ 12 المقبلة طوال الأيام، عمل كوليب ليل ونهار لتحسين مستخلص بنكرياس الثور. تم حقن جرعة ثانية فى 23 يناير،و ده اتسبب فى القضاء على نسبة السكر فى البول اللى كانت نموذجية لمرض السكر دون التسبب فى أى آثار جانبية واضحة. كانت المريضة الامريكانيه الأولى هيا إليزابيث هيوز ، بنت وزير الخارجية الامريكانى تشارلز إيفانز هيوز .[105][106] كان أول مريض تم علاجه فى امريكا هو فنان النقش على الخشب المستقبلى جيمس دى هافينز ؛ [107] واستورد جون رالستون ويليامز الأنسولين من تورنتو لروتشستر، نيو يورك ، لعلاج هافينز.[108] لم ينجح بانتنج وبيست أبدًا فى التعامل مع كوليب، حيث اعتبراه نوع من المتطفلين، و كوليب ساب المشروع بعد فترة وجيزة. و فى ربيع سنة 1922، تمكن بيست من تحسين تقنياته للحد اللى خللا الممكن استخراج كميات كبيرة من الأنسولين عند الطلب، لكن المستحضر ظل غير نقي. و كانت شركة الأدوية إيلى ليلى قد عرضت المساعدة بعد فترة وجيزة من نشر المقالات الأولى سنة 1921، وقبلت الشركة عرض ليلى فى ابريل/نيسان. فى نوفمبر، اكتشف جورج ب. والدن ، كبير الكيميائيين فى شركة ليلى ، الترسيب الكهربائى المتساوي، و كان قادر على إنتاج كميات كبيرة من الأنسولين المكرر للغاية. و بعد فترة وجيزة، تم طرح الأنسولين للبيع للعامة.
براءة اختراع
[تعديل]و فى أواخر يناير 1922، تصاعدت التوترات بين "المكتشفين ال 4 " للأنسولين، وهدد كوليب لمده صغيره بتسجيل براءة اختراع منفصلة لعملية التنقية اللى ابتكرها. و علشان كده تدخل جون جى فيتزجيرالد ، مدير مؤسسة كونوت لابوراتوريز للصحة العامة غير التجارية، كصانع سلام. و أدى الاتفاق الناتج فى 25 يناير 1922 لإرساء شرطين رئيسيين: 1) أن يوقع المتعاونون عقدًا يتفقون فيه على عدم الحصول على براءة اختراع مع شركة أدوية تجارية خلال فترة العمل الأولية مع كونوت؛ و2) أنه لن يُسمح بأى تغييرات فى سياسة البحث الا اذا تتم مناقشتها الاول بين فيتزجيرالد والمتعاونين ال 4 .[109] و ساعد ذلك على احتواء الخلاف وربط البحث بالأمر العام الصادر عن كونوت.
ماكلويد و بانتنج فى البداية، كانو مترددين بشكل خاص فى تسجيل براءة اختراع لعمليتهما الخاصة بالأنسولين على أسس تتعلق بالأخلاقيات الطبية . بس، فضلت المخاوف قائمة من احتمال قيام طرف تالت خاص باختطاف الأبحاث واحتكارها (كما ألمحت شركة إيلى ليلى )، ومن أن ضمان التوزيع الآمن ها يكون صعب فى غياب القدرة على مراقبة الجودة. ولتحقيق دى الغاية، قدم إدوارد كالفن كيندال نصائح قيمة. كان قد عزل الثيروكسين فى عيادة مايو سنة 1914 و اخد براءة اختراع لهذه العملية باتفاق بينه وبين الأخوين مايو و جامعة مينيسوتا ، ونقل براءة الاختراع لالجامعة العامة.[110] فى 12 ابريل، كتب بانتنج، وبيست، وكوليب، وماكلويد، وفيتزجيرالد بشكل مشترك لرئيس جامعة تورنتو لاقتراح ترتيب مماثل بهدف التنازل عن براءة اختراع لمجلس محافظى الجامعة.[111]
خلص مهمة الانضمام لمجلس محافظى جامعة تورنتو فى 15 يناير 1923، مقابل دفع مبلغ رمزى قدره 1.00 دولار.[112] و تم التهنئة على ده الترتيب فى مجلة The World's Work سنة 1923 باعتباره "خطوة لالقدام فى الأخلاقيات الطبية".[113] و كسبت كمان باهتمام إعلامى كبير فى العقد 1 القرن الواحد و عشرين بخصوص بقضية الرعاية الصحية والقدرة على تحمل تكاليف الأدوية . بعد مخاوف بمحاولات شركة إيلى ليلى لتسجيل براءات اختراع منفصلة لأجزاء من عملية التصنيع، أنشأ روبرت ديفريز ، المدير المساعد و رئيس قسم الأنسولين فى شركة كونوت، سياسة تجميع براءات الاختراع اللى من شأنها أن تتطلب من المنتجين مشاركة أى تحسينات فى عملية التصنيع بحرية دون المساس بالقدرة على تحمل التكاليف.
التحليل والتركيب البنيوى
[تعديل]الأنسولين المنقى ال من مصادر حيوانية فى البداية كان هو النوع الوحيد من الأنسولين المتوفر للتجارب ولمرضى السكر. كان جون جاكوب آبل أول من أنتج الشكل المتبلور سنة 1926.[114] تم تقديم الدليل على طبيعة البروتين لأول مرة من قبل مايكل سوموجى وإدوارد أ. دويسى وفيليب أ. شافر سنة 1924.[115] و ثبت ذلك بشكل كامل لما قام هانز جينسن و إيرل أ. إيفانز الابن بعزل الأحماض الأمينية فينيل ألانين وبرولين سنة 1935.[116] تم وصف بنية الأحماض الأمينية للأنسولين لأول مرة سنة 1951 بفريدريك سانجر ، [12][117] وتم إنتاج أول إنسولين صناعى فى وقت واحد فى مختبرات بانايوتيس كاتسويانيس فى جامعة بيتسبرغ وهيلموت زان فى جامعة RWTH آخن فى نص الستينات.[118][119][120] تم التوصل لالأنسولين البقرى البلورى الاصطناعى من قبل الباحثين الصينيين سنة 1965.[121] تم تحديد البنية ثلاثية الأبعاد الكاملة للأنسولين بعلم البلورات بالأشعة السينية فى معمل دوروثى هودجكين سنة 1969.[122] هانز إي. ويبر اكتشف البروبرولين وقت عمله كزميل باحث فى جامعة كاليفورنيا فى لوس انجليس سنة 1974. فى 1973 و1974، تعلم ويبر تقنيات عزل الحمض النووى الريبوزى الرسول وتنقيته وترجمته. وللتعمق اكتر فى دراسة الأنسولين، اخد أنسجة البنكرياس من مسلخ فى لوس انجليس، بعدين حصل عليها بعد كده من مخزون حيوانى فى جامعة كاليفورنيا فى لوس انجليس. قام بعزل وتنقية إجمالى الحمض النووى الريبوزى الرسول من خلايا جزر البنكرياس اللى تم ترجمته بعد كده فى بويضات من Xenopus laevis وتم ترسيبه باستخدام أجسام مضادة للأنسولين. لما تم تشغيل إجمالى البروتين المترجم على التحليل الكهربائى للهلام البولى أكريلاميد SDS وتدرج السكروز، تم عزل القمم المقابلة للأنسولين والبروإنسولين. بس، فقد تفاجأ ويبر لما وجد ذروة تالتة تتوافق مع جزيء اكبر من البروإنسولين. و بعد إعادة إنتاج التجربة كذا مره، لاحظ باستمرار دى الذروة الكبيرة قبل البروإنسولين، اللى قرر أنها لازم تكون جزيءًا قبل كده اكبر قبل البروإنسولين. فى مايو 1975، فى اجتماع الجمعية الامريكانيه للسكرى فى نيو يورك، قدم ويبر عرض شفوى لعمله حيث كان أول من أطلق على جزيء السلف ده اسم "بريبرو الأنسولين". بعد ده العرض الشفوي، تمت دعوة ويبر لتناول العشاء لمناقشة بحثه ونتائجه من قبل دونالد شتاينر ، و هو باحث ساهم فى توصيف البروإنسولين. و بعد مرور سنه واحده فى ابريل 1976، قام شتاينر بتوصيف ده الجزيء وتسلسله بشكل اكبر، فى إشارة لعمل واكتشاف هانز ويبر. بقا البريبروإنسولين جزيئًا مهم لدراسة عملية النسخ والترجمة.
تم إنتاج أول إنسولين بشرى مُهندس وراثى ( مُعاد التركيب ) [arabic-abajed 1] باستخدام الإشريكية القولونية سنة 1978 بآرثر ريجز وكييتشى إيتاكورا فى معهد بيكمان للأبحاث فى مدينة الأمل بالتعاون مع هربرت بوير فى جينينتيك .[9][10] أسست شركة جينينتك على ايد سوانسون وبوير و إيلى ليلى وشركائهما ، و سنة 1982 ابتدت فى بيع أول إنسولين بشرى صناعى متاح تجارى تحت الاسم التجارى Humulin .[10] الغالبية العظمى من الأنسولين المستخدم فى كل اماكن العالم هو الأنسولين البشرى المعاد تركيبه أو نظائره .[11] فى الفتره الاخيره، تم استخدام نهج آخر لإعادة التركيب من قبل مجموعة رائدة من الباحثين الكنديين، باستخدام نبات القرطم سهل النمو، لإنتاج الأنسولين الأرخص بكثير.[123]
يتم إنتاج الأنسولين المعاد تركيبه إما فى الخميرة (فى العاده Saccharomyces cerevisiae ) أو E. coli. فى الخميرة، ممكن هندسة الأنسولين كبروتين أحادى السلسلة مع موقع إندوبروتياز KexII (نظير الخميرة لـ PCI / PCII) اللى يفصل سلسلة الأنسولين A عن سلسلة الأنسولين B المقطوعة من الطرف C. يتم بعد كده تطعيم ذيل الطرف الطرفى C المصنوع كيميائى اللى فيه الثريونين المفقود على الأنسولين عن طريق التحلل البروتينى العكسى باستخدام إنزيم التربسين البروتينى غير المكلف؛ [124] و فى العاده ما يكون اللايسين الموجود على الذيل الطرفى C محمى بمجموعة حماية كيميائية لمنع التحلل البروتيني. إن سهولة التركيب المعيارى والسلامة النسبية للتعديلات فى تلك المنطقة هيا المسؤولة عن نظائر الأنسولين الشائعة مع التعديلات الطرفية C (على سبيل المثال ليسبرو، و أسبارت، وغلوليسين). لا يتم تفضيل التخليق اللى تقوم به شركة جينينتيك والتخليق الكيميائى الكامل زى اللى يقوم به بروس ميريفيلد لأن كفاءة إعادة دمج سلسلتى الأنسولين منخفضة، و سبب ده فى المقام الاولانى لالمنافسة مع ترسب سلسلة الأنسولين B.
جوايز نوبل
[تعديل]
لجنة جايزة نوبل سنة 1923، نسبت الفضل فى استخراج الأنسولين عملى لفريق من جامعة تورنتو ، ومنحت جايزة نوبل لرجلين: فريدريك بانتنج وجون ماكليود .[125] اخدو جايزة نوبل فى الطب أو علم وظايف الأعضاء سنة 1923 لاكتشاف الأنسولين. غضب بانتنج لعدم ذكر اسم بيست، [126] وقام بتقاسم جائزته معه، وقام ماكلويد على طول بتقاسم جائزته مع جيمس كوليب . اتباع براءة اختراع الأنسولين لجامعة تورنتو مقابل دولار واحد. تم منح جائزتين نوبل أخريين لأعمالهما فى مجال الأنسولين. حصل عالم الأحياء الجزيئية البريطانى فريدريك سانجر ، اللى حدد البنية الأساسية للأنسولين سنة 1955، على جايزة نوبل فى الكيمياء سنة 1958.[12] حصلت روزالين سوسمان يالو على جايزة نوبل فى الطب سنة 1977 لتطويرها التحليل المناعى الإشعاعى للأنسولين. كمان كتير من جوايز نوبل ليها علاقة مش مباشره بالأنسولين. جورج مينوت ، اللى اخد جايزة نوبل سنة 1934 لتطوير أول علاج فعال لمرض فقر الدم الخبيث ، كان يعانى من مرض السكر . لاحظ ويليام كاسل أن اكتشاف الأنسولين سنة 1921، اللى جه فى الوقت المناسب لإبقاء مينوت على قيد الحياة، كان مسؤول كمان عن اكتشاف علاج فقر الدم الخبيث .[127] حصلت دوروثى هودجكين على جايزة نوبل فى الكيمياء سنة 1964 لتطوير علم البلورات ، هيا التقنية اللى استخدمتها لفك شفرة البنية الجزيئية الكاملة للأنسولين سنة 1969.[122]
الجدل
[تعديل]
العمل اللى نشره بانتنج وبيست وكوليب وماكلويد يمثل تحضير مستخلص الأنسولين المنقى المناسب للاستخدام على المرضى من البشر.[128] رغم ان باوليسكو اكتشف مبادئ العلاج، لكن مستخلصه الملحى ماكانش ممكن استخدامه على البشر؛ ولم يتم ذكره فى جايزة نوبل سنة 1923. و إيان موراى كان نشط بشكل خاص فى العمل على تصحيح "ال غلط التاريخي" ضد نيكولاى باوليسكو . موراى كان أستاذ علم وظايف الأعضاء فى كلية أندرسون للطب فى جلاسجو باسكتلندا ، و رئيس قسم الأمراض الأيضية فى واحد من مستشفيات جلاسجو الرائدة، ونائب رئيس الجمعية البريطانية لمرض السكر، وعضو مؤسس فى الاتحاد الدولى للسكر . فى اتصال خاص، أرن تيسيليوس ، الرئيس السابق لمعهد نوبل، قال رأيه الشخصى فى أن باوليسكو كان يستحق الجايزة بنفس القدر سنة 1923.[129]
شوف كمان
[تعديل]- تخن
- جنسنج
- مرض السكر
- جامعة كارول دافيلا للطب و الصيدله
- علاج بالصدمات
- مسيحيين كسبو جايزة نوبل
- جامعة ابردين
- سانوفى
- بنكرياس
مصادر
[تعديل]- ↑ "Insulin | Meaning of Insulin by Lexico". Lexico Dictionaries | English. Archived from the original on 1 August 2020.
- ↑ "insulin - WordReference.com Dictionary of English". www.wordreference.com.
- ↑ المرجع غلط: اكتب عنوان المرجع فى النُص بين علامة الفتح
<ref>وعلامة الافل</ref>فى المرجعstryer - ↑ "Insulin: understanding its action in health and disease". British Journal of Anaesthesia. 85 (1): 69–79. July 2000. doi:10.1093/bja/85.1.69. PMID 10927996.
- ↑ أ ب ت ث ج ح خ "A reappraisal of the blood glucose homeostat which comprehensively explains the type 2 diabetes mellitus-syndrome X complex". The Journal of Physiology. 549 (Pt 2) (published 2003): 333–46. June 2003. doi:10.1113/jphysiol.2002.037895. PMC 2342944. PMID 12717005. المرجع غلط: وسم
<ref>غير صالح؛ الاسم "koeslag" معرف أكثر من مرة بمحتويات مختلفة. - ↑ Andrali, Sreenath S.; Sampley, Megan L.; Vanderford, Nathan L.; Ozcan, Sabire (1 October 2008). "Glucose regulation of insulin gene expression in pancreatic beta-cells". The Biochemical Journal. 415 (1): 1–10. doi:10.1042/BJ20081029. ISSN 1470-8728. PMID 18778246.
- ↑ American Society of Health-System Pharmacists (1 February 2009). "Insulin Injection [". PubMed Health. National Center for Biotechnology Information, U.S. National Library of Medicine. Retrieved 12 October 2012.
- ↑ أ ب Drug Information Portal NLM – Insulin human USAN druginfo.nlm.nih.gov نسخة محفوظة 19 November 2022 على موقع واي باك مشين.
- ↑ أ ب "First Successful Laboratory Production of Human Insulin Announced". News Release. Genentech. 6 September 1978. Archived from the original on 27 September 2016. Retrieved 26 September 2016. المرجع غلط: وسم
<ref>غير صالح؛ الاسم "urlGenentech" معرف أكثر من مرة بمحتويات مختلفة. - ↑ أ ب ت "Recombinant DNA technology in the synthesis of human insulin". Little Tree Publishing. 1994. Retrieved 3 November 2009. المرجع غلط: وسم
<ref>غير صالح؛ الاسم "urlRecombinant DNA technology in the synthesis of human insulin" معرف أكثر من مرة بمحتويات مختلفة. - ↑ أ ب "What's fueling the biotech engine-2011 to 2012". Nature Biotechnology. 30 (12): 1191–7. December 2012. doi:10.1038/nbt.2437. PMID 23222785. المرجع غلط: وسم
<ref>غير صالح؛ الاسم "pmid23222785" معرف أكثر من مرة بمحتويات مختلفة. - ↑ أ ب ت "The first sequence. Fred Sanger and insulin". Genetics. 162 (2): 527–32. October 2002. doi:10.1093/genetics/162.2.527. PMC 1462286. PMID 12399368. المرجع غلط: وسم
<ref>غير صالح؛ الاسم "Stretton_2002" معرف أكثر من مرة بمحتويات مختلفة. - ↑ "The discovery and development of insulin as a medical treatment can be traced back to the 19th century". Diabetes (in British English). 15 January 2019. Retrieved 17 February 2020.
- ↑ أ ب "Insulin or insulin-like studies on unicellular organisms: a review". Braz. Arch. Biol. Technol. 47 (6): 973–81. November 2004. doi:10.1590/S1516-89132004000600017. ISSN 1516-8913. Retrieved 30 June 2022.
- ↑ "Insulin-related material in microbes: similarities and differences from mammalian insulins". Canadian Journal of Biochemistry and Cell Biology. 63 (8): 839–849. August 1985. doi:10.1139/o85-106. PMID 3933801.
- ↑ "A review of piscine islet xenotransplantation using wild-type tilapia donors and the production of transgenic tilapia expressing a "humanized" tilapia insulin". Xenotransplantation. 21 (6): 485–95. 2014. doi:10.1111/xen.12115. PMC 4283710. PMID 25040337.
- ↑
{{cite news}}: Empty citation (help) - ↑ "Specialized insulin is used for chemical warfare by fish-hunting cone snails". Proceedings of the National Academy of Sciences of the United States of America. 112 (6): 1743–48. February 2015. Bibcode:2015PNAS..112.1743S. doi:10.1073/pnas.1423857112. PMC 4330763. PMID 25605914.
- ↑ أ ب ت ث ج ح خ "The cell biology of systemic insulin function". J Cell Biol. 217 (7): 2273–2289. July 2018. doi:10.1083/jcb.201802095. PMC 6028526. PMID 29622564.
- ↑ "Adaptive evolution of the insulin two-gene system in mouse". Genetics. 178 (3): 1683–91. March 2008. doi:10.1534/genetics.108.087023. PMC 2278064. PMID 18245324.
- ↑ أ ب "Regulation of insulin synthesis and secretion and pancreatic Beta-cell dysfunction in diabetes". Curr Diabetes Rev. 9 (1): 25–53. January 2013. doi:10.2174/157339913804143225. PMC 3934755. PMID 22974359.
- ↑ "Pancreatic transcription factors and their role in the birth, life and survival of the pancreatic beta cell" (PDF). review. Molecular and Cellular Endocrinology. 294 (1–2): 1–9. November 2008. doi:10.1016/j.mce.2008.07.006. PMID 18687378.
- ↑ "Pancreatic β-cell identity, glucose sensing and the control of insulin secretion". review. The Biochemical Journal. 466 (2): 203–18. March 2015. doi:10.1042/BJ20141384. PMID 25697093.
- ↑ "Regulation of Mammalian Gene Expression by Glucose". review. News in Physiological Sciences. 15 (3): 149–54. June 2000. doi:10.1152/physiologyonline.2000.15.3.149. PMID 11390898.
- ↑ "Regulation of the insulin gene by glucose and d acids". review. The Journal of Nutrition. 136 (4): 873–76. April 2006. doi:10.1093/jn/136.4.873. PMC 1853259. PMID 16549443.
- ↑ "Glucose regulation of gene transcription". review. The Journal of Biological Chemistry. 275 (41): 31555–58. October 2000. doi:10.1074/jbc.R000016200. PMID 10934218.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ↑ "Histone deacetylase (HDAC) inhibition as a novel treatment for diabetes mellitus". Molecular Medicine. 17 (5–6): 378–90. 2011. doi:10.2119/molmed.2011.00021. PMC 3105132. PMID 21274504.
- ↑ "PDX1 and ISL1 differentially coordinate with epigenetic modifications to regulate insulin gene expression in varied glucose concentrations". Molecular and Cellular Endocrinology. 428: 38–48. June 2016. doi:10.1016/j.mce.2016.03.019. PMID 26994512.
- ↑ "Histone deacetylases and their inhibitors: molecular mechanisms and therapeutic implications in diabetes mellitus". Acta Pharmaceutica Sinica B. 2 (4): 387–95. August 2012. doi:10.1016/j.apsb.2012.06.005.
- ↑ أ ب "Glucose regulation of insulin gene expression in pancreatic beta-cells". review. The Biochemical Journal. 415 (1): 1–10. October 2008. doi:10.1042/BJ20081029. PMID 18778246.
- ↑ "Role of MafA in pancreatic beta-cells". Advanced Drug Delivery Reviews. 61 (7–8): 489–96. July 2009. doi:10.1016/j.addr.2008.12.015. PMID 19393272.
- ↑ "Roles and regulation of transcription factor MafA in islet beta-cells". Endocrine Journal. 54 (5): 659–66. December 2007. doi:10.1507/endocrj.KR-101. PMID 17785922.
- ↑ "Involvement of oxidative stress in suppression of insulin biosynthesis under diabetic conditions". International Journal of Molecular Sciences. 13 (10): 13680–90. October 2012. doi:10.3390/ijms131013680. PMC 3497347. PMID 23202973.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ↑ "Researchers discover link between insulin and Alzheimer's". EurekAlert!. American Association for the Advancement of Science. 7 March 2005. Retrieved 1 January 2009.
- ↑ "Review of insulin and insulin-like growth factor expression, signaling, and malfunction in the central nervous system: relevance to Alzheimer's disease" (PDF). Journal of Alzheimer's Disease. 7 (1): 45–61. February 2005. doi:10.3233/JAD-2005-7106. PMID 15750214.
- ↑ "Impaired insulin and insulin-like growth factor expression and signaling mechanisms in Alzheimer's disease—is this type 3 diabetes?" (PDF). Journal of Alzheimer's Disease. 7 (1): 63–80. February 2005. doi:10.3233/jad-2005-7107. PMID 15750215.
- ↑ "Insulin human". PubChem. Retrieved 26 February 2019.
- ↑ المرجع غلط: اكتب عنوان المرجع فى النُص بين علامة الفتح
<ref>وعلامة الافل</ref>فى المرجع:0 - ↑ أ ب ت "Regulation of insulin synthesis and secretion and pancreatic Beta-cell dysfunction in diabetes". Current Diabetes Reviews. 9 (1): 25–53. January 2013. doi:10.2174/157339913804143225. PMC 3934755. PMID 22974359.
- ↑ "Zinc-ligand interactions modulate assembly and stability of the insulin hexamer -- a review". Biometals. 18 (4): 295–303. August 2005. doi:10.1007/s10534-005-3685-y. PMID 16158220.
- ↑ "Molecular basis for insulin fibril assembly". Proceedings of the National Academy of Sciences of the United States of America. 106 (45): 18990–5. November 2009. Bibcode:2009PNAS..10618990I. doi:10.1073/pnas.0910080106. PMC 2776439. PMID 19864624.
- ↑ "Insulin granule biogenesis and exocytosis". Cellular and Molecular Life Sciences. 78 (5): 1957–1970. March 2021. doi:10.1007/s00018-020-03688-4. PMC 7966131. PMID 33146746.
- ↑ "Triggering and augmentation mechanisms, granule pools, and biphasic insulin secretion". Diabetes. 51 (Suppl 1): S83 – S90. February 2002. doi:10.2337/diabetes.51.2007.S83. PMID 11815463.
- ↑ "Is reduced first-phase insulin release the earliest detectable abnormality in individuals destined to develop type 2 diabetes?". Diabetes. 51 (Suppl 1): S117 – S121. February 2002. doi:10.2337/diabetes.51.2007.s117. PMID 11815469.
- ↑ "Disposition index, glucose effectiveness, and conversion to type 2 diabetes: the Insulin Resistance Atherosclerosis Study (IRAS)". Diabetes Care. 33 (9): 2098–2103. September 2010. doi:10.2337/dc10-0165. PMC 2928371. PMID 20805282.
- ↑ أ ب "Cellular origin of hexokinase in pancreatic islets". The Journal of Biological Chemistry. 274 (46) (published 1999): 32803–09. November 1999. doi:10.1074/jbc.274.46.32803. PMID 10551841.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ↑ "Metabolic fate of glucose in purified islet cells. Glucose-regulated anaplerosis in beta cells". The Journal of Biological Chemistry. 272 (30) (published 1997): 18572–79. July 1997. doi:10.1074/jbc.272.30.18572. PMID 9228023.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ↑ "Calcium release channel RyR2 regulates insulin release and glucose homeostasis". The Journal of Clinical Investigation. 125 (5): 1968–78. May 2015. doi:10.1172/JCI79273. PMC 4463204. PMID 25844899.
- ↑ "Therapeutic potential for novel drugs targeting the type 1 cholecystokinin receptor". British Journal of Pharmacology. 159 (5): 1009–21. March 2010. doi:10.1111/j.1476-5381.2009.00489.x. PMC 2839260. PMID 19922535.
- ↑ "Alpha 2-adrenoceptors modulating insulin release from isolated pancreatic islets". Naunyn-Schmiedeberg's Archives of Pharmacology. 313 (2): 151–53. August 1980. doi:10.1007/BF00498572. PMID 6252481.
- ↑ "G-Protein-Coupled Receptors, Pancreatic Islets, and Diabetes". Nature Education. 3 (9): 13. 2010.
- ↑ أ ب ت ث ج "[Insulin oscillations—clinically important rhythm. Antidiabetics should increase the pulsative component of the insulin release]". Läkartidningen (in السويدية). 104 (32–33): 2236–39. 2007. PMID 17822201. المرجع غلط: وسم
<ref>غير صالح؛ الاسم "hellman" معرف أكثر من مرة بمحتويات مختلفة. - ↑ "Light Control of Insulin Release and Blood Glucose Using an Injectable Photoactivated Depot". Molecular Pharmaceutics. 13 (11): 3835–3841. November 2016. doi:10.1021/acs.molpharmaceut.6b00633. PMC 5101575. PMID 27653828.
- ↑ "Construction of a photoactivated insulin depot" (PDF). Angewandte Chemie. 52 (5): 1404–9. January 2013. doi:10.1002/anie.201207264. PMID 23208858. Archived from the original (PDF) on 2 November 2019. Retrieved 3 November 2019.
- ↑ "A Dictionary of Units of Measurement". The University of North Carolina at Chapel Hill. 13 June 2001. Archived from the original on 28 October 2013.
- ↑ "The ratio of insulin to C-peptide can be used to make a forensic diagnosis of exogenous insulin overdosage". Forensic Science International. 115 (1–2): 123–127. January 2001. doi:10.1016/S0379-0738(00)00298-X. PMID 11056282.
- ↑
{{cite news}}: Empty citation (help) - ↑ "Role that phosphorylation of GSK3 plays in insulin and Wnt signalling defined by knockin analysis". The EMBO Journal. 24 (8): 1571–83. April 2005. doi:10.1038/sj.emboj.7600633. PMC 1142569. PMID 15791206.
- ↑ "Phosphorylation and inactivation of glycogen synthase kinase 3 by protein kinase A". Proceedings of the National Academy of Sciences of the United States of America. 97 (22): 11960–75. October 2000. Bibcode:2000PNAS...9711960F. doi:10.1073/pnas.220413597. PMC 17277. PMID 11035810.
- ↑ المرجع غلط: اكتب عنوان المرجع فى النُص بين علامة الفتح
<ref>وعلامة الافل</ref>فى المرجعstryer2 - ↑ "How insulin engages its primary binding site on the insulin receptor". Nature. 493 (7431): 241–245. January 2013. Bibcode:2013Natur.493..241M. doi:10.1038/nature11781. PMC 3793637. PMID 23302862.
- ↑ "Insulin effects in muscle and adipose tissue". Diabetes Research and Clinical Practice. 93 (Suppl 1): S52–59. August 2011. doi:10.1016/S0168-8227(11)70014-6. PMID 21864752.
- ↑ "Intranasal insulin improves memory in humans" (PDF). Psychoneuroendocrinology. 29 (10): 1326–1334. November 2004. doi:10.1016/j.psyneuen.2004.04.003. PMID 15288712.
- ↑ "Intranasal insulin enhances postprandial thermogenesis and lowers postprandial serum insulin levels in healthy men". Diabetes. 60 (1): 114–118. January 2011. doi:10.2337/db10-0329. PMC 3012162. PMID 20876713.
- ↑ "The relationship between gut and adipose hormones, and reproduction". Human Reproduction Update. 20 (2): 153–174. 2014. doi:10.1093/humupd/dmt033. PMID 24173881.
- ↑ "Insulin Clearance in Obesity and Type 2 Diabetes". International Journal of Molecular Sciences. 23 (2): 596. January 2022. doi:10.3390/ijms23020596. PMC 8776220. PMID 35054781.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ↑ "EC 1.8.4.2". iubmb.qmul.ac.uk. Retrieved 25 July 2022.
- ↑ "Insulin degradation: progress and potential". Endocrine Reviews. 19 (5): 608–24. October 1998. doi:10.1210/edrv.19.5.0349. PMID 9793760.
- ↑ "Carbohydrate and insulin metabolism in chronic kidney disease". UpToDate, Inc.
- ↑ "The role of adipocyte insulin resistance in the pathogenesis of obesity-related elevations in endocannabinoids". Diabetes (in الإنجليزية). 57 (5): 1262–68. May 2008. doi:10.2337/db07-1186. PMID 18276766.
- ↑ "New insights on the role of the endocannabinoid system in the regulation of energy balance". International Journal of Obesity. 40 (2): 210–19. February 2016. doi:10.1038/ijo.2015.179. PMID 26374449.
- ↑ "The endocannabinoid system in obesity and type 2 diabetes". Diabetologia. 51 (8): 1356–67. August 2008. doi:10.1007/s00125-008-1048-2. PMID 18563385.
- ↑ أ ب ت ث ج ح "Hypoglycemia". National Institute of Diabetes and Digestive and Kidney Diseases. October 2008. Archived from the original on 1 July 2015. Retrieved 28 June 2015.
- ↑ "Causative anti-diabetic drugs and the underlying clinical factors for hypoglycemia in patients with diabetes". World Journal of Diabetes. 6 (1): 30–6. February 2015. doi:10.4239/wjd.v6.i1.30. PMC 4317315. PMID 25685276.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ↑ المرجع غلط: اكتب عنوان المرجع فى النُص بين علامة الفتح
<ref>وعلامة الافل</ref>فى المرجعSch2007 - ↑ "A review of recent evidence relating to sugars, insulin resistance and diabetes". European Journal of Nutrition. 55 (Suppl 2): 17–23. November 2016. doi:10.1007/s00394-016-1340-8. PMC 5174139. PMID 27882410.
- ↑ "Insulin secretion and insulin-producing tumors". Expert Review of Endocrinology & Metabolism. 5 (2): 217–227. March 2010. doi:10.1586/eem.09.83. PMC 2853964. PMID 20401170.
- ↑ "The Global Epidemic of the Metabolic Syndrome". Current Hypertension Reports. 20 (2): 12. February 2018. doi:10.1007/s11906-018-0812-z. PMC 5866840. PMID 29480368.
- ↑ "Poly Cystic Ovarian Syndrome: An Updated Overview". Frontiers in Physiology. 7: 124. 5 April 2016. doi:10.3389/fphys.2016.00124. PMC 4820451. PMID 27092084.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ↑ "From SemBiosys, A New Kind Of Insulin". Inside Wall Street. 13 August 2007. Archived from the original on 17 November 2007.
- ↑ أ ب "The Discovery of Insulin: An Important Milestone in the History of Medicine". Frontiers in Endocrinology. 9: 613. 23 October 2018. doi:10.3389/fendo.2018.00613. PMC 6205949. PMID 30405529.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ↑ "Rapid-Acting and Human Insulins: Hexamer Dissociation Kinetics upon Dilution of the Pharmaceutical Formulation". Pharmaceutical Research. 34 (11): 2270–2286. November 2017. doi:10.1007/s11095-017-2233-0. PMC 5643355. PMID 28762200.
- ↑ "Combining insulins for optimal blood glucose control in type I and 2 diabetes: focus on insulin glulisine". Vascular Health and Risk Management. 3 (3): 245–54. 2007. PMC 2293970. PMID 17703632.
- ↑ "EADSG Guidelines: Insulin Therapy in Diabetes". Diabetes Therapy. 9 (2): 449–492. April 2018. doi:10.1007/s13300-018-0384-6. PMC 6104264. PMID 29508275.
- ↑
{{cite news}}: Empty citation (help) - ↑ "क्या आप डायबिटीज के मरीज है? अगर हां तो उचित दाम में मिलेगी HMD की डिस्पोवन इंसुलिन पेन नीडल". amarujala.com. Retrieved 8 July 2022.
- ↑ "Oral delivery of insulin for treatment of diabetes: status quo, challenges and opportunities". The Journal of Pharmacy and Pharmacology. 68 (9): 1093–108. 2016. doi:10.1111/jphp.12607. PMID 27364922.
- ↑ "Insulin delivery methods: Past, present and future". International Journal of Pharmaceutical Investigation. 6 (1): 1–9. 2016. doi:10.4103/2230-973X.176456. PMC 4787057. PMID 27014614.
{{cite journal}}: CS1 maint: unflagged free DOI (link) - ↑ "WHO adds new drugs to its essential medicines' list". mint (in الإنجليزية). 1 October 2021. Retrieved 9 October 2021.
- ↑ "Free prescriptions (England)". Diabetes UK. Retrieved 21 November 2022.
If you use insulin or medicine to manage your diabetes, ... you don't pay for any item you're prescribed.
- ↑ "Diabetes Mellitus Associated with Hyaline Degeneration of the islands of Langerhans of the Pancreas". Bulletin of the Johns Hopkins Hospital. 12 (125): 263–64. 1901.
- ↑ "On the Relation of Chronic Interstitial Pancreatitis to the Islands of Langerhans and to Diabetes Mellitus". Journal of Experimental Medicine. 5 (4): 397–428. 1901. doi:10.1084/jem.5.4.397. PMC 2118050. PMID 19866952.
- ↑ "The Relation of Diabetes Mellitus to Lesions of the Pancreas. Hyaline Degeneration of the Islands of Langerhans". Journal of Experimental Medicine. 5 (5): 527–40. 1901. doi:10.1084/jem.5.5.527. PMC 2118021. PMID 19866956.
- ↑ The American Institute of Nutrition (1967). "Proceedings of the Thirty-First Annual Meeting of the American Institute of Nutrition". Journal of Nutrition. 92 (4): 509. doi:10.1093/jn/92.4.507.
- ↑ "Recherche sur le rôle du pancréas dans l'assimilation nutritive". Archives Internationales de Physiologie. 17: 85–109. 31 August 1921.
- ↑ "Le 75e anniversaire de la découverte de l'insuline". Diabetes & Metabolism. 23 (1): 112. 1997.
- ↑ "The discovery of insulin: Continued controversies after ninety years". Endocrinología y Nutrición (English Edition) (in الإنجليزية). 58 (9): 449–456. 2011. doi:10.1016/j.endoen.2011.10.001.
- ↑ "Note dated Oct 31/20 from loose leaf notebook 1920/21". University of Toronto Libraries. 31 October 1920.
- ↑ أ ب ت "Insulin: discovery and controversy". Clinical Chemistry. 48 (12): 2270–88. December 2002. doi:10.1093/clinchem/48.12.2270. PMID 12446492. المرجع غلط: وسم
<ref>غير صالح؛ الاسم "rosenfeld2002" معرف أكثر من مرة بمحتويات مختلفة. - ↑ "Almost famous: E. Clark Noble, the common thread in the discovery of insulin and vinblastine". CMAJ. 167 (12): 1391–96. December 2002. PMC 137361. PMID 12473641.
- ↑ "Rewriting medical history: Charles Best and the Banting and Best myth" (PDF). Journal of the History of Medicine and Allied Sciences. 48 (3): 253–74. July 1993. doi:10.1093/jhmas/48.3.253. PMID 8409364.
- ↑ "Work on diabetes shows progress against disease". Toronto Star Weekly. University of Toronto Libraries. 14 January 1922.
- ↑ "Early clinical experiences with insulin". Canadian Medical Association Journal. 87 (20): 1052–5. November 1962. PMC 1849803. PMID 13945508.
- ↑ "Patient records for Leonard Thompson". University of Toronto Libraries. Dec 1921 – Jan 1922.
- ↑
{{cite news}}: Empty citation (help) - ↑ "Chart for Elizabeth Hughes". University of Toronto Libraries. 16 August 1922.
- ↑ "Please save my son!". University of Toronto Libraries. February 1963.
- ↑ . Gannett Company.
{{cite news}}: External link in|مسار أرشيف=and|مسار=|title=(help) - ↑ University of Toronto Board of Governors Insulin Committee (25 January 1922). "Memorandum in reference to the co-operation of the Connaught Antitoxin Laboratories in the researches conducted by Dr. Banting, Mr. Best and Dr. Collip under the general direction of Professor J.J.R. Macleod to obtain an extract of pancreas having a specific effect on blood sugar concentration". University of Toronto Libraries.
- ↑ "Letter to Dr. J. J. R. Macleod 10/04/1922". University of Toronto Libraries: Discovery and Early Development of Insulin. 10 April 1922.
- ↑ "Statement read by J. J. R. Macleod at the Insulin Committee meeting regarding patents and royalties 28/04/1924". University of Toronto Libraries: The Discovery and Early Development of Insulin. 28 April 1924.
- ↑ "Assignment to the Governors of the University of Toronto". University of Toronto Libraries: Discovery and Early Development of Insulin. 15 January 1923.
- ↑ "Copy of the article: A step forward in medical ethics". University of Toronto Libraries: The Discovery and Early Development of Insulin. The World's Work. February 1923.
- ↑ "Crystalline Insulin". Proceedings of the National Academy of Sciences of the United States of America. 12 (2): 132–6. February 1926. Bibcode:1926PNAS...12..132A. doi:10.1073/pnas.12.2.132. PMC 1084434. PMID 16587069.
- ↑ "On the Preparation of Insulin" (PDF). Journal of Biological Chemistry. 60 (1): 31–58. May 1924. doi:10.1016/S0021-9258(18)85220-6.
- ↑ "Studies on Crystalline Insulin Xviii. the Nature of the Free Amino Groups in Insulin and the Isolation of Phenylalanine and Proline from Crystalline Insulin" (PDF). Journal of Biological Chemistry. 108 (1): 1–9. 1 January 1935. doi:10.1016/S0021-9258(18)75301-5.
- ↑ "The amino-acid sequence in the phenylalanyl chain of insulin. I. The identification of lower peptides from partial hydrolysates". The Biochemical Journal. 49 (4): 463–81. September 1951. doi:10.1042/bj0490463. PMC 1197535. PMID 14886310.
- ↑ "Insulin Peptides. X. The Synthesis of the B-Chain of Insulin and Its Combination with Natural or Synthetis A-Chin to Generate Insulin Activity". Journal of the American Chemical Society. 86 (5): 930–32. 1964. doi:10.1021/ja01059a043.
- ↑ "The synthesis of bovine insulin by the solid phase method". Journal of the American Chemical Society. 88 (21): 5051–2. November 1966. doi:10.1021/ja00973a068. PMID 5978833.
- ↑ "What is the advantage of having melanin in parts of the central nervous system (e.g. substantia nigra)?". IUBMB Life. 56 (1). Time Inc.: 47–9 January 2004. doi:10.1080/15216540310001659029. PMID 14992380.
- ↑ [Memory on the research of synthesizing bovine insulin]. 生命科学 [Chinese Bulletin of Life Science] (in الصينية المبسطة). 27 (6): 777–79. 2015.
{{cite journal}}:|trans-title=requires|title=or|script-title=(help) - ↑ أ ب "Atomic positions in rhombohedral 2-zinc insulin crystals". Nature. 231 (5304): 506–11. June 1971. Bibcode:1971Natur.231..506B. doi:10.1038/231506a0. PMID 4932997.
- ↑ "Safflowers may provide new insulin source | CTV News". www.ctvnews.ca. February 2010. Retrieved 12 November 2019.
- ↑ "Yeast secretory expression of insulin precursors" (PDF). Applied Microbiology and Biotechnology. 54 (3): 277–86. September 2000. doi:10.1007/s002530000402. PMID 11030562. Archived from the original (PDF) on 27 September 2017.
- ↑ "The Nobel Prize in Physiology or Medicine 1923". The Nobel Foundation.
- ↑ "Who discovered insulin?". Medical News Today. 22 November 2018.
- ↑ "The Gordon Wilson Lecture. A Century of Curiosity About Pernicious Anemia". Transactions of the American Clinical and Climatological Association. 73: 54–80. 1962. PMC 2249021. PMID 21408623.
- ↑ "Pancreatic Extracts in the Treatment of Diabetes Mellitus". Canadian Medical Association Journal. 12 (3): 141–46. March 1922. PMC 1524425. PMID 20314060.
- ↑ "Paulesco and the isolation of insulin". Journal of the History of Medicine and Allied Sciences. 26 (2): 150–57. April 1971. doi:10.1093/jhmas/XXVI.2.150. PMID 4930788.
لينكات برانيه
[تعديل]- مجموعة مكتبات جامعة تورنتو: اكتشاف الأنسولين وتطويره فى مراحله المبكرة، 1920-1925
- أرشيفات CBC الرقمية – بانتنج، بيست، ماكلويد، كوليب: البحث عن علاج لمرض السكري
- رسوم متحركة لكيفية عمل الأنسولين فى الجسم على AboutKidsHealth.ca (تم أرشفتها فى 9 مارس 2011)
- Overview of all the structural information available in the
قالب:PDB Galleryقالب:Hormonesقالب:Growth factor receptor modulators
المرجع غلط: <ref> فى تاجز موجوده لمجموعه اسمها "arabic-abajed", بس مافيش مقابلها تاجز <references group="arabic-abajed"/> اتلقت


