Aritmija
| Aritmija | |
|---|---|
| Drugi nazivi | Srčana aritmija, srčana disritmija, nepravilan rad srca, kardijalna aritmija |
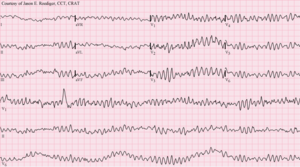 | |
| Komorska fibrilacija (VF) sa neorganiziranom električnom aktivnosti koja stvara šiljasti trag na elektrokardiogramu (EKG) | |
| Specijalnost | Kardiologija |
| Simptomi | Palpitacije, omaglica, nesvjestica, kratkoća daha, bol u grudima[1] |
| Komplikacije | Moždani udar, srčana insuficijencija[2][3] |
| Uobičajeno pojavljivanje | Starije dobi |
| Vrste | Dodatni otkucaji, supraventrikulska tahikardija, ventrikulska aritmijas, bradiaritmija[3] |
| Uzroci | Problemi sa sistemom električne provodljivosti srca[2] |
| Dijagnostička metoda | Elektrokardiogram, Holter monitor[4] |
| Tretman | Lijekovi, medicinske procedure (pejsmejker), operacije[5] |
| Frekvencija | Milioni osoba širom svijeta |

Aritmije, također poznate kao srčane aritmije, kardijalne aritmije ili samo aritmije, su nepravilnosti u srčanim otkucajima , uključujući i kada su prebrzi ili prespori.[2] Otkucaj srca u mirovanju koji je prebrz – iznad 100 otkucaja u minuti kod odraslih – naziva se tahikardija, i puls u mirovanju koji je prespor – ispod 60 otkucaja u minuti – naziva se bradikardija.[2] Neki tipovi aritmija nemaju simptome.[1] Simptomi, kada su prisutni, mogu uključivati palpitacije ili osjećaj pauze između otkucaja srca.[1] U ozbiljnijim slučajevima, mogu postojati omaglica, nesvestica, kratko disanje ili bol u grudima.[1] Iako većina slučajeva aritmije nije ozbiljna, neki predisponiraju osobu na komplikacije kao što su moždani udar ili srčana insuficijencija.[2][3] Drugi mogu dovesti do iznenadne smrti.[3]
Znakovi i simptomi
[uredi | uredi izvor]Termin srčana aritmija pokriva veoma veliki broj veoma različitih stanja. Najčešći simptom aritmije je svijest o abnormalnom otkucaju srca, koji se naziva palpitacija. One mogu biti rijetke, česte ili kontinuirane. Neke od ovih aritmija su bezopasne (iako ometajuće za pacijente), ali neke od njih predisponiraju nepovoljnim ishodima.
Neke aritmije ne uzrokuju simptome i nisu povezane s povećanom smrtnošću. Međutim, neke asimptomske aritmije su povezane sa neželjenim događajima. Primjeri uključuju veći rizik od zgrušavanja krvi u srcu i veći rizik od nedovoljnog transporta krvi do srca zbog slabog rada srca. Ostali povećani rizici su embolizacija i moždani udar, zatajenje srca i iznenadna srčana smrt.
Ako aritmija rezultira otkucajima srca koji su prebrzi, prespori ili preslabi da bi zadovoljili potrebe tijela, to se manifestira kao niži krvni pritisak i može uzrokovati omaglicu, vrtoglavicu, sinkopu ili moždanu smrt zbog nedovoljne opskrbe mozga krvlju.[6]
Neki tipovi aritmija rezultiraju srčanim zastojem ili iznenadnom smrću.
Medicinska procjena abnormalnosti pomoću elektrokardiograma je jedan od načina za dijagnosticiranje i procjenu rizika od bilo koje date aritmije.
Uzrok i dijagnoza
[uredi | uredi izvor]Aritmije se često kategoriziraju u četiri grupe: ekstra otkucaji, supraventrikulska tahikardija, ventrikulska aritmija i bradijaritmija.[3] Dodatni otkucaji uključuju preuranjene atrijalne kontrakcije, prerane komorsje kontrakcije i prerane spojne kontrakcije.[3] Supraventrikulske tahikardije uključuju atrijsku fibrilaciju, treperenje pretkomora i paroksizamsku supraventrikulsku tahikardiju.[3] Ventrikularne aritmije uključuju ventrikularnu fibrilaciju i ventrikularnu tahikardiju.[3][7] Bradijaritmije su uzrokovane disfunkcijom sinusnog čvora ili atrioventrikulskim poremećajima provodljivosti.[8] Aritmije su uzrokovane problemima sa sistemom električne provodljivosti srca.[2] Brojni testovi mogu pomoći u dijagnozi, uključujući elektrokardiogram (EKG) i Holter monitor.[4]
Tretman
[uredi | uredi izvor]Mnoge aritmije mogu se efikasno liječiti.[2] Tretmani mogu uključivati lijekove, medicinske procedure kao što je umetanje pejsmejkera i operacije.[5] Lijekovi za ubrzani rad srca mogu uključivati beta blokatore ili antiaritmijske agense kao što je prokainamid, koji pokušavaju da povrate normalan srčani ritam.[5] Ova druga grupa može imati značajnije nuspojave, posebno ako uzimaju se tokom dužeg vremenskog perioda.[5] Pejsmejkeri se često koriste za BRADIKARDIJA|spore otkucaje srca.[5] Oni sa nepravilnim otkucajima srca često se liječe razređivačima krvi kako bi se smanjio rizik od komplikacija.[5] Oni koji imaju teške simptome aritmije ili su medicinski nestabilni mogu dobiti hitno liječenje kontrolisanim električnim udarom u obliku kardioverzija ili defibrilacija.[5]
Klasifikacija
[uredi | uredi izvor]


Aritmija se može klasificirati prema učestalosti (tahikardija, bradikardija), mehanizmu (automatizam, ponovni ulazak, aktiviranje) ili trajanju (izolovani preuranjeni otkucaji, dvostihovi, trčanja, koji je 3 ili više otkucaja, neodrživo = manje od 30 sekundi ili trajno = preko 30 sekundi).
Aritmije se također klasifikuju prema mestu nastanka:
Atrijska aritmija
[uredi | uredi izvor]- Sinusna bradikardija
- Sinusna aritmija
- Sinusna tahikardija
- Preuranjene atrijalne kontrakcije (PAC)
- Lutajući atrijski pejsmejker
- Atrijska tahikardija
- Multifokusna atrijska tahikardija
- Suprakomorska tahikardija (SVT)
- Atrijsko treperenje
- Atrijska fibrilacija (Afib)
- AV nodusna reentrantna tahikardija
Junkcijska aritmija
[uredi | uredi izvor]- AV nodusna reentrantna tahikardija
- Spojni ritam
- Junkcijska tahikardija
- Preuranjena kontrakcija spoja
Komorska aritmija
[uredi | uredi izvor]- Preuranjene ventrikularne kontrakcije (PVC), ponekad se nazivaju komoraki dodatni otkucaji (VEB)
- Prijevremeni ventrikulski otkucaji koji se javljaju nakon svakog normalnog otkucaja nazivaju se komorska bigeminija
- PVC-ovi koji se javljaju u intervalima od dva normalna otkucaja do jedan PVC-a ili jedannormalan otkucaj do dva PVC-a, nazivaju se "PVC u trigeminiji"[9]
- Grupe od tri preuranjena komorska otkucaja nazivaju se trojkama i smatraju se kratkim ciklusom (neodrživa ventrikularna tahikardija, NSVT); ako grupiranje traje duže od 30 sekundi, smatra se da je trajala komorska tahikardija (VT).[10]
- Ubrzani idiokomorski ritam
- Monomorfna komorska tahikardija
- Polimorfna komorskaa tahikardija
- Komorska fibrilacija
- Torsades de pointes
- Aritmogena desna komnorska displazija
- Re-ulazna komorska aritmija
Srčani blokovi
[uredi | uredi izvor]Oni su takođe poznati kao AV blokovi, jer velika većina njih nastaje zbog patologije atrioventrikulskg čvora. Oni su najčešći uzroci bradikardije
- Blok srca prvog stepena, što se manifestuje kao PR produženje
- Blok srca drugog stepena
- Blok srca tipa 1 drugog stepena, također poznat kao Mobitz I ili Wenckebach
- Blok srca drugog stepena tipa 2, također poznat kao Mobitz II
- Blok srca trećeg stepena, također poznat kao potpuni srčani blok
Blokada prvog, drugog i trećeg stepena se također može javiti na nivou sinoatrijskog spoja. Ovo se naziva sinoatrijski blok koji se tipično manifestuje različitim stepenom i obrascima sinusne bradikardije.
Sindrom iznenadne aritmijske smrti
[uredi | uredi izvor]Sindrom iznenadne aritmijske smrti (SADS) je izraz koji se koristi kao dio sindroma iznenadne neočekivane smrti za opisivanje iznenadne smrti zbog srčanog zastoja izazvanog aritmijom u prisustvu ili odsustvo bilo kakve strukturne bolesti srca na obdukciji. Najčešći uzrok iznenadne smrti u SAD-u je koronarna arterijska bolest posebno zbog slabe oksigenacije srčanog mišića, odnosno ishemija miokarda ili srčanih udara.[11] Otprilike 180.000 do 250.000 ljudi iznenada umre od ovog uzroka svake godine u SAD-u. SADS se može pojaviti iz drugih uzroka. Postoje mnoga nasljedna stanja i srčana oboljenja koja mogu uticati na mlade ljude, a koja kasnije mogu uzrokovati iznenadnu smrt bez naprednih simptoma.[12]
Uzroci SADS-a kod mladih ljudi su virusni miokarditis, sindrom dugog QT, Brugada sindrom, kateholaminergijska polimorfna komorska tahikardija, hipertrofijska kardiomiopatija i aritmogena desna komorska tahikardija.[13][14]
Fetusa aritmija
[uredi | uredi izvor]Aritmije se mogu javiti i kod fetusa.[15] Normalan broj otkucaja srca fetusa je između 110 i 160 otkucaja u minuti. Svaki ritam izvan ovih granica je abnormalan i klasificira se kao fetusna aritmija. One su uglavnom posljedica preranih atrijalnih kontrakcija, obično ne daju simptome i imaju male posljedice. Međutim, oko jedan posto njih će biti rezultat značajnog strukturnog oštećenja srca.[15]
Mehanizam
[uredi | uredi izvor]Srčane aritmije su uzrokovane jednim od dva glavna mehanizma. Prva aritmija je rezultat pojačane ili abnormalne formacije impulsa koja potiče od pejsmejkera ili His-Purkinjeve mreže. Drugi je zbog ponovnoulazećih poremećaja provodljivosti.[16]
Dijagnostika
[uredi | uredi izvor]Srčana aritmija se često prvo otkriva jednostavnim, ali nespecifičnim načinom: auskultacija otkucaja srca stetoskopom ili osjećaj za periferne pulseve. Oni obično ne mogu dijagnosticirati specifičnu aritmiju, ali mogu dati opću indikaciju broja otkucaja srca i da li je uredan ili nepravilan. Ne proizvode svi električni impulsi srca čujne ili opipljive otkucaje; kod mnogih srčanih aritmija, preuranjeni ili abnormalni otkucaji ne proizvode efikasnu akciju pumpanja i doživljavaju se kao "preskačeni" otkucaji.
Najjednostavniji specifični dijagnostički test za procjenu srčanog ritma je elektrokardiogram (skraćeno EKG ili EKG). Holter monitor je EKG snimljen u periodu od 24 sata, kako bi se otkrile aritmije koje se mogu dogoditi kratko i nepredvidivo tokom dana.
Naprednija studija električne aktivnosti srca može se izvesti kako bi se procijenio izvor srčanih aberantnih otkucaja. Ovo se može postići elektrofiziološkom studijom, endovaskularnom procedurom koja koristi kateter da "sluša" električnu aktivnost unutar srca, dodatno ako se pronađe izvor aritmija, često abnormalni ćelije mogu biti ablairane i aritmija se može trajno ispraviti. Transezofagusna atrijska stimulacija (TAS) umjesto toga koristi elektrodu ubačenu kroz jednjak do dijela gdje je udaljenost do zadnjeg zida lijeve pretkomore samo približno 5–6 mm (ostaje konstantno kod ljudi različite dobi i težine).[17] Transezofagusna atrijska stimulacija može razlikovati treperenje atrija, AV nodusnu reentrantnu tahikardiju i ortodromska atrioventrikulska reentrantna tahikardija.[18] Također može proceniti rizik kod osoba sa Wolff-Parkinson-Whiteovim sindromom, kao i prekinuti supraventrikulska tahikardiju, uzrokovanu ponovljenim ulaskom krvi.[18]
Bradikardije
[uredi | uredi izvor]
Spori ritam (manje od 60 otkucaja/min) je označen kao bradikardija. Ovo može biti uzrokovano usporenim signalom iz sinusnog čvora (sinusna bradikardija), pauzom u normalnoj aktivnosti sinusnog čvora (sinusnim zastojem) ili blokiranjem električnog impulsa na njegovom putu od atrija do ventrikula (AV blok ili srčani blok). Srčani blok dolazi u različitim stepenima i ozbiljnosti. Može biti uzrokovano reverzibilnim trovanjem AV čvora (lijekovima koji ometaju provodljivost) ili ireverzibilnim oštećenjem čvora. Bradikardije mogu biti prisutne i u normalnom radu srca sportista izdržljivosti ili drugih dobro kondicioniranih osoba. Bradikardija se takođe može javiti kod neke vrste napada.
Tahikardije
[uredi | uredi izvor]Kod odraslih i djece starije od 15 godina, broj otkucaja srca u mirovanju brži od 100 otkucaja u minuti označen je kao tahikardija. Tahikardija može dovesti do palpitacije; međutim, tahikardija nije nužno aritmija. Povećan broj otkucaja srca normalan je odgovor na fizičku vježbu ili emocijski stres. Ovo je posredovano simpatičkim nervnim sistemom na sinusnom čvoru i naziva se sinusna tahikardija. Druga stanja koja povećavaju aktivnost simpatičkog nervnog sistema u srcu uključuju progutane ili ubrizgane supstance, kao što su kofein ili amfetamini, i preaktivna štitnu žlezdu (hipertireoza) ili anemija.
Tahikardija koja nije sinusna tahikardija obično je rezultat dodavanja abnormalnih impulsa normalnom srčanom ciklusu. Abnormalni impulsi mogu započeti jednim od tri mehanizma: automatizmom, ponovnim ulaskom ili aktiviranom aktivnošću. Specijalizovani oblik ponovnog ulaska koji je i uobičajen i problematičan naziva se fibrilacija. Iako je pojam "tahikardija" poznat više od 160 godina, o osnovama za klasifikaciju aritmija se još uvijek raspravlja.
Srčane mahane
[uredi | uredi izvor]Kongenitalne srčane mane su strukturni ili električni problemi u srcu koji su prisutni pri rođenju. Ovo može biti pogođeno svima jer cjelokupno zdravlje ne igra ulogu u problemu. Problemi s električnim putem srca mogu uzrokovati vrlo brze ili čak smrtonosne aritmije. Wolff-Parkinson-White sindrom nastaje zbog dodatnog puta u srcu koji se sastoji od električnog mišićnog tkiva. Ovo tkivo omogućava da se električni impuls, koji stimuliše rad srca, odvija veoma brzo. Desna ventrikularni izlazni trakt tahikardija je najčešći tip ventrikularne tahikardije kod inače zdravih osoba. Ovaj defekt nastaje zbog električnog čvora u desnoj komori neposredno prije plućne arterije. Kada je čvor stimuliran, pacijent će ući u ventrikularnu tahikardiju, koja ne dozvoljava srcu da se napuni krvlju prije ponovnog udara. Sindrom dugog QT intervala je još jedan složen problem u srcu i označen je kao nezavisni faktor u smrtnosti. Postoji više metoda liječenja za njih, uključujući srčanu ablaciju, liječenje lijekovima ili promjenu načina života kako biste imali manje stresa i vježbanja.
Fibrilacija
[uredi | uredi izvor]Kada je čitava srčana komora uključena u višestruka mikroponavljajuća kola i, prema tome, treperi od haotičnih električnih impulsa, kaže se da je u fibrilaciji.
Fibrilacija može uticati na pretkomore (pretkomorska fibrilacija) ili na komoru (komorska fibrilacija): komorska fibrilacija je neposredno opasna po život.
- Atrijska fibrilacija utiče na gornje komore srca, poznate kao atrijska. Atrijska fibrilacija može biti uzrokovana ozbiljnim osnovnim zdravstvenim stanjem i treba je ocijeniti ljekar. To obično nije hitna medicinska pomoć.
- Komorska fibrilacija se javlja u ventrikulama (donje komore) srca; to je uvijek hitna medicinska pomoć. Ako se ne liječi, ventrikulska fibrilacija (VF ili V-fib) može dovesti do smrti u roku od nekoliko minuta. Kada srce uđe u V-fib, efikasno pumpanje krvi prestaje. V-fib smatra se oblikom srčanog zastoja. Pogođena osoba neće preživjeti ako se odmah ne pruže kardioplućna reanimacija (CPR) i defibrilacija.
CPR može produžiti preživljavanje mozga u nedostatku normalnog pulsa, ali defibrilacija je jedina intervencija koja može vratiti zdrav srčani ritam. Defibrilacija se izvodi primjenom električnog šoka na srce, koji resetuje ćelije, omogućavajući normalan otkucaj da se ponovo uspostavi.
Okidački otkucaji
[uredi | uredi izvor]Aktivirani otkucaji nastaju kada problemi na nivou ionskih kanala u pojedinačnim srčanim ćelijama rezultiraju abnormalnim širenjem električne aktivnosti i mogu dovesti do trajnog abnormalnog ritma. Relativno su rijetke i mogu nastati djelovanjem antiaritmijskih lijekova ili nakon depolarizacija.
Upravljanje
[uredi | uredi izvor]Metod upravljanja srčanim ritmom ovisi prije svega o tome da li je oboljela osoba stabilna ili nestabilna. Tretmani mogu uključivati fizičke manevre, lijekove, pretvaranje električne energije ili elektro- ili krio-kauterizaciju.
U Sjedinjenim Državama, ljudi koji su primljeni u bolnicu sa srčanom aritmijom i poremećajima provodljivosti sa i bez komplikacija su primani na odjel intenzivne njege više od polovine vremena u 2011.[19]
Fizički manevri
[uredi | uredi izvor]Nekoliko fizičkih radnji može povećati parasimpatičku nervnu opskrbu srca, što rezultira blokiranjem električne provodljivosti kroz AV čvor. Ovo može usporiti ili zaustaviti nekoliko aritmija koje potiču iznad ili na AV čvoru (vidi glavni članak: suprakomorske tahikardije). Parasimpatičko nervno snabdijevanje srca vrši se preko vagusnog živca, a ovi manevri su zajednički poznati kao vagusni manevar.
Antiaritmici
[uredi | uredi izvor]Postoji mnogo klasa antiaritmijskih lijekova, s različitim mehanizmima djelovanja i mnogo različitih pojedinačnih lijekova unutar ovih klasa. Iako je cilj terapije lijekovima spriječiti aritmiju, gotovo svaki antiaritmijki lijek ima potencijal da djeluje kao proaritmijski, te se stoga mora pažljivo odabrati i koristiti pod medicinskim nadzorom.
Također pogledajte
[uredi | uredi izvor]Reference
[uredi | uredi izvor]- ^ a b c d "What Are the Signs and Symptoms of an Arrhythmia?". National Heart, Lung, and Blood Institute. 1. 7. 2011. Arhivirano s originala, 19. 2. 2015. Pristupljeno 7. 3. 2015.
- ^ a b c d e f g "What Is Arrhythmia?". National Heart, Lung, and Blood Institute. 1. 7. 2011. Arhivirano s originala, 2. 3. 2015. Pristupljeno 7. 3. 2015.
- ^ a b c d e f g h "Types of Arrhythmia". National Heart, Lung, and Blood Institute. 1. 7. 2011. Arhivirano s originala, 7. 6. 2015. Pristupljeno 7. 3. 2015.
- ^ a b "How Are Arrhythmias Diagnosed?". National Heart, Lung, and Blood Institute. 1. 7. 2011. Arhivirano s originala, 18. 2. 2015. Pristupljeno 7. 3. 2015.
- ^ a b c d e f g "How Are Arrhythmias Treated?". National Heart, Lung, and Blood Institute. 1. 7. 2011. Arhivirano s originala, 17. 2. 2015. Pristupljeno 7. 3. 2015.
- ^ "Passing Out (Syncope) Caused by Arrhythmias". Arhivirano s originala, 13. 6. 2020. Pristupljeno 13. 4. 2020.
- ^ Martin CA, Matthews GD, Huang CL (april 2012). "Sudden cardiac death and inherited channelopathy: the basic electrophysiology of the myocyte and myocardium in ion channel disease". Heart. 98 (7): 536–543. doi:10.1136/heartjnl-2011-300953. PMC 3308472. PMID 22422742.
- ^ Vogler J, Breithardt G, Eckardt L (juli 2012). "Bradyarrhythmias and conduction blocks". Revista Espanola de Cardiologia. 65 (7): 656–667. doi:10.1016/j.rec.2012.01.027. PMID 22627074.
- ^ "Trigeminy PVC: Definition, Causes, Treatment". 26. 2. 2018.
- ^ Wagner GS (2001). Marriott's Practical Electrocardiography (10th izd.). Philadelphia, PA: Williams & Wilkins. ISBN 0683307460.[potrebna stranica]
- ^ Zipes DP, Wellens HJ (novembar 1998). "Sudden cardiac death". Circulation. 98 (21): 2334–2351. doi:10.1161/01.CIR.98.21.2334. PMID 9826323.
- ^ Deo R, Albert CM (januar 2012). "Epidemiology and genetics of sudden cardiac death". Circulation. 125 (4): 620–637. doi:10.1161/circulationaha.111.023838. PMC 3399522. PMID 22294707.
- ^ Chugh SS, Reinier K, Teodorescu C, Evanado A, Kehr E, Al Samara M, et al. (2008). "Epidemiology of sudden cardiac death: clinical and research implications". Progress in Cardiovascular Diseases. 51 (3): 213–228. doi:10.1016/j.pcad.2008.06.003. PMC 2621010. PMID 19026856.
- ^ Winkel BG, Holst AG, Theilade J, Kristensen IB, Thomsen JL, Ottesen GL, et al. (april 2011). "Nationwide study of sudden cardiac death in persons aged 1-35 years". European Heart Journal. 32 (8): 983–990. doi:10.1093/eurheartj/ehq428. PMID 21131293.
- ^ a b Batra AS, Balaji S (2019). "Fetal arrhythmias: Diagnosis and management". Indian Pacing and Electrophysiology Journal. 19 (3): 104–109. doi:10.1016/j.ipej.2019.02.007. PMC 6531664. PMID 30817991.
- ^ Antzelevitch C, Burashnikov A (mart 2011). "Overview of Basic Mechanisms of Cardiac Arrhythmia". Cardiac Electrophysiology Clinics. 3 (1): 23–45. doi:10.1016/j.ccep.2010.10.012. PMC 3164530. PMID 21892379.
- ^ Anier A, Kaik J, Meigas K (2008). "Device and methods for performing transesophageal stimulation at reduced pacing current threshold". Estonian Journal of Engineering. 57 (2): 154. doi:10.3176/eng.2008.2.05. S2CID 42055085.
- ^ a b Pehrson SM, Blomström-Lundqvist C, Ljungström E, Blomström P (oktobar 1994). "Clinical value of transesophageal atrial stimulation and recording in patients with arrhythmia-related symptoms or documented supraventricular tachycardia--correlation to clinical history and invasive studies". Clinical Cardiology. 17 (10): 528–534. doi:10.1002/clc.4960171004. PMID 8001299. S2CID 7097362.
- ^ Barrett ML, Smith MW, Elizhauser A, Honigman LS, Pines JM (decembar 2014). "Utilization of Intensive Care Services, 2011". HCUP Statistical Brief #185. Rockville, MD: Agency for Healthcare Research and Quality. Arhivirano s originala, 2. 4. 2015.