Megaureter
| Klassifikation nach ICD-10 | |
|---|---|
| Q62.1 | Angeborene Ureterstenose |
| Q62.2 | Angeborener Megaureter |
| N13.5 | Ureterstenose |
| N28.8 | Megaureter |
| ICD-10 online (WHO-Version 2019) | |
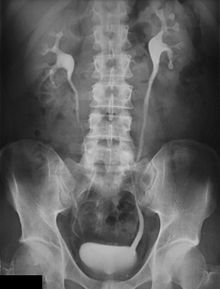
Ein Megaureter (Syn. Megaloureter), von altgriechisch μέγας mégas, deutsch ‚groß‘ und von lateinisch ureter, altgriechisch οὐρητήρ ourētḗr, deutsch ‚Harnleiter‘, ist ein abnormal erweiterter Harnleiter mit kompensatorischer Wandhypertrophie.[1]
Er kann ein- oder beidseitig auftreten. Der Megaureter imponiert durch massive Erweiterung und meist auch vermehrte Schlängelung (als Zeichen einer Längenzunahme).
Vorkommen
[Bearbeiten | Quelltext bearbeiten]Primär obstruktive Megaureteren sind häufiger auf der linken Seite, beim männlichen Geschlecht 4 mal häufiger, in etwa 20 % beidseits anzutreffen.[2] Der Megaureter ist nach der Ureterabgangsstenose die häufigste Ursache für eine obere Harnwegsobstruktion. In. 26–40 % finden sich zusätzliche Anomalien im Harntrakt.[3]
Einteilung
[Bearbeiten | Quelltext bearbeiten]Je nach Ursache wird unterschieden zwischen:
- Primärem Megaureter, eine angeborene Fehlbildung mit Ersatz der glatten Harnleitermuskulatur durch Bindegewebe, der zu neuromuskulärer Dyskinesie und damit weitgehendem Erliegen der physiologischen Peristaltik führt.[4][5][6]
- Sekundärem Megaureter
- vorgeburtlich erworben aufgrund anderer angeborener Erkrankungen auf wie Urethralklappe, Prune-Belly-Syndrom oder neurogener Blase oft mit (urorenaler) Nierendysplasie
- nach Geburt erworbene Harnleitererweiterung (Syn. Harnleiterdilatation), als Hydroureter bezeichnet.[7] Ursächlich hierfür ist ein Harnstau z. B. durch Stein, Striktur, Entzündung, Blasenwandhypertrophie, Tumoren oder VUR (obere Harnwegsobstruktion)
Verschiedene Typen des Megaureters
[Bearbeiten | Quelltext bearbeiten]Folgende Typen sind zu unterscheiden:[2]
- Obstruktiver Megaureter: Harnleitererweiterung durch eine Verengung an seiner Mündung in die Harnblase. Synonyme sind: Uretermündungsstenose (UMS); Distale Ureterstenose; prävesikale Ureterstenose; terminale Ureterstenose; tiefe Harnleiterstenose; Ureterostiumstenose Diese Obstruktion kann über die Zeit zur Schädigung der Nieren führen. Mitunter heilt diese Obstruktion von selbst aus, genaue Nachbeobachtungen und Untersuchungen sind allerdings zwingend erforderlich.
- Primär obstruktiv meistens aufgrund eines distalen, adynamischen Uretersegmentes, selten aufgrund einer echten Stenose oder Ureterklappe oft mit Spontanremission in bis zu (85 %)[8]
- Sekundär bei funktioneller Abflussbehinderung mit erhöhtem Blasendruck (Urethralklappen, neurogene Blase)
- Refluxiver Megaureter:
- Primär refluxiv Der Grund für diesen Typ des Megaureters ist der VUR mit Rückfluss des Urins aus der Blase in die Nieren. Dieser Megaureter ist häufig auch mit dem Megazystis-Megaureter-Syndrom verbunden, einem Zustand, bei dem die Blase sich nicht komplett entleert und der Ureter vergrößert ist, da Urin zwischen Harnblase und Nieren „pendelt“ (vesicoureterorenaler Reflux)
- Sekundär refluxiv bei Abflussbehinderung mit erhöhtem Blasendruck (Urethralklappen, neurogene Blase), wenn der Blasendruck durch den Verschlussmechanismus am Ostium nicht mehr kompensiert werden kann
- Obstruktiver, refluxiver Megaureter: Dies ist ein obstruierter Harnleiter, der vom VUR betroffen ist.
- Nicht obstruktiver, nicht refluxiver Megaureter: Dies sind Megaureteren, die nicht durch eine Obstruktion oder einen Rückfluss des Urins entstehen.
- Primär nicht obstruktiv, nicht refluxiv, „idiopathisch“, als Ausschlussdiagnose. Die meisten dieser Megaureteren heilen mit der Zeit aus.
- Sekundär nicht obstruktiv, nicht refluxiv bei Diabetes insipidus mit zu hohen Durchflussraten oder bei Atonie des Harnleiters infolge eines (gramnegativen) Harnwegsinfektes
Ein Megaureter kann Ursache eines Harnstaus und eines Vesikorenaler Reflux (VUR) sowie einer (urorenalen) Nierendysplasie sein.[9]
Klassifikation
[Bearbeiten | Quelltext bearbeiten]Für das Ausmaß der Erweiterung der oberen ableitenden Harnwege ist folgende Klassifikation nach Pfister und Hendren gebräuchlich:[10]
- Typ I nur distaler Ureter erweitert
- Typ II auch Nierenbecken erweitert
- Typ III zusätzlich Nierenkelche erweitert, Harnleiter deutlich geschlängelt.
Diagnose
[Bearbeiten | Quelltext bearbeiten]Heute werden die meisten Megaureteren schon im Rahmen der Pränataldiagnostik festgestellt.
Der pränatale Ultraschall zeigt dann eine Harntransportstörung beim Fötus. Da der Megaureter Harnwegsinfekte oder eine Obstruktion der Nieren verursachen kann, die mit der Zeit zu einer Nierenschädigung führt, sind eine genaue Diagnostik sowie eine engmaschige Kontrolle notwendig.
Als pathologisch gilt ein Harnleiter von mehr als 6 mm Dicke.[11][2][12]
Zusätzlich können weitere bildgebende Verfahren eingesetzt werden wie das Ausscheidungsurogramm, Miktionscystourethrogramm oder Miktionsurosonogramm mit der Frage nach einem VUR, die Magnetresonanztomographie oder die Nierenszintigraphie zur Bestimmung der seitengetrennten Nierenfunktion.[13]
Therapie
[Bearbeiten | Quelltext bearbeiten]Sollten die Untersuchungen eine Obstruktion oder eine eingeschränkte Nierenfunktion zeigen, so ist eine chirurgische Behandlung indiziert. Die typische Operation zur Korrektur des Megaureters ist die Harnleiterneueinpflanzung.
Üblicherweise wird die Operation nicht vor der Vollendung des ersten Lebensjahres durchgeführt, es sei denn, das Kind zeigt bereits eine Verschlechterung der Nierenfunktion oder es treten fieberhafte Harnwegsinfekte auf.
Kinder mit einem Megaureter benötigen eine antibiotische Prophylaxe in der Zeit der Observation, d. h. bis zu dem Zeitpunkt, an dem entweder die Selbstheilung des Megaureters eintritt bzw. bis zu dem Zeitpunkt, an dem die operative Versorgung erfolgt. Die Operation besteht in einem erweiterten Leistenschnitt über den eine Harnleiterneueinpflanzung erfolgt. Diese wird entweder extravesikal, d. h. ohne Eröffnung der Harnblase, oder transvesikal, also unter Eröffnung der Harnblase vorgenommen. Besteht eine Obstruktion, so wird diese entfernt.
Häufig bleibt die Harnleitererweiterung auch nach der Operation bestehen, so dass es notwendig sein kann, den Erfolg der Operation nachzuprüfen. Dazu kann es erforderlich sein, eine erneute Miktionscysturethrographie bzw. Miktionsurosonographie und eine Nierenszintigraphie durchzuführen. Eine erneute Obstruktion kann in etwa 5 % der Fälle wieder eintreten.
Literatur
[Bearbeiten | Quelltext bearbeiten]- C. Taube, Inauguraldissertation 2017
- M.-K. Farrugia, R. Hitchcock u. a.: British Association of Paediatric Urologists consensus statement on the management of the primary obstructive megaureter. In: Journal of Pediatric Urology. 10, 2014, S. 26
- W. Schuster, D. Färber (Herausgeber): Kinderradiologie. Bildgebende Diagnostik., S. 696, 5.2.5, Springer 1996, ISBN 3-540-60224-0.
- Marcel Bettex (Hrsg.), Max Grob (Begr.), D. Berger (Bearb.), N. Genton, M. Stockmann: Kinderchirurgie. Diagnostik, Indikation, Therapie, Prognose. 2., neubearbeitete Auflage, S. 8.91 und 8.126, Thieme, Stuttgart/ New York 1982, ISBN 3-13-338102-4
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Willibald Pschyrembel: Klinisches Wörterbuch, 266., aktualisierte Auflage, de Gruyter, Berlin 2014, ISBN 978-3-11-033997-0, Stichwort: “Megaureter”
- ↑ a b c emedicine
- ↑ Joachim Wilhelm Thüroff, H. Schulte-Wissermann (Herausgeber): Kinderurologie in Klinik und Praxis., 2. Auflage, 2000, S. 213, Thieme, ISBN 3-13-674802-6
- ↑ W. Pschyrembel: Klinisches Wörterbuch. de Gruyter, Berlin 1977, ISBN 3-11-007018-9.
- ↑ Roche Lexikon Medizin (online): Mega|ureter. (online)
- ↑ Eintrag zu Megaureter, kongenitaler primärer. In: Orphanet (Datenbank für seltene Krankheiten)
- ↑ Roche Lexikon Medizin (online): Hydro|ureter. (online)
- ↑ 5.3.2. European Association of Urology GUIDELINES ON PAEDIATRIC UROLOGY
- ↑ A. Sigel: Harnobstruktion des Kindesalters. In: A. Sigel, R.-H. Ringert (Hrsg.): Kinderurologie. 2. Auflage, Springer, Berlin 2001, ISBN 3-662-08081-8 (Print) / ISBN 978-3-662-08080-1 (E-Book), S. 118.
- ↑ R. C. Pfister, W. H. Hendren: Primary megaureter in children and adults. Clinical and pathophysiologic features of 150 ureters. In: Urology. Band 12, Nummer 2, August 1978, S. 160–176, doi:10.1016/0090-4295(78)90327-8, PMID 695145.
- ↑ E. J. Kass: Megaureter. In: P.P. Kelalis, R. King, A. B. Belman (Hrsg.): Clinical Pediatric Urology. 1992, Saunders Philadelphia, S. 781–821
- ↑ Uptodate
- ↑ D. Manski: www.urologielehrbuch.de http://www.urologielehrbuch.de/megaureter.html