Ισοπροτερενόλη
 | |
| Ονομασία IUPAC | |
|---|---|
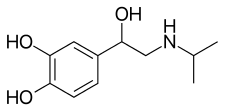
(RS)-4-[1-hydroxy-2-(isopropylamino)ethyl]benzene-1,2-diol | |
| Κλινικά δεδομένα | |
| Εμπορικές ονομασίες | Isuprel, άλλες[1] |
| MedlinePlus | a601236 |
| Κατηγορία ασφαλείας κύησης | |
| Οδοί χορήγησης | Εισπνοή (80–120 μg), ενδοφλέβια χορήγηση |
| Κυκλοφορία | |
| Κυκλοφορία |
|
| Φαρμακοκινητική | |
| Βιολογικός χρόνος ημιζωής | ~2 λεπτά |
| Κωδικοί | |
| Αριθμός CAS | 7683-59-2 |
| Κωδικός ATC | C01CA02 R03AB02 R03CB01 |
| PubChem | CID 3779 |
| IUPHAR/BPS | 536 |
| DrugBank | DB01064 |
| ChemSpider | 3647 |
| UNII | L628TT009W |
| KEGG | D08090 |
| ChEMBL | CHEMBL434 |
| Χημικά στοιχεία | |
| Χημικός τύπος | C11H17NO3 |
| Μοριακή μάζα | 211,26 g·mol−1 |
Oc1ccc(cc1O)C(O)CNC(C)C | |
InChI=1S/C11H17NO3/c1-7(2)12-6-11(15)8-3-4-9(13)10(14)5-8/h3-5,7,11-15H,6H2,1-2H3 Key:JWZZKOKVBUJMES-UHFFFAOYSA-N | |
| (verify) | |
Η ισοπρεναλίνη ή ισοπροτερενόλη είναι φάρμακο που χρησιμοποιείται για τη θεραπεία της βραδυκαρδίας (αργός καρδιακός ρυθμός), του καρδιακού αποκλεισμού και σπάνια για το άσθμα. Είναι ένας μη επιλεκτικός αγωνιστής β αδρενοϋποδοχέα που είναι το ανάλογο της ισοπροπυλαμίνης της επινεφρίνης (αδρεναλίνη).[2]
Ιατρικές χρήσεις
[Επεξεργασία | επεξεργασία κώδικα]Χρησιμοποιείται για τη θεραπεία του καρδιακού αποκλεισμού και των επεισοδίων του συνδρόμου Άνταμς-Στόουκς που δεν προκαλούνται από κοιλιακή ταχυκαρδία ή μαρμαρυγή, σε καταστάσεις έκτακτης ανάγκης για καρδιακή ανακοπή έως ότου μπορεί να χορηγηθεί ηλεκτρικό σοκ, για βρογχόσπασμο που συμβαίνει κατά τη διάρκεια της αναισθησίας και ως συμπλήρωμα στη θεραπεία του υπογκαιμικού σοκ, σηπτικού σοκ, χαμηλή καρδιακή παροχή (υποϋπερδιέγερση), συμφορητική καρδιακή ανεπάρκεια και καρδιογενή καταπληξία.[2]
Ιστορικά, χρησιμοποιήθηκε για τη θεραπεία του άσθματος μέσω μετρημένων αερολυμάτων ή συσκευών νεφελοποίησης. Ήταν επίσης διαθέσιμο σε υπογλώσσια, στοματικά, ενδοφλέβια και ενδομυϊκά σκευάσματα.[3] Η ομάδα εμπειρογνωμόνων του Εθνικού Προγράμματος Εκπαίδευσης και Πρόληψης για το Άσθμα των ΗΠΑ συνιστά να μην χρησιμοποιηθεί ως εκνέφωμα στην οξεία βρογχοσυστολή.[4]
Αντενδείξεις
[Επεξεργασία | επεξεργασία κώδικα]Δεν πρέπει να χρησιμοποιείται σε άτομα με ταχυαρρυθμίες, ταχυκαρδία ή καρδιακό αποκλεισμό που προκαλείται από δηλητηρίαση από δακτυλίτιδα, κοιλιακές αρρυθμίες που απαιτούν ινότροπη θεραπεία ή στηθάγχη.[2]
Παρενέργειες
[Επεξεργασία | επεξεργασία κώδικα]Οι ανεπιθύμητες ενέργειες της ισοπρεναλίνης περιλαμβάνουν νευρικότητα, πονοκέφαλο, ζάλη, ναυτία, θόλωση της όρασης, ταχυκαρδία, αίσθημα παλμών, στηθάγχη, προσβολές Adams-Stokes, πνευμονικό οίδημα, υπέρταση, υπόταση, κοιλιακές αρρυθμίες, ταχυαρρυθμίες, δυσκολία στην αναπνοή, εφίδρωση, ήπιος τρόμος, αδυναμία, έξαψη και ωχρότητα.[2] Έχει αναφερθεί ότι η ισοπροτερενόλη προκαλεί αντίσταση στην ινσουλίνη που οδηγεί σε διαβητική κετοξέωση.[5]
Φαρμακολογία
[Επεξεργασία | επεξεργασία κώδικα]Οι ανεπιθύμητες ενέργειες της ισοπρεναλίνης σχετίζονται επίσης με τα καρδιαγγειακά αποτελέσματα του φαρμάκου. Η ισοπρεναλίνη μπορεί να προκαλέσει ταχυκαρδία (αυξημένος καρδιακός ρυθμός ), η οποία προδιαθέτει σε άτομα που το παίρνουν για καρδιακές αρρυθμίες.[3]
Φαρμακοδυναμική
[Επεξεργασία | επεξεργασία κώδικα]Ισοπρεναλίνη είναι ένας αγωνιστής των αδρενοϋποδοχέων β1 και β2 και δεν έχει σχεδόν καμία δραστικότητα επί των άλφα αδρενεργικών υποδοχέων.[3] Τα αγωνιστικά αποτελέσματά του στο TAAR1 του παρέχουν φαρμακοδυναμικές δράσεις που μοιάζουν με εκείνες των ενδογενών ιχνοστοιχείων, όπως η τυραμίνη.[6]
Η δράση της ισοπροτερενόλης στο καρδιαγγειακό σύστημα (μη-εκλεκτικοί) αφορά τις δράσεις της επί των καρδιακών β 1 και β2 υποδοχέων στους λείους μυς εντός των μέσου χιτώνα των αρτηριδίων. Η ισοπρεναλίνη έχει θετικές ινότροπες και χρονότροπες δράσεις στην καρδιά. Η β2 διέγερση στους λείους μυς των αρτηριολίων επάγει αγγειοδιαστολή. Οι ινότροπες και χρονότροπες επιδράσεις της αυξάνουν τη συστολική αρτηριακή πίεση, ενώ οι αγγειοδιασταλτικές της επιδράσεις τείνουν να μειώνουν τη διαστολική αρτηριακή πίεση. Το συνολικό αποτέλεσμα είναι να μειωθεί μέση αρτηριακή πίεση λόγω της αγγειοδιαστολής μέσω των β2 υποδοχέων.[7]
Η ομάδα ισοπροπυλαμίνης στην ισοπρεναλίνη την καθιστά επιλεκτική για τους β υποδοχείς. Οι ελεύθερες υδροξυλομάδες κατεχόλης την διατηρούν ευαίσθητη στον ενζυματικό μεταβολισμό.[8]
Ιστορία
[Επεξεργασία | επεξεργασία κώδικα]Εγκρίθηκε για πρώτη φορά στις ΗΠΑ το 1947.[3] Μεταξύ 1963 και 1968 στην Αγγλία, την Ουαλία, τη Σκωτία, την Ιρλανδία, την Αυστραλία και τη Νέα Ζηλανδία σημειώθηκε αύξηση των θανάτων μεταξύ των ατόμων που χρησιμοποιούν ισοπρεναλίνη για τη θεραπεία του άσθματος. Αυτό αποδόθηκε σε υπερβολική δόση: οι εισπνευστήρες που παράγονταν σε αυτήν την περιοχή διανέμουν πέντε φορές τη δοσολογία που χορηγήθηκε από εισπνευστήρες που παράγονται στις ΗΠΑ και τον Καναδά, όπου δεν παρατηρήθηκαν θάνατοι.[9][10]
Παραπομπές
[Επεξεργασία | επεξεργασία κώδικα]- ↑ «Isoprenaline international brands». Drugs.com. Αρχειοθετήθηκε από το πρωτότυπο στις 26 Ιουνίου 2019. Ανακτήθηκε στις 21 Ιουνίου 2017.
- ↑ 2,0 2,1 2,2 2,3 «Label: Isoproterenol hydrochloride injection, solution». NIH DailyMed. 10 Σεπτεμβρίου 2013. Ανακτήθηκε στις 21 Ιουνίου 2017.
- ↑ 3,0 3,1 3,2 3,3 Mozayani, Ashraf· Raymon, Lionel (2003). Handbook of Drug Interactions: A Clinical and Forensic Guide (στα Αγγλικά). Springer Science & Business Media. σελίδες 541–542. ISBN 9781592596546.
- ↑ National Asthma Education and Prevention Program Expert Panel (28 Αυγούστου 2007). «Expert Panel Report 3: Guidelines for the Diagnosis and Management of Asthma» (PDF). NIH National Heart, Lung, and Blood Institute.
- ↑ Hoff, R; Koh, CK (2018). «Isoproterenol Induced Insulin Resistance Leading to Diabetic Ketoacidosis in Type 1 Diabetes Mellitus.». Case Reports in Endocrinology 2018: 4328954. doi:. PMID 30647979.
- ↑ «Differential modulation of Beta-adrenergic receptor signaling by trace amine-associated receptor 1 agonists». PLOS ONE 6 (10): e27073. October 2011. doi:. PMID 22073124. Bibcode: 2011PLoSO...627073K.
"Table 1: EC50 values of different agonists at hTAAR1, hADRB1 and hADRB2." - ↑ Korbut, Ryszard (2017). Farmakologia (στα Πολωνικά). Wydawnictwo Lekarskie PZWL. σελ. 36. ISBN 9788320053685.
- ↑ Mehta, Akul (27 Ιανουαρίου 2011). «Notes - Medicinal Chemistry of the Peripheral Nervous System - Adrenergics and Cholinergic». Pharmaxchange. Αρχειοθετήθηκε από το πρωτότυπο στις 4 Νοεμβρίου 2010. Ανακτήθηκε στις 21 Ιουνίου 2017.
- ↑ Pierce, Neil; Hensley, Michael J. (1998). «Epidemiologic Studies of Beta Agonists and Asthma Deaths». Epidemiologic Studies 20 (2): 173–86. doi:. PMID 9919437. http://epirev.oxfordjournals.org/content/20/2/173.full.pdf.
- ↑ Jalba, MS (2008). «Three generations of ongoing controversies concerning the use of short acting beta-agonist therapy in asthma: a review.». The Journal of Asthma 45 (1): 9–18. doi:. PMID 18259990.