Πορφύρα Χένοχ-Σενλάιν

Η πορφύρα Χένοχ-Σενλάιν (Henoch–Schönlein, HSP), επίσης γνωστή ως αγγειίτιδα IgA, είναι ασθένεια του δέρματος, των βλεννογόνων και μερικές φορές άλλων οργάνων που επηρεάζει συχνότερα τα παιδιά. Στο δέρμα, η ασθένεια προκαλεί ψηλαφητή πορφύρα (μικρές, ανυψωμένες περιοχές αιμορραγίας κάτω από το δέρμα), συχνά με πόνο στις αρθρώσεις και κοιλιακό άλγος. Με τη συμμετοχή των νεφρών, μπορεί να υπάρξει απώλεια μικρών ποσοτήτων αίματος και πρωτεΐνης στα ούρα ( αιματουρία και πρωτεϊνουρία ), αλλά αυτό συνήθως περνά απαρατήρητο. Σε ένα μικρό ποσοστό των περιπτώσεων, η προσβολή των νεφρών προχωρά σε χρόνια νεφρική νόσο. Της HSP συχνά προηγείται μια λοίμωξη, όπως μια φαρυγγίτιδα.
Η HSP είναι μια συστηματική αγγειίτιδα ( φλεγμονή των αιμοφόρων αγγείων ) και χαρακτηρίζεται από εναπόθεση ανοσοσυμπλεγμάτων που περιέχουν το αντίσωμα ανοσοσφαιρίνη Α (IgA). Η ακριβής αιτία αυτού του φαινομένου είναι άγνωστη. Στα παιδιά, συνήθως υποχωρεί μετά από αρκετές εβδομάδες και δεν απαιτεί θεραπεία εκτός από τον έλεγχο των συμπτωμάτων, αλλά μπορεί να υποτροπιάσει στο ένα τρίτο των περιπτώσεων και να προκαλέσει μη αναστρέψιμη νεφρική βλάβη σε περίπου μία στις εκατό περιπτώσεις. Στους ενήλικες, η πρόγνωση είναι διαφορετική από αυτή των παιδιών. Η μέση διάρκεια των δερματικών βλαβών είναι 27,9 μήνες.[1] Για πολλούς, τείνει να είναι υποτροπιάζουσα-διαλείπουσα για μεγάλο χρονικό διάστημα, αντί να αυτοπεριορίζεται και τείνει να υπάρχουν περισσότερες επιπλοκές.[2]
Σημάδια και συμπτώματα
[Επεξεργασία | επεξεργασία κώδικα]

Η πορφύρα, η αρθρίτιδα και ο κοιλιακός πόνος είναι γνωστές ως η «κλασική τριάδα» της πορφύρας Χένοχ-Σενλάιν.[3] Η πορφύρα εμφανίζεται σε όλες τις περιπτώσεις, πόνοι στις αρθρώσεις και αρθρίτιδα στο 80%, και κοιλιακό άλγος στο 62%. Ορισμένοι περιλαμβάνουν γαστρεντερική αιμορραγία ως τέταρτο κριτήριο. Αυτό συμβαίνει στο 33% των περιπτώσεων, μερικές φορές, αλλά όχι απαραίτητα πάντα, λόγω εγκολεασμού.[4] Η πορφύρα εμφανίζεται συνήθως στα πόδια και τους γλουτούς, αλλά μπορεί επίσης να παρατηρηθεί στα χέρια, το πρόσωπο και τον κορμό. Ο κοιλιακός πόνος είναι κολικός και μπορεί να συνοδεύεται από ναυτία, έμετο, δυσκοιλιότητα ή διάρροια. Μπορεί να υπάρχει αίμα ή βλέννα στα κόπρανα.[5] Οι αρθρώσεις που εμπλέκονται τείνουν να είναι οι αστραγάλοι, τα γόνατα και οι αγκώνες, αλλά η αρθρίτιδα στα χέρια και τα πόδια είναι πιθανή. H αρθρίτιδα δεν είναι διαβρωτική και ως εκ τούτου δεν προκαλεί μόνιμη παραμόρφωση.[3] Το σαράντα τοις εκατό έχει ενδείξεις νεφρικής προσβολής, κυρίως με τη μορφή αιματουρίας (αίμα στα ούρα), αλλά μόνο το ένα τέταρτο θα το έχει σε επαρκείς ποσότητες ώστε να είναι αισθητό χωρίς εργαστηριακές εξετάσεις.[4] Μπορεί να εμφανιστούν προβλήματα σε άλλα όργανα, όπως το κεντρικό νευρικό σύστημα (εγκέφαλος και νωτιαίος μυελός) και οι πνεύμονες, αλλά είναι πολύ λιγότερο συχνά από ό,τι στο δέρμα, το έντερο και τα νεφρά.[6]
Από το 40% των ασθενών που αναπτύσσουν προσβολή των νεφρών, σχεδόν όλοι έχουν ενδείξεις (ορατές ή σε ανάλυση ούρων) αίματος στα ούρα. Περισσότεροι από τους μισούς έχουν επίσης πρωτεϊνουρία (πρωτεΐνη στα ούρα), η οποία στο ένα όγδοο είναι αρκετά σοβαρή ώστε να προκαλέσει νεφρωσικό σύνδρομο (γενικευμένο οίδημα λόγω χαμηλής περιεκτικότητας πρωτεϊνών στο αίμα). Ενώ οι ανωμαλίες στην ανάλυση ούρων μπορεί να συνεχιστούν για μεγάλο χρονικό διάστημα, μόνο το 1% όλων των ασθενών με HSP αναπτύσσουν χρόνια νεφρική νόσο.[6] Μπορεί να εμφανιστεί υπέρταση (υψηλή αρτηριακή πίεση). Η απώλεια πρωτεϊνών και η υψηλή αρτηριακή πίεση, καθώς και τα χαρακτηριστικά της βιοψίας νεφρού εάν πραγματοποιηθεί, μπορεί να προβλέψουν την εξέλιξη σε προχωρημένη νεφρική νόσο. Οι ενήλικες είναι πιο πιθανό από τα παιδιά να αναπτύξουν προχωρημένη νεφρική νόσο.[6][7]
Παθοφυσιολογία
[Επεξεργασία | επεξεργασία κώδικα]Η πορφύρα Χένοχ-Σενλάιν είναι μια αγγειίτιδα μικρών αγγείων στην οποία συμπλέγματα ανοσοσφαιρίνης Α (IgA) και συστατικού 3 του συμπληρώματος (C3) εναποτίθενται σε αρτηρίδια, τριχοειδή αγγεία και φλεβίδια (επομένως πρόκειται για αντίδραση υπερευαισθησίας τύπου III). Όπως και με τη νεφροπάθεια IgA, τα επίπεδα της IgA στον ορό είναι υψηλά στην HSP και υπάρχουν πανομοιότυπα ευρήματα στη νεφρική βιοψία. Ωστόσο, η IgA νεφροπάθεια έχει προδιάθεση για τους νεαρούς ενήλικες, ενώ η HSP είναι πιο κυρίαρχη στα παιδιά. Επιπλέον, η νεφροπάθεια IgA συνήθως επηρεάζει μόνο τους νεφρούς ενώ η HSP είναι συστηματική νόσος. Το HSP περιλαμβάνει το δέρμα και τους συνδετικούς ιστούς, το όσχεο, τις αρθρώσεις, τη γαστρεντερική οδό και τους νεφρούς.[8] Η γενετική βάση παραμένει ασαφής εκτός από τη συμμετοχή της περιοχής του ανθρώπινου λευκοκυττάρου αντιγόνου του γονιδιώματος.[9]
Διάγνωση
[Επεξεργασία | επεξεργασία κώδικα]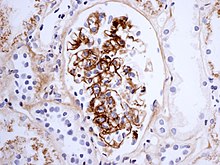
Η διάγνωση βασίζεται στον συνδυασμό των συμπτωμάτων, καθώς πολύ λίγες άλλες ασθένειες προκαλούν τα ίδια συμπτώματα μαζί. Οιεξετάσεις αίματος μπορεί να δείξουν αυξημένα επίπεδα κρεατινίνης και ουρίας (σε προσβολή των νεφρών), αυξημένα επίπεδα IgA (σε περίπου 50%[8] ) και αυξημένα αποτελέσματα της C-αντιδρώσας πρωτεΐνης (CRP) ή της ταχύτητας καθίζησης ερυθροκυττάρων (ESR). κανένα δεν είναι ειδικό για την πορφύρα Χένοχ-Σενλάιν. Ο αριθμός των αιμοπεταλίων μπορεί να αυξηθεί και να τον διακρίνει από ασθένειες όπου τα χαμηλά αιμοπετάλια είναι η αιτία της πορφύρας, όπως η ιδιοπαθής θρομβοπενική πορφύρα και η θρομβωτική θρομβοπενική πορφύρα.[3]
Εάν υπάρχει αμφιβολία για την αιτία των δερματικών βλαβών, μπορεί να πραγματοποιηθεί βιοψία του δέρματος για να διακριθεί η πορφύρα από άλλες ασθένειες που την προκαλούν, όπως η αγγειίτιδα λόγω κρυοσφαιριναιμίας. Στο μικροσκόπιο, έχει εμφάνισει αγγειίτιδας υπερευαισθησίας και ο ανοσοφθορισμός δείχνει τη παρουσία IgA και C3 (μια πρωτεΐνη του συστήματος συμπληρώματος) στο τοίχωμα των αιμοφόρων αγγείων.[3] Ωστόσο, τα συνολικά επίπεδα συμπληρώματος ορού είναι φυσιολογικά.
Με βάση τα συμπτώματα, είναι δυνατό να γίνει διάκριση της HSP από την αγγειίτιδα υπερευαισθησίας (HV). Σε μια σειρά που συνέκρινε 85 ασθενείς με HSP με 93 ασθενείς με HV, πέντε συμπτώματα βρέθηκαν να είναι ενδεικτικά της HSP: ψηλαφητή πορφύρα, κοιλιακή στηθάγχη, αιμορραγία του πεπτικού σωλήνα (όχι λόγω εγκολεασμού), αιματουρία και ηλικία μικρότερη των 20 ετών. Η παρουσία τριών ή περισσότερων από αυτούς τους δείκτες έχει 87% ευαισθησία για την πρόβλεψη HSP.[10]
Η βιοψία του νεφρού μπορεί να πραγματοποιηθεί τόσο για να τεθεί η διάγνωση όσο και για να εκτιμηθεί η σοβαρότητα της ήδη πιθανής νεφρικής νόσου. Τα κύρια ευρήματα στη βιοψία νεφρού είναι τα αυξημένα κύτταρα και η εναπόθεση Ig στο μεσάγγιο (μέρος του σπειράματος, όπου φιλτράρεται το αίμα), τα λευκά αιμοσφαίρια και η ανάπτυξη ημισελήνων. Οι αλλαγές δεν διακρίνονται από αυτές που παρατηρούνται στη νεφροπάθεια IgA.[8]
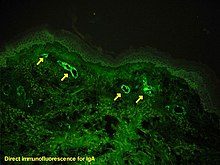
Η πορφύρα ΧΣ μπορεί να αναπτυχθεί μετά λοιμώξεις από στρεπτόκοκκους ( β-αιμολυτικούς, ομάδα Α ), ηπατίτιδα Β, ιό απλού έρπη, παρβοϊό Β19, ιό Coxsackie, αδενοϊό, Helicobacter pylori,[6] ιλαρά, παρωτίτιδα, ερυθρά, Mycoplasma και πολλές άλλες.[8] Τα φάρμακα που συνδέονται με την HSP, συνήθως ως ιδιοσυγκρατική αντίδραση, περιλαμβάνουν τα αντιβιοτικά βανκομυκίνη και κεφουροξίμη, τους αναστολείς ΜΕΑ εναλαπρίλη και καπτοπρίλη, τον αντιφλεγμονώδη παράγοντα δικλοφαινάκη, καθώς και τη ρανιτιδίνη και στρεπτοκινάση. Αρκετές ασθένειες έχουν αναφερθεί ότι σχετίζονται με τη HSP, συχνά χωρίς αιτιολογική σύνδεση. Μόνο στο 35% περίπου των περιπτώσεων μπορεί να εντοπιστεί οποιαδήποτε από αυτές τις αιτίες.[8]
Η ακριβής αιτία της HSP είναι άγνωστη, αλλά τα περισσότερα από τα χαρακτηριστικά της οφείλονται στην εναπόθεση μη φυσιολογικών αντισωμάτων στο τοίχωμα των αιμοφόρων αγγείων, που οδηγεί σε αγγειίτιδα. Αυτά τα αντισώματα είναι της υποκατηγορίας IgA1 σε πολυμερή. Δεν είναι βέβαιο εάν η κύρια αιτία είναι η υπερπαραγωγή (στο πεπτικό σωλήνα ή το μυελό των οστών ) ή η μειωμένη απομάκρυνση της μη φυσιολογικής IgA από την κυκλοφορία.[8] Υπάρχει η υποψία ότι οι ανωμαλίες στο μόριο IGA1 μπορεί να αποτελούν εξήγηση για την ανώμαλη συμπεριφορά του τόσο στη HSP όσο και στη σχετική πάθηση IgA νεφροπάθεια. Ένα από τα χαρακτηριστικά του IgA1 (και του IgD) είναι η παρουσία μιας «περιοχής άρθρωσης» μήκους 18 αμινοξέων μεταξύ των περιοχών στερέωσης του συμπληρώματος 1 και 2. Από τα αμινοξέα, τα μισά είναι προλίνη, ενώ τα άλλα είναι κυρίως σερίνη και θρεονίνη. Η πλειοψηφία των σερινών και των θρεονινών έχουν περίτεχνες αλυσίδες σακχάρων, συνδεδεμένες μέσω ατόμων οξυγόνου (Ο-γλυκοζυλίωση ). Αυτή η διαδικασία πιστεύεται ότι σταθεροποιεί το μόριο IgA και το καθιστά λιγότερο επιρρεπές σε πρωτεόλυση. Το πρώτο σάκχαρο είναι πάντα η Ν-ακετυλο-γαλακτοζαμίνη (GalNAc), ακολουθούμενη από άλλες γαλακτόζες και το σιαλικό οξύ. Στο HSP και το IgAN, αυτές οι αλυσίδες σακχάρου φαίνεται να είναι ανεπαρκείς. Ο ακριβής λόγος για αυτές τις ανωμαλίες δεν είναι γνωστός.[6][8]
Ταξινόμηση
[Επεξεργασία | επεξεργασία κώδικα]Υπάρχουν πολλά πρότυπα για τον ορισμό της πορφύρας Χένοχ-Σενλάιν, συμπεριλαμβανομένης της ταξινόμησης του Αμερικανικού Κολλεγίου Ρευματολογίας (ACR)[11][12] και της Συναίνεσης του Σαπέλ Χίλ του 1994 (CHCC).[13] Ορισμένοι ανέφερουν ότι τα κριτήρια ACR είναι πιο ευαίσθητα από αυτά του CHCC.[14]
Πιο πρόσφατες ταξινομήσεις, η ταξινόμηση του 2006 από την Ευρωπαϊκή Ένωση Ενάντια στους Ρευματισμούς (EULAR) και της Παιδιατρική Ρευματολογική Εταιρεία (PReS), περιλαμβάνουν την ψηλαφητή πορφύρα ως υποχρεωτικό κριτήριο, μαζί με τουλάχιστον ένα από τα ακόλουθα ευρήματα: διάχυτος κοιλιακός πόνος, κυρίαρχη εναπόθεση IgA κατά την βιοψία δέρματος, οξεία αρθρίτιδα σε οποιαδήποτε άρθρωση και νεφρική προσβολή (όπως αποδεικνύεται από την παρουσία αίματος ή/και πρωτεΐνης στα ούρα).[15]
Διαφορική διάγνωση
[Επεξεργασία | επεξεργασία κώδικα]Η πορφύρα Χένοχ-Σενλάιν μπορεί να εμφανιστεί με μια άτυπη εκδήλωση, η οποία μπορεί να συγχέεται με τη βλατιδώδη κνίδωση, τον συστηματικό ερυθηματώδη λύκο, τη μηνιγγιτιδοκοκκαιμία, την ερπητοειδή δερματίτιδα και το οξύ αιμορραγικό οίδημα της βρεφικής ηλικίας.[16]
Θεραπεία
[Επεξεργασία | επεξεργασία κώδικα]Από το 2017, η βέλτιστη αγωγή για τη θεραπεία της πορφύρας Χένοχ-Σενλάιν παραμένει αμφιλεγόμενος.[17] Μπορεί να χρειαστούν αναλγητικά για τους πόνους της κοιλιάς και των αρθρώσεων. Η φροντίδα του τραύματος είναι δικαιολογημένη εάν επέλθει θάνατος του δέρματος και έλκη.[17] Δεν είναι βέβαιο εάν η HSP χρειάζεται θεραπεία πέρα από τον έλεγχο των συμπτωμάτων. Οι περισσότεροι άνθρωποι δεν λαμβάνουν θεραπεία λόγω του υψηλού ποσοστού αυτόματης ανάρρωσης. Οι ειδικοί διαφωνούν για το αν πρέπει να χρησιμοποιούνται τακτικά κορτικοστεροειδή ως θεραπεία για την HSP.[17] Ωστόσο, εάν χορηγηθούν νωρίς στο επεισόδιο της νόσου, η διάρκεια των συμπτωμάτων μπορεί να μικρύνει και ο κοιλιακός πόνος να βελτιωθεί σημαντικά.[17] Επιπλέον, η πιθανότητα σοβαρών νεφρικών προβλημάτων μπορεί να μειωθεί.[18] Μια συστηματική ανασκόπηση δεν βρήκε στοιχεία ότι η θεραπεία με στεροειδή (πρεδνιζόνη) είναι αποτελεσματική στη μείωση της πιθανότητας ανάπτυξης μακροχρόνιας νεφρικής νόσου.[19]
Ενδείξεις επιδείνωσης της νεφρικής βλάβης είναι ένδειξη για βιοψία νεφρού. Η θεραπεία μπορεί να ενδείκνυται με βάση την εμφάνιση του δείγματος βιοψίας. Μπορούν να χρησιμοποιηθούν διάφορες θεραπείες, που κυμαίνονται από στεροειδή από το στόμα έως συνδυασμό ενδοφλέβιας μεθυλπρεδνιζολόνης (στεροειδούς), κυκλοφωσφαμίδης και διπυριδαμόλης ακολουθούμενης από πρεδνιζόνη. Άλλα σχήματα περιλαμβάνουν στεροειδή/ αζαθειοπρίνη και στεροειδή/κυκλοφωσφαμίδη (με ή χωρίς ηπαρίνη και βαρφαρίνη ). Περιστασιακά χρησιμοποιείται ενδοφλέβια ανοσοσφαιρίνη (IVIG).[8]
Δεν υπάρχουν επαρκείς ενδείξεις ότι η θεραπεία παιδιών που έχουν HSP με αντιαιμοπεταλιακό παράγοντα αποτρέπει την επίμονη νεφρική νόσο.[19] Δεν υπάρχουν επίσης στοιχεία ότι η θεραπεία παιδιών ή ενηλίκων με κυκλοφωσφαμίδη αποτρέπει τη σοβαρή νεφρική νόσο.[19] Η θεραπεία με ηπαρίνη δεν δικαιολογείται.[19]
Πρόγνωση
[Επεξεργασία | επεξεργασία κώδικα]Η συνολική πρόγνωση είναι καλή στους περισσότερους ασθενείς, με μια μελέτη να δείχνει ότι η ανάκαμψη εμφανίζεται στο 94% και στο 89% των παιδιών και των ενηλίκων, αντίστοιχα (μερικοί χρειάστηκαν θεραπεία).[20] Σε παιδιά κάτω των δέκα ετών, η πάθηση υποτροπιάζει περίπου στο ένα τρίτο όλων των περιπτώσεων, συνήθως εντός των τεσσάρων μηνών από την αρχική εκδήλωση.[4] Η υποτροπή είναι πιο συχνή σε μεγαλύτερα παιδιά και ενήλικες.[6]
Εμπλοκή των νεφρών
[Επεξεργασία | επεξεργασία κώδικα]Στους ενήλικες, η προσβολή των νεφρών εξελίσσεται σε νεφρική νόσο τελικού σταδίου (ESKD) πιο συχνά από ότι στα παιδιά. Σε μια σειρά από 37 ασθενείς στο Ηνωμένο Βασίλειο, 10 (27%) ανέπτυξαν προχωρημένη νεφρική νόσο. Η πρωτεϊνουρία, η υπέρταση κατά την εμφάνιση και τα παθολογικά χαρακτηριστικά (ημισεληνοειδείς αλλαγές, διάμεση ίνωση και σωληναριακή ατροφία) προέβλεπαν την εξέλιξη.[7] Περίπου το 20% των παιδιών που εμφανίζουν νεφρωσικά ή νεφριτικά χαρακτηριστικά εμφανίζουν μακροχρόνια μόνιμη νεφρική δυσλειτουργία.[21]
Τα ευρήματα στη νεφρική βιοψία συσχετίζονται με τη σοβαρότητα των συμπτωμάτων: όσοι έχουν ασυμπτωματική αιματουρία μπορεί να έχουν μόνο εστιακό μεσαγγειακό πολλαπλασιασμό ενώ αυτοί με πρωτεϊνουρία μπορεί να έχουν έντονο κυτταρικό πολλαπλασιασμό ή ακόμη και σχηματισμό ημισελήνων. Ο αριθμός των ημισελήνων των σπειραμάτων είναι σημαντικός προγνωστικός παράγοντας για τον καθορισμό του εάν ο ασθενής θα αναπτύξει χρόνια νεφρική νόσο.[6]
Στην ESKD, ορισμένοι ασθενείς χρειάζονται τελικά αιμοκάθαρση ή ισοδύναμη θεραπεία νεφρικής υποκατάστασης (RRT). Εάν βρεθεί νεφρικό μόσχευμα για έναν ασθενή σε RRT, η νόσος θα υποτροπιάσει στο μόσχευμα (μεταμοσχευμένος νεφρός) σε περίπου 35% των περιπτώσεων και στο 11%, το μόσχευμα θα αποτύχει εντελώς (απαιτεί επανάληψη του RRT και περαιτέρω μεταμόσχευση ).[8]
Επιδημιολογία
[Επεξεργασία | επεξεργασία κώδικα]Η HSP εμφανίζεται συχνότερα σε παιδιά παρά σε ενήλικες,[20] και συνήθως ακολουθεί λοίμωξη του ανώτερου αναπνευστικού συστήματος. Οι μισοί ασθενείς είναι κάτω των έξι ετών και το 90% είναι κάτω των δέκα ετών. Εμφανίζεται περίπου δύο φορές πιο συχνά στα αγόρια από ότι στα κορίτσια.[6] Η συχνότητα εμφάνισης HSP στα παιδιά είναι περίπου 20 ανά 100.000 παιδιά ετησίως, γεγονός που την καθιστά την πιο συχνή αγγειίτιδα στα παιδιά.[22]
Περιπτώσεις HSP μπορεί να εμφανιστούν οποιαδήποτε στιγμή κατά τη διάρκεια του έτους, αλλά ορισμένες μελέτες έχουν βρει ότι λιγότερα κρούσματα εμφανίζονται κατά τους καλοκαιρινούς μήνες.[23]
Ιστορία
[Επεξεργασία | επεξεργασία κώδικα]Η ασθένεια πήρε το όνομά της από τον Έντουαρντ Χάινριχ Χένοχ (1820–1910), έναν Γερμανό παιδίατρο, και τον δάσκαλό του Γιόχαν Λούκας Σενλάιν (1793–1864), που την περιέγραψαν τη δεκαετία του 1860. Ο Σενλάιν συσχέτισε την πορφύρα και την αρθρίτιδα και ο Χένοχ την πορφύρα και τη γαστρεντερική συμμετοχή. Ο Άγγλος γιατρός Ουίλιαμ Χέμπερντεν (1710–1801) και ο δερματολόγος Ρόμπερτ Ουίλαν (1757–1812) είχαν ήδη περιγράψει την ασθένεια το 1802 και το 1808, αντίστοιχα, αλλά η ονομασία νόσος Χέμπερντεν-Γουίλαν έχει πέσει σε αχρηστία. Ο Γουίλιαμ Όσλερ ήταν ο πρώτος που αναγνώρισε τον υποκείμενο αλλεργικό μηχανισμό της HSP.
Παραπομπές
[Επεξεργασία | επεξεργασία κώδικα]- ↑ «Prognostic factors in leukocytoclastic vasculitis: a clinicopathologic study of 160 patients». Arch Dermatol 134 (3): 309–15. 1998. doi:. PMID 9521029.
- ↑ «Treatment Challenges, Uncertainty Abound with IgA Vasculitis». The Rheumatologist. 2016. http://www.the-rheumatologist.org/article/treatment-challenges-uncertainty-abound-iga-vasculitis/?singlepage=1&theme=print-friendly.
- ↑ 3,0 3,1 3,2 3,3 «Henoch–Schönlein purpura: a review». American Family Physician 58 (2): 405–8, 411. 1998. PMID 9713395. Αρχειοθετήθηκε από το πρωτότυπο στις 2011-06-06. https://web.archive.org/web/20110606052544/http://www.aafp.org/afp/980800ap/kraft.html. Ανακτήθηκε στις 2007-12-15.
- ↑ 4,0 4,1 4,2 Saulsbury FT (1999). «Henoch–Schönlein purpura in children. Report of 100 patients and review of the literature». Medicine (Baltimore) 78 (6): 395–409. doi:. PMID 10575422.
- ↑ Fauci AS (1987). «269:The Vasculitis Syndromes». Harrison's Book of Internal Medicine. 2 (11th έκδοση). McGraw Hill. σελ. 1441. ISBN 978-0-07-079454-2.
- ↑ 6,0 6,1 6,2 6,3 6,4 6,5 6,6 6,7 Saulsbury FT (2001). «Henoch–Schönlein purpura». Current Opinion in Rheumatology 13 (1): 35–40. doi:. PMID 11148713.
- ↑ 7,0 7,1 «Henoch Schönlein purpura with nephritis in adults: adverse prognostic indicators in a UK population». QJM 99 (4): 253–65. 2006. doi:. PMID 16565522. http://qjmed.oxfordjournals.org/cgi/content/full/99/4/253.
- ↑ 8,0 8,1 8,2 8,3 8,4 8,5 8,6 8,7 8,8 «Henoch–Schönlein purpura nephritis». Journal of the American Society of Nephrology 10 (12): 2637–44. 1 December 1999. doi:. PMID 10589705. Αρχειοθετήθηκε από το πρωτότυπο στις 2009-06-03. https://web.archive.org/web/20090603204432/http://jasn.asnjournals.org/cgi/content/full/10/12/2637. Ανακτήθηκε στις 2022-01-19.
- ↑ López-Mejías, Raquel; Castañeda, Santos; Genre, Fernanda; Remuzgo-Martínez, Sara; Carmona, F. David; Llorca, Javier; Blanco, Ricardo; Martín, Javier και άλλοι. (March 2018). «Genetics of immunoglobulin-A vasculitis (Henoch–Schönlein purpura): An updated review» (στα αγγλικά). Autoimmunity Reviews 17 (3): 301–315. doi:. PMID 29353097.
- ↑ «Hypersensitivity vasculitis and Henoch–Schönlein purpura: a comparison between the 2 disorders». Journal of Rheumatology 19 (5): 721–8. 1992. PMID 1613701. https://archive.org/details/sim_journal-of-rheumatology_1992-05_19_5/page/721.
- ↑ «The American College of Rheumatology 1990 criteria for the classification of Henoch–Schönlein purpura». Arthritis and Rheumatism 33 (8): 1114–21. 1990. doi:. PMID 2202310.
- ↑ American College of Rheumatology. «1990 criteria for the classification of Henoch–Schönlein purpura». Αρχειοθετήθηκε από το πρωτότυπο στις 3 Μαρτίου 2016. Ανακτήθηκε στις 15 Δεκεμβρίου 2007.
- ↑ «Nomenclature of systemic vasculitides. Proposal of an international consensus conference». Arthritis and Rheumatism 37 (2): 187–92. 1994. doi:. PMID 8129773.
- ↑ «Problems of classification of Henoch Schonlein purpura: an Indian perspective». Clinical and Experimental Dermatology 27 (4): 260–3. 2002. doi:. PMID 12139664.
- ↑ «EULAR/PReS endorsed consensus criteria* for the classification of childhood vasculitides». Annals of the Rheumatic Diseases 65 (7): 936–41. July 2006. doi:. PMID 16322081. PMC 1798210. https://archive.org/details/sim_annals-of-the-rheumatic-diseases_2006-07_65_7/page/936.
- ↑ Lawee D (2008). «Atypical clinical course of Henoch–Schonlein purpura.». Can Fam Physician 54 (8): 1117–20. PMID 18697972.
- ↑ 17,0 17,1 17,2 17,3 Hetland, LE; Susrud, KS; Lindahl, KH; Bygum, A (November 2017). «Henoch–Schönlein Purpura: A Literature Review». Acta Dermato-venereologica 97 (10): 1160–66. doi:. PMID 28654132.
- ↑ «Effects of corticosteroid on Henoch–Schönlein purpura: a systematic review». Pediatrics 120 (5): 1079–87. 2007. doi:. PMID 17974746.
- ↑ 19,0 19,1 19,2 19,3 Hahn, Deirdre; Hodson, Elisabeth M.; Willis, Narelle S.; Craig, Jonathan C. (2015-08-07). «Interventions for preventing and treating kidney disease in Henoch–Schönlein purpura (HSP)». The Cochrane Database of Systematic Reviews (8): CD005128. doi:. ISSN 1469-493X. PMID 26258874.
- ↑ 20,0 20,1 «Henoch–Schönlein purpura in adulthood and childhood: two different expressions of the same syndrome». Arthritis and Rheumatism 40 (5): 859–64. 1997. doi:. PMID 9153547.
- ↑ Watson, L; Richardson, AR; Holt, RC; Jones, CA; Beresford, MW (January 2012). «Henoch schonlein purpura--a 5-year review and proposed pathway.». PLOS ONE 7 (1): e29512. doi:. PMID 22235302. Bibcode: 2012PLoSO...729512W.
- ↑ «Incidence of Henoch–Schönlein purpura, Kawasaki disease, and rare vasculitides in children of different ethnic origins». Lancet 360 (9341): 1197–202. 2002. doi:. PMID 12401245.
- ↑ Saulsbury FT (2002). «Epidemiology of Henoch–Schönlein purpura». Cleveland Clinic Journal of Medicine 69 Suppl 2: SII87–9. doi:. PMID 12086273. Αρχειοθετήθηκε από το πρωτότυπο στις 2020-03-27. https://web.archive.org/web/20200327165812/http://www.ccjm.org/content/69/Suppl_2/SII87.full.pdf+html. Ανακτήθηκε στις 2012-08-26.