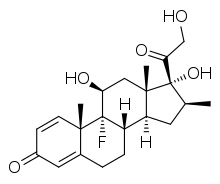
Betametasona
| Betametasona | ||
|---|---|---|
 | ||
| Nombre (IUPAC) sistemático | ||
|
9-fluoro-11,17-dihidroxi-17-(2-hidroxiacetil)-10,13,16- trimetil-6,7,8,9,10,11,12,13,14,15,16,17- dodecahidrociclopenta[a]fenantren-3-ona | ||
| Identificadores | ||
| Número CAS | 378-44-9 | |
| Código ATC | A07EA04 | |
| PubChem | 9782 | |
| DrugBank | APRD00513 | |
| Datos químicos | ||
| Fórmula | C22H29FO5 | |
| Peso mol. | 392.461 g/mol | |
| Farmacocinética | ||
| Metabolismo | Hepático (CYP3A4) | |
| Vida media | 5,6 horas | |
| Datos clínicos | ||
| Cat. embarazo | No hay estudios en humanos. El fármaco solo debe utilizarse cuando los beneficios potenciales justifican los posibles riesgos para el feto. Queda a criterio del médico tratante. (EUA) | |
| Estado legal | Solo Rx | |
| Vías de adm. | Oral, tópica y parenteral | |
La betametasona es un corticosteroide sintético con propiedades inmunosupresoras y antiinflamatorias. Es uno de los esteroides que tiene mayor potencia glucocorticoide (inmunosupresor, antiinflamatorio e inductor de apoptosis), con nulo efecto mineralocorticoide (retención renal de sodio). Este fármaco se puede administrar por vía tópica, parenteral (endovenosa e intramuscular) o por vía oral.
La betametasona está indicada en el tratamiento de enfermedades que responden a terapia con corticoides, enfermedades reumatológicas, neoplásicas, de la piel (alergias) y algunas enfermedades articulares.
Historia
[editar]A principios del siglo XX, se desarrollaron estudios en animales, a los cuales, al extraerles las glándulas suprarrenales, empezaban a manifestar síntomas característicos de la Enfermedad de Addison, y se notó que al suministrarles extractos de las glándulas suprarrenales, estos empezaban a mostrar mejoría. En los años 30, el bioquímico estadounidense, Edward Calvin Kendall, junto a su equipo de la clínica Mayo, a partir de extractos de glándula suprarrenal logró extraer un compuesto cristalino, el cual estaba conformado por unas 30 sustancias. A medida que fue purificando estas sustancias, les iba otorgando una denominación con una letra del abecedario, pues era difícil saber cuál de las 30 sustancias al estar ausente era la causante de la enfermedad de Addison.
En la década de 1940 empezó a sintetizar los compuestos de forma parcial, y así, en 1944 se logró crear una pequeña cantidad de Compuesto A, denominado “dehidrocorticosterona”, que se utilizó para tratar la enfermedad de Addison.
En 1947 sintetizó el Compuesto E, el cual sirvió para aliviar a pacientes con Artritis Reumatoide, y lo denominó “cortisona”. Después se demostró que esta no era la cura de la enfermedad per se, pero el conocimiento de la actividad de la cortisona fue un gran paso que nos condujo a descubrir más sobre las hormonas de las glándulas suprarrenales y sus indicaciones en medicina.[1]
La betametasona fue sintetizada en 1958 y patentada por la farmacéutica estadounidense Merck & Co., Inc®.[2]
Descripción
[editar]Las formulaciones tópicas de betametasona generalmente se formulan con una de dos sales: dipropionato de betametasona o valerato de betametasona. El dipropionato de betametasona contiene dos ésteres, lo que lo hace más liposoluble y aumenta su capacidad para penetrar mejor en la piel. Esto lo hace más potente que el valerato de betametasona, que solo contiene un éster.[3]
El dipropionato de betametasona es un polvo cristalino inodoro de color blanco a blanco crema, insoluble en agua. Cada gramo de la loción del dipropionato de betametasona contiene: 0,643 mg de dipropionato de betametasona (equivalente a 0,5 mg de betametasona) en un vehículo de alcohol isopropílico, y agua purificada; ligeramente espesado con carbómero 934P. La loción de dipropionato de betametasona, es un corticosteroide de potencia media indicado para el alivio de las manifestaciones inflamatorias y pruriginosas de las dermatosis sensibles a los corticosteroides.[4]
Farmacocinética
[editar]Vías de administración
[editar]Parenteral
[editar]Se usa en enfermedades que responden al tratamiento local o sistémico con corticosteroides cuando se requiere un efecto sostenido y cuando el tratamiento oral o local es insuficiente, por ejemplo:
- Inyecciones intramusculares: en afecciones de tipo alérgicas, dermatológicas, reumáticas y otras que responden a corticosteroides sistémicos.
- Inyecciones directas: se aplican en tejidos afectados, por ejemplo en trastornos inflamatorios asociados a tendones (como tenosinovitis), trastornos musculares (como fibrosis y miositis).
- Inyecciones intraarticulares y periarticulares: se indican en casos de artritis reumatoide y artrosis.
- Inyecciones intralesionales: se indican en algunas afecciones dermatológicas, trastornos inflamatorios y quísticos del pie.
Oral
[editar]Ésta vía es útil en el tratamiento de procesos en los que esté indicada la terapia sistémica con glucocorticoides, por ejemplo: asma bronquial, reacciones de hipersensibilidad graves, anafilaxia, artritis reumatoide juvenil, lupus eritematosos sistémico, dermatomiositis, enfermedad mixta del tejido conjuntivo (excluyendo esclerosis sistémica), poliarteritis nudosa; inflamación de la piel, incluyendo pénfigo vulgar, penfigoide bulloso y pioderma gangrenoso; síndrome nefrótico con lesión de glomerulonefritis con cambios mínimos, nefritis intersticial aguda; colitis ulcerosa, enfermedad de Crohn, sarcoidosis, carditis reumática; anemia hemolítica (autoinmune), leucemia aguda y linfática, linfoma maligno, mieloma múltiple, púrpura trombocitopénica idiopática; inmunosupresión en trasplantes en niños.[6]
Tópica
[editar]Las presentaciones en crema y geles se deben aplicar con un suave masaje en la zona afectada y no debe exponerse a la luz solar porque produce fotodermatitis y manchas en la piel.[6]
Absorción
[editar]La betametasona se absorbe rápidamente por vía oral, los niveles pueden medirse en sangre 20 minutos después de su administración. La concentración plasmática máxima se alcanza 2 horas después y disminuye gradualmente en 24 horas a partir de la aplicación.[7]
La absorción tópica de la betametasona está determinada por varios factores que incluyen los excipientes en la formulación, la concentración del compuesto, la integridad de la barrera epidérmica. Aumenta cuando la piel se encuentra lesionada, inflamada o cuando se administra mediante vendaje oclusivo y también es mayor en las zonas en las que el estrato córneo es más fino como en los párpados, los genitales o la cara.[8]
Distribución
[editar]La betametasona, como otros corticosteroides, se une de manera reversible a las proteínas plasmáticas. Un ensayo realizado en adultos sanos a quienes se les aplicó una dosis del medicamento, administrada vía intravenosa, tuvo como resultado que los niveles plasmáticos de betametasona tuvieron un pico entre 10-36 minutos después de su administración.[9]
Por vía intramuscular o intraarticular, esta pasa al torrente sanguíneo por una infiltración a través de los tejidos.
Metabolimso y metabolitos
[editar]Se metaboliza principalmente en hígado. Los metabolitos principales identificados son betametasona-17-propionato y 6β-hidroxibetametasona-17-propionato.[8]
Excreción
[editar]Los metabolitos inactivos se excretan principalmente por los riñones al conjugarse con ácido glucurónico o con sulfato. Por otro lado, pueden ser eliminados como metabolitos no conjugados, los cuales se excretan por la orina en pequeñas cantidades del medicamento no metabolizado. La excreción biliar y fecal carece de importancia.[7]
La vida media es de aproximadamente 5,6 horas.
Farmacodinámica
[editar]Mecanismo de acción
[editar]
La betametasona está presente en la sangre unida a proteínas, como la globulina de unión a corticosteroides (CBG).
La betametasona es liposoluble e ingresa a la célula como molécula libre y se une a receptores citosólicos para luego ser transportada al interior del núcleo. Para ello, el receptor citosólico esteroide se une a proteínas estabilizadoras, como la proteína de choque térmico 90 (Hsp90). Cuando el complejo se forma, se une a una molécula de betametasona y se libera la Hsp90.
El complejo betametasona-receptor esteroide ingresa al núcleo, se dimeriza al unirse al elemento de respuesta a glucocorticoides (GRE) ubicado en el gen y regula la transcripción de éste. El ARNm que resulta, se dirige al citoplasma para la síntesis proteínica a las que se debe la respuesta del glucocorticoide final (ver figura 5).[10]
Efectos farmacológicos
[editar]Inhibición de la fosfolipasa A2 y COX-2: Induce la síntesis de macrocortina, que es inhibidora de la fosfolipasa A2 indispensable en la liberación del ácido araquidónico de los fosfolípidos de la membrana celular, por lo que se inhibe la formación de prostaglandinas, tromboxanos y leucotrienos que tienen importante participación en la quimiotaxis y en la inflamación.[11]
Leucocitos: Aumentan el recuento total de leucocitos polimorfonucleares y de neutrófilos, a la vez que disminuyen los otros tipos de glóbulos blancos (linfocitos, eosinófilos, monocitos, basófilos). Este efecto se observa entre 4 y 6 horas posterior a una administración única, y puede persistir por 24 horas. Además, aumentan la apoptosis de los glóbulos blancos.[5]
Tiene actividad en otros sistemas, con efectos catabólicos y anabólicos:
- En el hígado, induce la gluconeogénesis y el metabolismo de los aminoácidos a favor de la gluconeogénesis, estimulando de este modo la producción hepática de glucosa.
- En el músculo, se estimula la degradación de proteínas musculares, liberando aminoácidos que serán captados por el hígado.
- En el tejido adiposo, se promueve la lipólisis.[12]
Interacciones
[editar]| Fármacos que interaccionan con betametasona[6] | |
| Fármaco | Resultados de la interacción |
| Antidiabéticos | Farmacodinámica: Los corticosteroides incrementan las concentraciones de glucosa en sangre induciendo así una acción hiperglucemiante y reduciendo los efectos de los medicamentos para la diabetes. |
| AINES | Farmacodinamia: Aumenta la incidencia de enfermedades ácido pépticas |
| Antihistamínicos | Farmacocinética: Aumenta la degradación de la betametasona |
| Anticonceptivos orales | Farmacocinética: Disminución del metabolismo hepático de corticosteroides, incrementando su efecto. |
Uso clínico
[editar]Indicaciones
[editar]- La betametasona está indicada para el tratamiento de enfermedades dermatológicas que respondan a terapia con corticosteroides, principalmente en dermatitis atópica, dermatitis numular, prúrigo, neurodermatitis, dermatitis seborreica, dermatitis por contacto (irritativa o alérgica), se usa en lupus eritematoso discoide, psoriasis, eritrodermia generalizada, también en reacciones ante picaduras de insectos y en miliaria. Tiene utilidad como queratolítico en enfermedades hiperqueratósicas y eritematoescamosas.
- Está indicada para el tratamiento de enfermedades que responden a la terapia sistémica con corticosteroides, como es el caso del asma.[13]
Las siguientes reacciones adversas a medicamentos e incidencias se derivan de la etiqueta del producto, a menos que se especifique lo contrario. Frecuencia no definida:
Cardiovascular: bradicardia, arritmia cardíaca, cardiomegalia, shock circulatorio, edema, embolia (grasa), hipertensión, miocardiopatía hipertrófica, ruptura miocárdica (después de un IM reciente), síncope, taquicardia, tromboembolismo, tromboflebitis, vasculitis.
Sistema nervioso central: Síntomas sensoriales anormales, aracnoiditis, depresión, labilidad emocional, euforia, dolor de cabeza, aumento de la presión intracraneal, insomnio, malestar general, meningitis, miastenia, neuritis, neuropatía, paraplejia, parestesia, cambios de personalidad, pseudotumor cerebral, trastorno psíquico, convulsiones, compresión de la médula espinal, vértigo.
Dermatológicos: Acné vulgar, dermatitis alérgica, estrías atróficas, diaforesis, equimosis, eritema, exfoliación de la piel, piel frágil, hiperpigmentación, hipertricosis, hipopigmentación, atrofia cutánea, erupción cutánea, atrofia subcutánea, supresión de la reacción de la prueba cutánea, adelgazamiento del cabello, urticaria, xerodermia.
Endocrinas y metabólicas: amenorrea, calcinosis, estado cushingoide, disminución de la tolerancia a la glucosa, disminución del potasio sérico, retención de líquidos, glucosuria, supresión del crecimiento (pediátrico), hirsutismo, supresión del eje HPA, alcalosis hipopotasémica, tolerancia alterada a la glucosa/prediabetes, resistencia a la insulina (aumento requisitos de insulina o agentes hiperglucemiantes orales), cara de luna llena, balance de nitrógeno negativo, catabolismo de proteínas, retención de sodio, aumento de peso.
Gastrointestinales: distensión abdominal, cambios en los hábitos intestinales, hipo, aumento del apetito, perforación intestinal, náuseas, pancreatitis, úlcera péptica, esofagitis.
Genitourinario: disfunción de la vejiga, trastorno de los espermatozoides (disminución de la motilidad y el número).
Hematológicos y oncológicos: petequias.
Hepático: hepatomegalia, aumento de las enzimas hepáticas
Hipersensibilidad: reacción anafilactoide, anafilaxia, angioedema
Infección: Infección (disminución de la resistencia), absceso estéril
Local: reacción en el lugar de la inyección (uso intraarticular). llamarada posterior a la inyección (uso intraarticular)
Neuromuscular y esquelético: amiotrofia, necrosis aséptica de la cabeza femoral, necrosis aséptica de la cabeza humeral, fractura ósea, artropatía de Charcot, lipoatrofia, miopatía, osteoporosis, rotura de tendón, miopatía por esteroides
Oftálmica: ceguera, visión borrosa, cataratas, exoftalmos, glaucoma, aumento de la presión intraocular, papiledema
Respiratorio: edema pulmonar
Varios: Deterioro de la cicatrización de heridas
Efectos adversos en niños: se han notificado supresión del eje hipotálamo-hipófisis-suprarrenal, síndrome de Cushing, disminución de la talla final e hipertensión intracraneal.
Contraindicaciones
[editar]Contraindicada en pacientes con hipersensibilidad al medicamento, otros corticoides o cualquier componente del producto; diabetes mellitus; infecciones virales, bacterianas o micóticas; tuberculosis activa; glaucoma; úlcera péptica; insuficiencia cardiaca; insuficiencia renal; osteoporosis; hipertensión arterial; alteraciones psiquiátricas.[11]
Embarazo
[editar]Los corticosteroides atraviesan la placenta. Se deben utilizar durante el embarazo sólo si el beneficio potencial justifica el riesgo potencial para el feto. Los neonatos y lactantes nacidos de madres que hayan recibido dosis importantes de corticosteroides durante el embarazo, se deben vigilar cuidadosamente para identificar signos de hipoadrenalismo. Dado que el uso de corticosteroides profilácticamente más allá de la semana 32 de gestación es aún controvertido, debe ser considerada la relación riesgo/beneficio para la madre y el feto cuando se usan corticosteroides más allá de este periodo gestacional.
Los corticosteroides no están indicados en el manejo de la enfermedad de la membrana hialina después del nacimiento y no deben ser administrados a mujeres embarazadas con preeclampsia, eclampsia o evidencia de daño placentario.[6]
Lactancia
[editar]Los corticosteroides administrados de forma sistémica se excretan en la leche materna y pueden retrasar el crecimiento del lactante, interferir con la producción endógena del corticosteroide, o causar otras reacciones adversas. Se recomienda precaución al administrar corticosteroides a una mujer en periodo de lactancia.[6]
Sobredosis
[editar]La intoxicación aguda o muerte por sobredosis con betametasona puede producirse en un bajo porcentaje.
Los síntomas que se observan en la sobredosis son: ansiedad, depresión, confusión mental, espasmos o hemorragias digestivas, hiperglucemia, hipertensión arterial y edema. En estos casos se indica la administración de fenobarbital, que reduce la vida media en un 44%, además del tratamiento sintomático y de soporte, el cual incluye oxigenoterapia, mantenimiento de la temperatura corporal, ingesta adecuada de líquidos y control de electrolitos en suero y orina.[7][15]
Presentaciones
[editar]La betametasona se encuentra disponible en diferentes presentaciones, la podemos encontrar en forma de crema, gel y en ungüento para administración tópica, como solución otica, en solución y suspensión inyectable, en ampolla, solución oral y también tenemos presentación en gotas para administración oftálmica.[16]
Otros usos
[editar]Usos no incluidos en el registro sanitario (Off Label)
[editar]Sistema nervioso: Exacerbaciones agudas de esclerosis múltiple; edema cerebral asociado con tumor cerebral primario o metastásico o craneotomía.
Enfermedades renales: Para inducir diuresis o remisión de proteinuria en el síndrome nefrótico idiopático o por lupus eritematoso.
Varios: triquinosis con compromiso neurológico o miocárdico, meningitis tuberculosa con bloqueo subaracnoideo o bloqueo inminente cuando se usa con quimioterapia antituberculosa adecuada.[14]
Prevención de Síndrome de Dificultad Respiratoria (SDR): estudios demuestran que la administración prenatal de betametasona fosfato en dos dosis de 12mg IM separadas por 24 horas, concede una reducción significativa de la incidencia de SDR en recién nacidos pretérmino.[17]
Referencias
[editar]- ↑ Francisco Pizarro, I. (1 de septiembre de 2014). «Historia de los corticoides». Revista Médica Clínica Las Condes 25 (5): 858-860. ISSN 0716-8640. doi:10.1016/S0716-8640(14)70120-8. Consultado el 17 de julio de 2023.
- ↑ Gustavson, Linda E.; Benet, Leslie Z. (1 de enero de 1985). Anderson, David C., ed. 11 - Pharmacokinetics of natural and synthetic glucocorticoids. Butterworths International Medical Reviews: Clinical Endocrinology (en inglés). Butterworth-Heinemann. pp. 235-281. Consultado el 17 de julio de 2023.
- ↑ https://www.facebook.com/Drugscom. «Betamethasone Topical: Uses, Dosage, Side Effects, Warnings». Drugs.com (en inglés). Consultado el 17 de julio de 2023.
- ↑ https://www.facebook.com/Drugscom. «Betamethasone: Package Insert». Drugs.com (en inglés). Consultado el 17 de julio de 2023.
- ↑ a b Carlos Alberto Isaza M. Jorge Enrique Machado A. Manuel Enrique Machado D. Andrés Gaviria M. Alejandro Castro R. Jesualdo Fuente G. (2020). Fundamentos de la farmacología en terapéutica. Editorial Médica CELSUS.
- ↑ a b c d e «Betametasona». www.vademecum.es. Consultado el 17 de julio de 2023.
- ↑ a b c «Ficha técnica betametasona Sonphar 0,5 mg/ml gotas orales en solución EFG».
- ↑ a b «.:: CIMA ::. Ficha técnica de Diproderm pomada de 0,5 mg/g». cima.aemps.es. Consultado el 17 de julio de 2023.
- ↑ Petersen, M. C.; Nation, R. L.; McBride, W. G.; Ashley, J. J.; Moore, R. G. (1983). «Pharmacokinetics of betamethasone in healthy adults after intravenous administration». European Journal of Clinical Pharmacology 25 (5): 643-650. ISSN 0031-6970. PMID 6662164. doi:10.1007/BF00542353. Consultado el 17 de julio de 2023.
- ↑ «Adrenocorticosteroides y antagonistas adrenocorticales». McGraw Hill Medical. Consultado el 17 de julio de 2023.
- ↑ a b «Betametasona: Corticosteroides • Antiasmáticos • Antialérgicos • Antiinflamatorios». McGraw Hill Medical. Consultado el 17 de julio de 2023.
- ↑ Boron WF, Boulpaep EL. (2022). Boron & Boulpaep, ed. Manual de Fisiología Médica. Elsevier.
- ↑ «Consulta registro INVIMA».
- ↑ a b «Betamethasone topical drug information».
- ↑ «Betametasona».
- ↑ «Listado de registros sanitarios en trámite de renovación de medicamentos con principio activo».
- ↑ Figueroa Á., Pizarro J., Carrillo Termini J., Riquelme R., Rubio T., Wiff E. (2019). Betametasona Fosfato para la prevención de Síndrome de Dificultad Respiratoria (SDR) del recién nacido de pretérmino. REV CHIL OBSTET GINECOL.