Síndrome de QT corto
| Síndrome de QT corto | ||
|---|---|---|
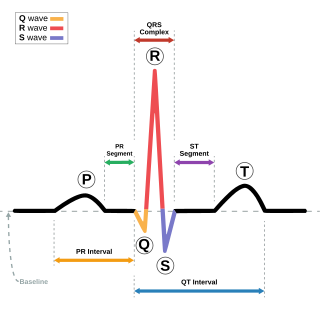 Representación esquemática del trazo de ECG normal (ritmo sinusal), con ondas, segmentos e intervalos etiquetados | ||
| Especialidad | Cardiología | |
| Síntomas | Desmayo, muerte cardíaca súbita[1] | |
| Causas | Genéticas | |
| Diagnóstico | Electrocardiograma (ECG)[1] | |
| Tratamiento | Medicación, desfibrilador automático implantable (ICD)[1] | |
| Medicación | Quinidina, Flecainida[1] | |
| Pronóstico | Riesgo de muerte súbita cardíaca 0,8% por año[2] | |
| Frecuencia | <300 casos reportados mundialmente[1] | |
El síndrome de QT corto (SQT, por sus siglas en inglés) es una enfermedad genética muy rara del sistema eléctrico del corazón y se asocia con un mayor riesgo de ritmos cardíacos anormales y muerte cardíaca súbita.[1] El síndrome recibe su nombre de un rasgo característico visto en un electrocardiograma (ECG), un acortamiento del intervalo QT. Es causada por mutaciones en los genes que codifican canales iónicos que acortan el potencial de acción cardíaco y parece heredarse en un patrón autosómico dominante.[1] La afección se diagnostica mediante un ECG de 12 derivaciones.[2] El síndrome de QT corto se puede tratar con un desfibrilador cardioversor implantable o medicamentos que incluyen quinidina.[3] El síndrome de QT corto se describió por primera vez en 2000, y la primera mutación genética asociada con la enfermedad se identificó en 2004.[4][5]
Causa
[editar]El síndrome de QT corto es un trastorno genético causado por mutaciones en los genes responsables de producir ciertos canales iónicos dentro de las células de corazón. Parece que se hereda en un patrón autosómico dominante.[1] Algunas variantes genéticas causan un aumento del flujo de potasio fuera de la célula, mientras que otras reducen el flujo de calcio en la célula.[1] El efecto común de todas estas variantes es acortar el potencial de acción cardíaco, reflejado en el ECG de superficie como un acortamiento del intervalo QT. En la siguiente tabla, se puede encontrar una lista de genes en los que se han asociado variantes con el síndrome de QT corto.
| Tipo | OMIM | Gen | Notas |
|---|---|---|---|
| SQT1 | 609620 | KCNH2 | También conocido como hERG, codifica el canal de potasio KV11.1 responsable de la corriente de potasio rectificada retardada IKr[1] |
| SQT2 | 609621 | KCNQ1 | Codifica el canal de potasio responsable de los IK de la corriente de potasio del rectificador retardado[1] |
| SQT3 | 609622 | KCNJ2 | Codifica el canal de potasio Kir2.1 responsable de la corriente de potasio de rectificación interna IK1[1] |
| SQT4 | 114205 | CACNA1C | Codifica la subunidad alfa del canal de calcio de tipo L que lleva ICa (L)[1] |
| SQT5 | 114204 | CACNA2D1 | Codifica la subunidad alfa2 / delta del canal de calcio de tipo L que lleva ICa (L)[1] |
| SQT6 | 106195 | SLC4Un3 | codifica un intercambiador de bicarbonato / cloruro[1] |

Diagnóstico
[editar]El síndrome de QT corto se diagnostica principalmente mediante un electrocardiograma (ECG), pero también puede tener en cuenta la historia clínica, la historia familiar y posiblemente las pruebas genéticas. Si bien se ha propuesto un sistema de puntuación de diagnóstico que incorpora todos estos factores (la puntuación de Gollob ), es incierto si esta puntuación es útil para el diagnóstico o la estratificación del riesgo, y la puntuación de Gollob no ha sido aceptada universalmente por directrices de consenso internacional.[6][7][8][9] Sigue existiendo incertidumbre con respecto al corte preciso del intervalo QT que debe usarse para el diagnóstico.[9]
ECG de 12 derivaciones
[editar]
El pilar del diagnóstico del síndrome de QT corto es el ECG de 12 derivaciones. La duración precisa del intervalo QT utilizado para diagnosticar la enfermedad sigue siendo controvertida, ya que las pautas de consenso brindan puntos de corte que varían de 330 ms, 340 ms o incluso 360 ms cuando hay otros factores clínicos, familiares o genéticos presentes.[9][6][6] El intervalo QT normalmente varía con la frecuencia cardíaca, pero esta variación se produce en menor medida en las personas con síndrome de QT corto.[1] Por lo tanto, se recomienda que el intervalo QT se evalúe a frecuencias cardíacas cercanas a 60 latidos por minuto.[1] Otras características que pueden verse en el ECG en el síndrome de QT corto incluyen las ondas T altas y pico y la depresión del segmento PR.[7]
Otras características que apoyan el diagnóstico
[editar]Otras características que apoyan un diagnóstico de síndrome de QT corto incluyen: antecedentes de fibrilación ventricular o taquicardia ventricular a pesar de un corazón aparentemente estructuralmente normal; un historial familiar de síndrome de QT corto confirmado; antecedentes familiares de muerte cardiaca súbita <40 años; e identificación de una mutación genética compatible con el síndrome de QT corto.[9][6]
Actualmente no se recomiendan los estudios electrofisiológicos invasivos, en los cuales se pasan cables al corazón para estimular y registrar los impulsos eléctricos del corazón, para diagnosticar el síndrome de QT corto o predecir el riesgo de muerte cardíaca súbita.[6][9]
Tratamiento
[editar]El tratamiento para corto QT el síndrome está apuntado en impedir ritmos de corazón anormal y reduciendo el riesgo de muerte cardíaca repentina. Ha sido difícil a experimentalmente probar los tratamientos potenciales como la condición es muy raros, así que la evidencia para efectividad de tratamiento viene en gran parte de opinión de consenso.[1] Además de tratar la persona identificada cuando habiendo la condición, la exploración de miembros familiares puede ser recomendada.
Desfibrilador automático implantable
[editar]
En aquellos con síndrome de QT corto que ya han experimentado un ritmo cardíaco anormal potencialmente mortal, como la fibrilación ventricular, se puede recomendar un desfibrilador cardioversor implantable (DCI) para reducir la posibilidad de muerte súbita[3] Este dispositivo se implanta debajo de la piel y puede monitorear continuamente el ritmo cardíaco. Si el dispositivo detecta una alteración peligrosa del ritmo cardíaco, puede administrar una pequeña descarga eléctrica con el objetivo de restablecer el ritmo. Implantar un DCI en alguien con síndrome de QT corto que aún no ha experimentado una arritmia potencialmente mortal es más controversial, pero se puede considerar.[6][1]
Medicación
[editar]Se ha probado la medicación dirigida a corregir la anormalidad del ECG, el intervalo QT acortado. Se ha demostrado que la quinidina, un agente antiarrítmico de clase Ia, corrige parcialmente el intervalo QT y hace que el corazón sea más resistente a los ritmos cardíacos anormales inducidos artificialmente, aunque todavía se desconoce si esto se traduce en un menor riesgo de muerte súbita. Sotalol, otro antiarrítmico, puede prolongar el QT en algunos subtipos de síndrome de QT corto[3][10][1][11] Se han probado otros medicamentos, incluidos los betabloqueantes, la flecainida y la amiodarona, pero actualmente hay pocas pruebas que apoyen su uso.[1]
También se pueden utilizar medicamentos para tratar el ritmo cardíaco anormal menos peligroso que también está asociado con la fibrilación auricular corta. La propafenona, un antiarrítmico de clase 1c, puede ser útil para prevenir la fibrilación auricular en personas con un QT corto.[12] La medicación apuntada en corregir el ECG anormalidad @– el acortado QT intervalo @– ha sido probado. Quinidine, una clase Ia antiarrhythmic agente, ha sido mostrado a parcialmente corregir el QT intervalo y hacer el corazón más resilient a artificialmente-ritmos de corazón anormales inducidos, a pesar de que es todavía incierto actualmente si esto traduce a un riesgo más bajo de muerte repentina. otro antiarrhythmic, puede prolongar el QT en algunos subtipos de cortos QT síndrome.[6] Otras medicaciones que incluyen bloqueadores de beta, flecainide, y amiodarone ha sido probado, pero actualmente hay poca evidencia para apoyar su uso.
Aquellos que desarrollan fibrilación auricular también pueden requerir medicamentos para disminuir la coagulación sanguínea con el fin de reducir el riesgo de accidente cerebrovascular.[13]
Véase también
[editar]- Canalopatía
- Síndrome del QT largo
- Síndrome de Brugada
- Catecholaminergic Polimórfico ventricular tachycardia
Referencias
[editar]- ↑ a b c d e f g h i j k l m n ñ o p q r s t «Diagnosis and management of short QT syndrome». Heart Rhythm 15 (8): 1261-1267. August 2018. PMID 29501667. doi:10.1016/j.hrthm.2018.02.034.
- ↑ a b Bjerregaard, Preben; Gussak, Ihor (2013), «Short QT Syndrome», Electrical Diseases of the Heart (en inglés) (Springer London): 569-581, ISBN 9781447148807, doi:10.1007/978-1-4471-4881-4_33.
- ↑ a b c «Short QT syndrome». Cardiovascular Research 67 (3): 357-66. August 2005. PMID 15890322. doi:10.1016/j.cardiores.2005.03.026.
- ↑ Gussak, I.; Brugada, P.; Brugada, J.; Wright, R. S.; Kopecky, S. L.; Chaitman, B. R.; Bjerregaard, P. (2000). «Idiopathic short QT interval: a new clinical syndrome?». Cardiology 94 (2): 99-102. ISSN 0008-6312. PMID 11173780. doi:10.1159/000047299.
- ↑ Brugada, Ramon; Hong, Kui; Dumaine, Robert; Cordeiro, Jonathan; Gaita, Fiorenzo; Borggrefe, Martin; Menendez, Teresa M.; Brugada, Josep et al. (6 de enero de 2004). «Sudden death associated with short-QT syndrome linked to mutations in HERG». Circulation 109 (1): 30-35. ISSN 1524-4539. PMID 14676148. doi:10.1161/01.CIR.0000109482.92774.3A.
- ↑ a b c d e f g «HRS/EHRA/APHRS expert consensus statement on the diagnosis and management of patients with inherited primary arrhythmia syndromes: document endorsed by HRS, EHRA, and APHRS in May 2013 and by ACCF, AHA, PACES, and AEPC in June 2013». Heart Rhythm 10 (12): 1932-63. December 2013. PMID 24011539. doi:10.1016/j.hrthm.2013.05.014.
- ↑ a b Rudic, Boris; Schimpf, Rainer; Borggrefe, Martin (August 2014). «Short QT Syndrome - Review of Diagnosis and Treatment». Arrhythmia & Electrophysiology Review 3 (2): 76-79. ISSN 2050-3369. PMC 4711567. PMID 26835070. doi:10.15420/aer.2014.3.2.76.
- ↑ «The short QT syndrome: proposed diagnostic criteria». Journal of the American College of Cardiology 57 (7): 802-12. February 2011. PMID 21310316. doi:10.1016/j.jacc.2010.09.048.
- ↑ a b c d e «2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC)Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC)». Europace 17 (11): 1601-87. November 2015. PMID 26318695. doi:10.1093/europace/euv319.
- ↑ «Short QT syndrome: pharmacological treatment». Journal of the American College of Cardiology 43 (8): 1494-9. April 2004. PMID 15093889. doi:10.1016/j.jacc.2004.02.034.
- ↑ «Type 2 short QT syndrome and vestibular dysfunction: mirror of the Jervell and Lange-Nielsen syndrome?». International Journal of Cardiology 171 (2): 291-3. February 2014. PMID 24380499. doi:10.1016/j.ijcard.2013.11.078.
- ↑ Enriquez, Andres; Antzelevitch, Charles; Bismah, Verdah; Baranchuk, Adrian (September 2016). «Atrial fibrillation in inherited cardiac channelopathies: From mechanisms to management». Heart Rhythm 13 (9): 1878-1884. ISSN 1556-3871. PMID 27291509. doi:10.1016/j.hrthm.2016.06.008.
- ↑ «2014 AHA/ACC/HRS guideline for the management of patients with atrial fibrillation: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and the Heart Rhythm Society». Journal of the American College of Cardiology 64 (21): e1-76. December 2014. PMID 24685669. doi:10.1016/j.jacc.2014.03.022.
Enlaces externos
[editar]- "Corto QT síndrome". «Short QT syndrome». Genetics Home Reference. U.S. National Library of Medicine. EE.UU. Biblioteca Nacional de Medicina.