قوز قرنیه
| قوز قرنیه | |
|---|---|
 | |
| چشم مبتلا به قوز قرنیه | |
| تخصص | چشمپزشکی، بیناییسنجی |
| طبقهبندی و منابع بیرونی | |
| آیسیدی-۱۰ | H18.6 |
| آیسیدی-۹-سیام | 371.6 |
| اُمیم | ۱۴۸۳۰۰ |
| دادگان بیماریها | 7158 |
| مدلاین پلاس | 001013 |
| ئیمدیسین | oph/۱۰۴ |
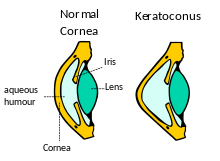
قوز قرنیه یا کراتوکونوس (به انگلیسی: Keratoconus) یک بیماری و یک پدیده غیر التهابی قرنیه چشم است.
این بیماری معمولاً در سنین نوجوانی یا اوایل دهه سوم زندگی بروز میکند. در این بیماری قرنیه نازک شده و شکل آن تغییر میکند.
قرنیه بهطور طبیعی شکلی گرد یا کروی دارد ولی در قوز قرنیه، قرنیه برآمده و مخروطی شکل میشود.
نازک شدن و تغییر حالت قرنیه از کروی به مخروطی منجر به ایجاد نزدیکبینی–آستیگماتیسم نامنظم و در نتیجه کاهش دید میشود قوز قرنیه بیماری پیشرونده ای است که معمولاً در دوران بلوغ ظهور پیدا میکند و تا دهه سوم و چهارم پیشرفت کرده بعداً متوقف میشود.
این بیماری ابتدا در یک چشم شروع میشود ولی معمولاً بعد از مدتی چشم دیگر هم گرفتار میشود هر چند شدت آن در یک چشم با چشم دیگر متفاوت است.
این تغییر بر روی انکسار نور هنگام ورود به چشم تأثیر گذاشته و سبب کاهش وضوح بینایی میشود. کراتوکونوس ممکن است در یک یا هر دو چشم رخ دهد ولی در۹۰٪ موارد در هر دو چشم دیده میشود.
قوز قرنیه بیماری نسبتاً شایعی است که در تمام نژادها و در هر دو جنس دیده میشود. سابقه خانوادگی در ۶ تا ۱۰ درصد مبتلایان وجود دارد.
علائم و نشانههای کراتوکونوس
[ویرایش]
تشخیص کراتوکونوس (قوز قرنیه) ممکن است به دلیل بروز و پیشرفت آهسته آن مشکل باشد. این بیماری ممکن است با نزدیک بینی و آستیگماتیسم همراه باشد در نتیجه ممکن است موجب عدم وضوح و تاری دید شود. بیمار همچنین ممکن است دچار هاله بینی و حساسیت به نور باشد. بیماران معمولاً در هر بار مراجعه به چشم پزشک نسخه شان تغییر میکند و بعد از مدتی ثابت باقی میماند.
علل قوز قرنیه
[ویرایش]علت کراتوکونوس (قوز قرنیه) هنوز شناخته نشدهاست. هرچند این بیماری ارثی نیست ولی ژنتیک، محیط ویا برخی بیماریها احتمالاً در بروز موثرند. مالیدن محکم چشم گرچه علت قوز قرنیه نمیباشد ولی در روند ایجاد آن بی تأثیر نیست، لذا به بیماران مبتلا به قوز قرنیه توصیه میشود که از مالیدن چشم بپرهیزند.
درمان
[ویرایش]در ابتدا سعی میشود که با تجویز عینک بیماری را کنترل کرد، اما در صورتی که عینک برای بیمار رضایت بخش نباشد میتوان از لنز استفاده کرد.
انواع لنز
لنز نرم (soft lensene):
در انواع خفیف بیماری، عینک یا لنز نرم (Soft Contact Lenses) ممکن است کمککننده باشد ولی با پیشرفت بیماری و نازکتر شدن و تغییر شکل بیشتر قرنیه این درمانها دیگر چندان کارساز نخواهد بود.
لنز هارد(RGP)
. درمان بعدی بیماری استفاده از لنزهای سخت است. این لنزها قابلیت بیشتری برای اصلاح آستیگاتیسم نامنظم ناشی از کراتوکونوس (قوز قرنیه) دارند. با توجه به ساختاری که دارند بین لنز و چشم لایه اشکی شکل میگیرد که باعث دید مطلوبی میشود قرارگیری مناسب لنز بر روی قرنیه مبتلا به کراتوکونوس (قوز قرنیه) کاری ظریفی است، برای استفاده از لنزهای هارد بیمار باید کمکم چشمهایش را به لنز عادت دهد و نمیتواند در همان ابتدا طولانی مدت از آن استفاده کند.
لنز هیبریدی:
لنزهای هیبردی برای آن دسته از بیمارانی که توانایی تحمل لنزهای هارد را ندارند مناسب است. لنزهای هیبردی از ترکیب دو لنز نرم (سافت) و هارد تشکیل شدهاست.
لنز اسکلرال
لنزهای اسکلرال اغلب اندازه نسبتاً بزرگی دارند و محل تماس اصلی آنها، قسمت سفیدی چشم یا اسکلرا (صلبیه) میباشد. لنزهای اسکلرال بر اساس اندازهی قطرشان به چهار گروه تقسیمبندی میشوند که این چهار گروه شامل لنزهای کورنئو اسکلرال (Corneo-scleral)، سمی اسکلرال (Semi-scleral)، مینی اسکلرال (Mini-scleral) و فول اسکلرال (Full-scleral) میباشد. [۱]این لنزها از جنس لنزهای هارد هستند با این تفاوت که بزرگتر از لنزهای هارد هستند و قابلیت نفوذپذیری اکسیژن بالاتری دارند. تفاوت دیگر لنز اسکلرال با لنز هارد این است که تکیه گاه این لنزها سفیدی چشم است همین موضوع باعث میشود که بسیاری از مشکلات لنز هارد (بیرون افتادن لنز، سختی تحمل لنز، گرد و غبار رفتن در زیر لنز) را نداشته باشد. عمر این لنزها نیز از عمر لنزهای هیبریدی بیشتر است.
عملهای جراحی:
کراس لینکینگ (UVX)
در ابتدا باید گفت که این روش صرفاً «درمان» نیست بلکه برای جلوگیری از پیشرفت بیماری کاربرد دارد! در این روش ایجاد پیوند متقاطع بین رشتههای کلاژن قرنیه (Corneal collagen cross-linking یا CXL) با استفاده از اشعه فرابنفش UV-A و داروی ریبوفلاوین است. در این روش پس از برداشتن لایه سلولهای سطحی (اپیتلیوم) قرنیه، به مدت سی دقیقه (هر ۳ دقیقه یک بار) قطره ریبوفلاوین۱/. درصد در چشم ریخته میشود و سپس طی مدت سی دقیقه بعدی در حالیکه هر ۵ دقیقه یک بار قطره مذکور در چشم چکانده میشود، اشعه ماوراء بنفش به قرنیه تابانده میشود. این کار باعث افزایش پیوندهای متقاطع بین رشتههای کلاژن قرنیه و در نتیجه افزایش استحکام قرنیه میشود. دیده شدهاست که پیشرفت بیماری تقریباً در ۱۰۰٪ موارد متوقف شده و در نیمی از موارد قرنیه اندکی مسطح تر شده و بیماری کمی (حدود ۲٫۸۷ دیوپتر) بهبود یافتهاست و بینایی ۱٫۴ خط بهتر شدهاست. این روش باعث میشود نیازی به پیوند قرنیه نیاز نباشد. در این روش بینایی فرد با و بدون عینک بهبود یافته و میزان آستیگماتیسم، کاهش قابل ملاحظهای خواهد داشت. بهترین داوطلبان این روش عبارتند از: بیمارانی که به تازگی برای آنها تشخیص کراتوکونوس داده شده، افراد جوان و میانسالی که بیماری آنها پیشرونده است، کسانیکه دچار هیدروپس یا اسکار سفید بروی قرنیه نشدهاند و همچنین کسانیکه لنز تماسی روی چشمشان خوب فیت نمیشود.
ایمپلنت رینگ (Corneal ring implants)
رینگ داخل قرنیه «نوعی ایمپلنت کاشتنی داخل قرنیه» برای اصلاح عیب انکساری و بهطور مشخص برای نزدیک بینی کم کاربرد دارد اما به دلیل هزینه بالاتر نسبت به لیزر یا لیزیک کاربرد کمتری پیدا کردهاست. شاید بتوان گفت مهمترین کاربرد فعلی رینگ داخل قرنیه برای بیماران دچار قوز قرنیه یا کراتوکونوس خفیف و متوسط میباشد که قرنیه شفافی داشته و ضخامت قرنیه برای انجام این عمل کافی باشد.
عمل کارگذاری رینگ داخل قرنیه به صورت سرپایی و با استفاده از قطرههای بیحسی موضعی در طی دو مرحله صورت میپذیرد. در مرحله اول با استفاده از وسایل مربوطه ابتدا یک برش شعاعی در محیط قرنیه ایجاد و از طریق آن دو تونل در ضخامت قرنیه به صورت مدور و هم مرکز با قرنیه ایجاد میشود و در مرحله دوم، سگمانهای حلقوی به ضخامت محاسبه شده در این تونلها قرار میگیرند. بعد از خاتمه عمل، قطرههای چشمی به مدت یک تا چند هفته تجویز میشود. در چند روز بعد از عمل، چشم به نور حساس است و بهتر است از عینکهای آفتابی استفاده شود. محدودیتهای بعد از عمل تنها در مورد تماس و مالش قرنیه و فعالیتهای بدنی شدید در ۴ تا ۶ هفته اول بعد از عمل لحاظ میشود.
باید اشاره کنیم این رینگها از جنس پلاستیک مخصوص با عنوان PMMA میباشد و با قرنیه سازگار است. جالب اینکه ماده مذکور در ۵۰ سال گذشته برای ساخت لنزهای داخل چشمی مورد استفاده بوده و کاملاً با بافت چشم سازگار است بنابراین باعث ایجاد التهاب نمیشود.
در فرایند کارگذاری رینگ داخل قرنیه، معمولاً ۲ رینگ در دو طرف قرنیه کار گذاشته میشود. هر رینگ قوسی ۱۵۰ درجه میباشد و پهنای آن ۸/۰ میلیمتر است. میزان اصلاح عیب انکساری بیمار نیز به ضخامت آن بستگی دارد که از ۲۵/۰ تا ۴۵/۰ میلیمتر تفاوت دارد.
این روش برای بیماران نزدیک بینی که آستیگماتیسم بیش از یک دیوپتر دارند مناسب نیست. اما در بیمارانی که دچار قوز قرنیه هستند و معمولاً هم دچار آستیگماتیسم میباشند مؤثر است.[۲]
پیوند قرنیه
این روش با توجه به نظر دکتر انجام میگیرد، و معمولاً اگر بیمار از هیچکدام از روشهای دیگر نتیجه ای نگیرد توصیه میشود و بیشتر مناسب افرادی است که قرنیه آنها دچار کدورت شدهاست، البته باید توجه کرد که چون عمل پیوند قرنیه یک عمل تهاجمی است نتیجه آن قابل پیشبینی نیست! یعنی ممکن است بیمار نتیجه دلخواه را بگیرد یا نگیرد.
پیش آگهی
[ویرایش]بیماری معمولاً بین ده تا بیست سال پس از بروز تشدید میشود (آستگماتیسم و میوپی بیمار بیشتر میشود) و حتی در مواردی به دید بیمار آسیب میزند ولی خوشبختانه این خطرناک نیست. قوز قرنیه پیشرفته و درمان نشده یکی از علل شایع پیوند قرنیه است و عمل پیوند قرنیه عموماً نتایج موفقیتآمیزی دارد.
کاربرد لیزر در درمان
[ویرایش]درگذشته در بیماران مبتلا به قوز قرنیه از اعمال جراحی لیزری مانند لیزیک – لازک یا PRK استفاده نمیشد زیرا باعث تشدید بیماری میگردید اما با ظهور روش (Collagen Cross-Linking یا CXL) میتوان به صورت همزمان یا در قدم بعدی عیب انکساری چشم (شماره چشم) را با لیزر (معمولاPRK) درمان کرد.
منابع
[ویرایش]- ↑ دکتر اسهرلوس. «انواع لنزهای اسکلرال». https://asharlous.com/انواع-لنزهای-اسکلرال/. پیوند خارجی در
|وبگاه=وجود دارد (کمک) - ↑ «کلینیک تخصصی چشم پزشکی نور». بایگانیشده از اصلی در ۱۱ اوت ۲۰۲۰. دریافتشده در ۲۹ فوریه ۲۰۲۰.
پیوند به بیرون
[ویرایش]- Keratoconus on EyeWiki from the American Academy of Ophthalmology
- National Keratoconus Foundation (US)
- Keratoconus Support and Awareness
- Keratoconus Freedom (forum)
- UK Keratoconus Self Help and Support Group (forum)
- Facts About the Cornea and Corneal Disease: Kertoconus from مؤسسه ملی بینایی ایالات متحده آمریکا
- Simulation of Keratoconus Patient Vision (images)
- KCVision What people with keratoconus see (images)
- Keratoconus Simulation (images)
- Global Keratoconus Foundation
- Boston Foundation For Sight
- Canadian Keratoconus Foundation
- Keratoconus Australia
- Collaborative Longitudinal Evaluation of Keratoconus (CLEK) Study