لیکن اسکلروزوس
| لیکن اسکلروزوس Lichen sclerosus | |
|---|---|
| نامهای دیگر | بالانیت زروتیکا اوبلیترانز، لیچن اسکلروزوس و آتروفیکوس،[۱] Lichen sclerosis et atrophicus,[۲] lichen plan atrophique, lichen plan scléreux, Kartenblattförmige Sklerodermie, Weissflecken Dermatose, lichen albus, lichen planus sclerosus et atrophicus, dermatitis lichenoides chronica atrophicans, kraurosis vulvae[۳] |
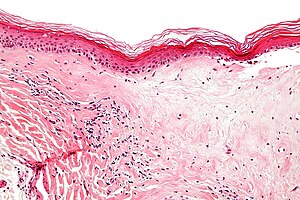 | |
| میکروگراف لیچن اسکلروزوس که ویژگی زیرپیتلیال اسکلروزیس (پزشکی) اسکلروزیس را نشان میدهد (در سمت راست|پایین تصویر). | |
| تخصص | پزشکی زنان |
| طبقهبندی و منابع بیرونی | |
لیکن اسکلروزوس (به انگلیسی: Lichen sclerosus (LS)) یک بیماری پوستی مزمن و التهابی با علت ناشناخته است که میتواند هر قسمت از بدن فرد را درگیر کند، اما بیشتر در اندام تناسلی زنان (آلت تناسلی، فرج) ایجاد میشود و همچنین به عنوان balanitis xerotica obliterans (BXO) شناخته میشود. اسکلروزوس مسری نیست. اما خطر تبدیل شدن به سرطان پوست در آن وجود دارد که بهطور بالقوه با درمان قابل بهبود است. در زنان بزرگسال معمولاً غیرقابل درمان است، اما با رسیدگی پزشکی قابلیت بهبود نسبی دارد و اغلب اگر به درستی درمان نشود، به تدریج شدیدتر میشود. اکثر مردان مبتلا به بیماری در مرحله خفیف یا متوسط محدود به پیشپوست یا گلانس میتوانند با درمان پزشکی یا جراحی درمان شوند.[۴]
علائم و نشانهها
[ویرایش]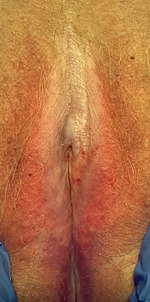

لیکن اسکلروزوس ممکن است بدون علائم رخ دهد. لکههای سفید در ناحیه لیکن اسکلروزوس بدن، خارش، درد، دیسپارونی (در LS تناسلی)، کبودی راحت ایجاد میشود، ترک خوردن، پارگی و لایه لایه شدن و هیپرکراتوز از علائم شایع در مردان و زنان هستند. در زنان، این عارضه بیشتر در ناحیه فرج و اطراف مقعد با برجستگی سفید عاجای (سفید مایل به کرم) که ممکن است صاف و درخشان باشد، رخ میدهد.[نیازمند منبع]
در مردان، این بیماری ممکن است به شکل لکههای سفید رنگ روی پوست ختنه گاه و باریک شدن آن (تنگی پیشانی) ایجاد شود که یک «حلقه سفت شده» را تشکیل میدهد که میتواند عقب کشیده شدن پوست آلت تناسلی (در افراد ختنه نشده) را دشوارتر یا غیرممکن کند (فیموزیس). علاوه بر این ممکن است ضایعات، لکههای سفید یا قرمزی روی نرمینه آلت وجود داشته باشد. برخلاف زنان، درگیری مقعدی کمتر است. تنگی مجرای ادرار نیز ممکن است رخ دهد که ادرار کردن را دشوارتر یا حتی غیرممکن میکند.[نیازمند منبع]
در پوست غیر تناسلی، بیماری ممکن است به صورت لکههای سفید چینی با پلاگهای کوچک قابل مشاهده در داخل روزنههای فولیکولهای مو یا غدد عرق روی سطح ظاهر شود. در مواردی نازک شدن پوست نیز ممکن است رخ دهد.[۵]
اثر روانی
[ویرایش]ناراحتی ناشی از مشکلات و درد لیکن اسکلروزوس طبیعی است، همانطور که نگرانی در مورد عزت نفس و رابطه جنسی طبیعی است. مشاوره تخصصی میتواند کمک کند.[نیازمند منبع]
به گفته انجمن ملی ولوودینیا، که از زنان مبتلا به لیکن اسکلروزوس نیز حمایت میکند، شرایط ولوواژینال میتواند باعث احساس انزوا، ناامیدی، خودکم بینی و موارد دیگر شود. برخی از زنان قادر به ادامه کار یا داشتن روابط جنسی نیستند و ممکن است در سایر فعالیتهای بدنی نیز محدود شوند.[۶][۷] افسردگی، اضطراب و حتی خشم همگی پاسخهای طبیعی به درد مداومی هستند که بیماران LS تجربه میکنند.
پاتوفیزیولوژی
[ویرایش]اگرچه مشخص نیست که چه چیزی باعث LS میشود، چندین نظریه مطرح شده است. لیکن اسکلروزوس مسری نیست. نمیتوان آن را از شخص دیگری گرفت.[۸]
عوامل خطر متعددی از جمله بیماریهای خودایمنی، عفونتها و استعداد ژنتیکی پیشنهاد شده است.[۹][۱۰] شواهدی وجود دارد که LS میتواند با بیماری تیروئید مرتبط باشد.[۱۱]
ژنتیکی
[ویرایش]لیکن اسکلروزوس ممکن است یک ریشه ژنتیکی داشته باشد. همبستگی بالایی از لیکن اسکلروزوس بین دوقلوها[۱۲][۱۳] و بین اعضای خانواده گزارش شده است.[۱۴]
خودایمنی
[ویرایش]خودایمنی فرآیندی است که در آن بدن نمیتواند بافتی از خود را بشناسد و بنابراین به آن سلولها و بافتهای خود حمله میکند. پادتنهای خاصی در LS یافت شده است. علاوه بر این، به نظر میرسد شیوع بیشتری در بیماریهای خودایمنی مانند دیابت نوع ۱، ویتیلیگو، آلوپسی آره آتا و بیماری تیروئید وجود دارد.[۱۵][۱۶]
عفونت
[ویرایش]هم پاتوژنهای باکتریایی و هم ویروسی در اتیولوژی LS نقش دارند. یک بیماری شبیه به LS، آکرودرماتیت مزمن آتروفیکانس توسط اسپیروکت بورلیا بورگدورفری ایجاد میشود. نقش ویروسی HPV[۱۷] و هپاتیت C[۱۸] نیز مشکوک هستند.
ارتباط با بیماری لایم با حضور بورلیا بورگدورفری در بافت بیوپسی LSA مشاهده شده است.[۱۹]
هورمونها
[ویرایش]از آنجایی که LS در زنان عمدتاً در زنان با حالت استروژن پایین (زنان قبل از بلوغ و یائسگی) یافت میشود، تأثیرات هورمونی مفروض شده است. اگرچه تا به امروز، شواهد بسیار کمی برای پشتیبانی از این نظریه یافت شده است.[نیازمند منبع]
تغییرات پوستی موضعی
[ویرایش]برخی از یافتهها نشان میدهند که LS میتواند از طریق زخم[۲۰] یا تشعشع شروع شود،[۲۱][۲۲] اگرچه این یافتهها پراکنده و بسیار غیر معمول بودند.[نیازمند منبع]
تشخیص
[ویرایش]
این بیماری اغلب برای چندین سال تشخیص داده نمیشود، زیرا گاهی به عنوان برفک یا سایر مشکلات در نظر گرفته شده و درستی تشخیص داده نمیشود تا زمانی که بیمار به متخصص ارجاع داده شده و مشکل شناسایی شود.[نیازمند منبع]
برای تأیید تشخیص میتوان بیوپسی از پوست آسیب دیده انجام داد. هنگامی که بیوپسی انجام میشود، هیپرکراتوز، اپیدرم آتروفیک، اسکلروز درم و فعالیت لنفوسیتی در غشاء میانی پوست یافتههای بافتشناسی مرتبط با LS هستند.[۲۴] نمونهبرداریها نیز از نظر علائم دیسپلازی بررسی میشوند.[۲۵]
اشاره شده است که تشخیص بالینی BXO میتواند «تقریباً غیرقابل انکار» باشد، اگرچه سایر بیماریهای پوستی مانند لیکن پلان، اسکلرودرمی موضعی، لکوپلاکیا، ویتیلیگو و بثورات پوستی بیماری لایم میتوانند ظاهری مشابه داشته باشند.[۲۶]
رفتار
[ویرایش]درمان اصلی
[ویرایش]هیچ درمان قطعی برای LS وجود ندارد.[۲۷] تغییر رفتار بخشی از درمان است. بیمار باید خاراندن آن بخش از پوست مبتلا به LS را به حداقل برساند یا ترجیحاً متوقف کند.[۲۸] هر گونه خراشیدگی، استرس یا آسیب به پوست میتواند بیماری را بدتر کند. این تئوری وجود دارد که خراشیده شدن باعث افزایش خطر ابتلا به سرطان میشود.[۲۹] علاوه بر این، بیمار باید لباس راحت بپوشد و از پوشیدن لباسهای تنگ خودداری کند، زیرا در برخی موارد عامل اصلی در تشدید علائم است.[۲۹][۳۰]
استفاده از کورتیکواستروئیدهای موضعی بر روی بخشی از پوست مبتلا به LS اولین درمان برای لیکن اسکلروزوس در زنان و مردان است، شواهد قوی نشان داده که در صورت استفاده مناسب، حتی در دورههای طولانی این درمان، «ایمن و مؤثر» است و به ندرت عوارض جانبی جدی ایجاد میکند.[۳۱][۳۲][۳۳][۳۴][۳۵] آنها اثرات تمام علائم را برای مدتی بهبود میبخشند یا سرکوب میکنند، هرچند پایداری بهبود در بین بیماران بسیار متفاوت است، و گاهی زمانی که نیاز به استفاده مجدد از آنها میباشد.[۳۶] متیل پردنیزولون آسپونات به عنوان یک کورتیکواستروئید ایمن و مؤثر برای موارد خفیف و متوسط استفاده شده است.[۳۷] برای موارد شدید، این نظریه مطرح است که مومتازون فوروات ممکن است ایمن تر و موثرتر از کلوبتازول باشد.[۳۷] مطالعات اخیر نشان دادهاند که داروی سرکوبکننده سیستم ایمنی موضعی کلسینورین مانند تاکرولیموس میتوانند اثری مشابه کورتیکواستروئیدها داشته باشند، اما تأثیر آن بر خطرات سرطان در LS بهطور قطعی شناخته نشده است.[۳۸][۳۹] بر اساس شواهد محدود، یک بررسی کاکرین در سال ۲۰۱۱ به این نتیجه رسید که کلوبتازول پروپیونات، مومتازون فوروات و پیمکرولیموس (مهارکننده کلسینئورین) همگی درمانهای مؤثری برای لیکن اسکلروزوس تناسلی هستند.[۴۰] با این حال، کارآزماییهای تصادفیسازی و کنترلشده برای شناسایی بیشتر قدرت و رژیم بهینه کورتیکواستروئیدهای موضعی و ارزیابی مدت زمان بهبودی و/یا پیشگیری از عودهایی که بیماران با این درمانهای موضعی تجربه میکنند، نیاز است.[۴۰]
جستارهای وابسته
[ویرایش]منابع
[ویرایش]- ↑ James, William D.; Berger, Timothy G. (2006). Andrews' Diseases of the Skin: clinical Dermatology. Saunders Elsevier. pp. 227. ISBN 0-7216-2921-0.
- ↑ "Lichen sclerosus". Autoimmune Registry Inc. Retrieved 14 June 2022.
- ↑ Meffert, Jeffrey J; Davis, Brian M; Grimwood, Ronald E (March 1995). "Lichen sclerosus". Journal of the American Academy of Dermatology. 32 (3): 393–416. doi:10.1016/0190-9622(95)90060-8. PMID 7868709.
- ↑ European Dermatology Forum Guideline on Lichen Sclerosus (2014)
- ↑ Laymon, CW (1951). "Lichen sclerosus et atrophicus and related disorders". AMA Archives of Dermatology and Syphilology. 64 (5): 620–627. doi:10.1001/archderm.1951.01570110090013. PMID 14867888.
- ↑ National Vulvodynia Association. "Vulvodynia Fact Sheet". Vulvodynia Media Corner. National Vulvodynia Association. Retrieved 16 June 2012.
- ↑ Gutierrez-Ontalvilla, Patricia (2019). "The Female Sexual Function Index to assess patients with moderate to severe vulvar lichen sclerosus". European Journal of Dermatology. 29 (4): 430–431. doi:10.1684/ejd.2019.3580. PMID 31625922.
- ↑ National Institute of Health. "Fast Facts About Lichen Sclerosus". Lichen Sclerosus. National Institute of Arthritis and Musculoskeletal and Skin Diseases. Archived from the original on 15 June 2012. Retrieved 16 June 2012.
- ↑ Yesudian, PD; Sugunendran, H; Bates, CM; O'Mahony, C (2005). "Lichen sclerosus". International Journal of STD & AIDS. 16 (7): 465–473. doi:10.1258/0956462054308440. PMID 16004624.
- ↑ Regauer, S (2005). "Immune dysregulation in lichen sclerosus". European Journal of Cell Biology. 84 (2–3): 273–277. doi:10.1016/j.ejcb.2004.12.003. PMID 15819407.
- ↑ Birenbaum, DL; Young, RC (2007). "High prevalence of thyroid disease in patients with lichen sclerosus". The Journal of Reproductive Medicine. 52 (1): 28–30. PMID 17286064.
- ↑ Meyrick Thomas, RH; Kennedy, CT (Mar 1986). "The development of lichen sclerosus et atrophicus in monozygotic twin girls". The British Journal of Dermatology. 114 (3): 377–379. doi:10.1111/j.1365-2133.1986.tb02831.x. PMID 3954957.
- ↑ Cox, NH; Mitchell, JN; Morley, WN (Dec 1986). "Lichen sclerosus et atrophicus in non-identical female twins". The British Journal of Dermatology. 115 (6): 743–746. doi:10.1111/j.1365-2133.1986.tb06659.x. PMID 3801314.
- ↑ Sherman, V; McPherson, T; Baldo, M; Salim, A; Gao, XH; Wojnarowska, F (Sep 2010). "The high rate of familial lichen sclerosus suggests a genetic contribution: an observational cohort study". Journal of the European Academy of Dermatology and Venereology. 24 (9): 1031–1034. doi:10.1111/j.1468-3083.2010.03572.x. PMID 20202060.
- ↑ Meyrick Thomas, RH; Ridley, CM; McGibbon, DH; Black, MM (1988). "Lichen sclerosus et atrophicus and autoimmunity—a study of 350 women". British Journal of Dermatology. 118 (1): 41–46. doi:10.1111/j.1365-2133.1988.tb01748.x. PMID 3342175.
- ↑ Fruchter, R.; Melnick, L.; Pomeranz, M.K. (2017-03-27). "Lichenoid vulvar disease: A review". International Journal of Women's Dermatology. 3 (1): 58–64. doi:10.1016/j.ijwd.2017.02.017. ISSN 2352-6475. PMC 5419035. PMID 28492056.
- ↑ Drut, RM; Gomez, MA; Drut, R; Lojo, MM (1998). "Human papillomavirus is present in some cases of childhood penile lichen sclerosus: an in situ hybridization and SP-PCR study". Pediatric Dermatology. 15 (2): 85–90. doi:10.1046/j.1525-1470.1998.1998015085.x. PMID 9572688.
- ↑ Yashar, S; Han, KF; Haley, JC (2004). "Lichen sclerosus-lichen planus overlap in a patient with hepatitis C virus infection". British Journal of Dermatology. 150 (1): 168–169. doi:10.1111/j.1365-2133.2004.05707.x. PMID 14746647.
- ↑ Eisendle, K; Grabner, TG; Kutzner, H (2008). "Possible Role of Borrelia burgdorferi Sensu Lato Infection in Lichen Sclerosus". Archives of Dermatology. 144 (5): 591–598. doi:10.1001/archderm.144.5.591. PMID 18490585.
- ↑ Pass, CJ (1984). "An unusual variant of lichen sclerosus et atrophicus: delayed appearance in a surgical scar". Cutis. 33 (4): 405. PMID 6723373.
- ↑ Milligan, A; Graham-Brown, RA; Burns, DA (1988). "Lichen sclerosus et atrophicus following sunburn". Clinical and Experimental Dermatology. 13 (1): 36–37. PMID 3208439.
- ↑ Yates, VM; King, CM; Dave, VK (1985). "Lichen sclerosus et atrophicus following radiation therapy". Archives of Dermatology. 121 (8): 1044–1047. doi:10.1001/archderm.121.8.1044. PMID 4026344.
- ↑ Jędrowiak, Anna; Kobusiewicz, Aleksandra; Trznadel-Grodzka, Ewa; Kaszuba, Andrzej (2018). "Dermoscopic findings in extragenital lichen sclerosus". Our Dermatology Online. 9 (2): 197–199. doi:10.7241/ourd.20182.24. ISSN 2081-9390.
- ↑ Lichen Sclerosus et Atrophicus در ئیمدیسین
- ↑ Shelley, W. B.; Shelley, E. D.; Amurao, C. V. (2006). "Treatment of lichen sclerosus with antibiotics". International Journal of Dermatology. 45 (9): 1104–1106. doi:10.1111/j.1365-4632.2006.02978.x. PMID 16961523.
- ↑ Depasquale, I.; Park, A.J.; Bracka, A. (2000). "The treatment of balanitis xerotica obliterans". BJU International. 86 (4): 459–465. doi:10.1046/j.1464-410X.2000.00772.x. ISSN 1464-4096. PMID 10971272.
- ↑ Chi, CC; Kirtschig, G; Baldo, M; Lewis, F; Wang, SH; Wojnarowska, F (Aug 2012). "Systematic review and meta-analysis of randomized controlled trials on topical interventions for genital lichen sclerosus". Journal of the American Academy of Dermatology. 67 (2): 305–12. doi:10.1016/j.jaad.2012.02.044. PMID 22483994.
- ↑ "ACOG Practice Bulletin No. 93: Diagnosis and Management of Vulvar Skin Disorders". Obstetrics & Gynecology. 111 (5): 1243–53. May 2008. doi:10.1097/AOG.0b013e31817578ba. PMID 18448767.
- ↑ ۲۹٫۰ ۲۹٫۱ Scurry (March 1999). "Does lichen sclerosus play a central role in the pathogenesis of human papillomavirus negative vulvar squamous cell carcinoma? The itch-scratch-lichen sclerosus hypothesis". International Journal of Gynecological Cancer. 9 (2): 89–97. doi:10.1046/j.1525-1438.1999.99016.x. PMID 11240748.
- ↑ Todd, P.; Halpern, S.; Kirby, J.; Pembroke, A. (1994). "Lichen sclerosus and the Kobner phenomenon". Clinical and Experimental Dermatology. 19 (3): 262–263. doi:10.1111/j.1365-2230.1994.tb01183.x. ISSN 0307-6938. PMID 8033394.
- ↑ Dalziel, K.L.; Millard, P.R.; Wojnarowska, F. (1991). "The treatment of vulval lichen sclerosus with a very potent topical steroid (clobetasol Propionate 0.05%) cream". British Journal of Dermatology. 124 (5): 461–464. doi:10.1111/j.1365-2133.1991.tb00626.x. ISSN 0007-0963. PMID 2039723.
- ↑ Garzon, Maria C.; Paller, Amy S. (1999). "Ultrapotent Topical Corticosteroid Treatment of Childhood Genital Lichen Sclerosus". Archives of Dermatology. 135 (5): 525–8. doi:10.1001/archderm.135.5.525. ISSN 0003-987X. PMID 10328191.
- ↑ Dahlman-Ghozlan, Kristina; Hedblad, Mari-Anne; von Krogh, Geo (1999). "Penile lichen sclerosus et atrophicus treated with clobetasol dipropionate 0.05% cream: A retrospective clinical and histopathologic study". Journal of the American Academy of Dermatology. 40 (3): 451–457. doi:10.1016/S0190-9622(99)70496-2. ISSN 0190-9622. PMID 10071317.
- ↑ Neill, S.M.; Lewis, F.M.; Tatnall, F.M.; Cox, N.H. (2010). "British Association of Dermatologists' guidelines for the management of lichen sclerosus 2010". British Journal of Dermatology. 163 (4): 672–682. doi:10.1111/j.1365-2133.2010.09997.x. ISSN 0007-0963. PMID 20854400.
- ↑ Neill, S.M.; Tatnall, F.M.; Cox, N.H. (2002). "Guidelines for the management of lichen sclerosus". British Journal of Dermatology. 147 (4): 640–649. doi:10.1046/j.1365-2133.2002.05012.x. ISSN 0007-0963. PMID 12366407.
- ↑ Renaud-Vilmer, Catherine; Cavelier-Balloy, Bénédicte; Porcher, Raphaël; Dubertret, Louis (2004). "Vulvar Lichen Sclerosus". Archives of Dermatology. 140 (6): 709–712. doi:10.1001/archderm.140.6.709. ISSN 0003-987X. PMID 15210462.
- ↑ ۳۷٫۰ ۳۷٫۱ Bradford, J.; Fischer, G. (2010). "Long-term management of vulval lichen sclerosus in adult women". Australian and New Zealand Journal of Obstetrics and Gynaecology. 50 (2): 148–152. doi:10.1111/j.1479-828X.2010.01142.x. ISSN 0004-8666. PMID 20522071.
- ↑ Li, Y; Xiao, Y; Wang, H; Li, H; Luo, X (Aug 2013). "Low-concentration topical tacrolimus for the treatment of anogenital lichen sclerosus in childhood: maintenance treatment to reduce recurrence". Journal of Pediatric and Adolescent Gynecology. 26 (4): 239–42. doi:10.1016/j.jpag.2012.11.010. PMID 24049806.
- ↑ Maassen, MS; van Doorn, HC (2012). "[Topical treatment of vulvar lichen sclerosus with calcineurin inhibitors]". Nederlands Tijdschrift voor Geneeskunde. 156 (36): A3908. PMID 22951124.
- ↑ ۴۰٫۰ ۴۰٫۱ Chi, Ching-Chi; Kirtschig, Gudula; Baldo, Maha; Brackenbury, Fabia; Lewis, Fiona; Wojnarowska, Fenella (2011-12-07). "Topical interventions for genital lichen sclerosus". The Cochrane Database of Systematic Reviews. 2011 (12): CD008240. doi:10.1002/14651858.CD008240.pub2. ISSN 1469-493X. PMC 7025763. PMID 22161424.
برای مطالعه بیشتر
[ویرایش]- مشارکتکنندگان ویکیپدیا. «Lichen sclerosus». در دانشنامهٔ ویکیپدیای انگلیسی، بازبینیشده در ۲۲ ژوئیهٔ ۲۰۲۴.
پیوند به بیرون
[ویرایش]- NIAMS - پرسش و پاسخ درباره لیکن اسکلروزوس
- NIAMS - حقایق سریع درباره لیکن اسکلروزوس
- dermnetnz.org
- داروی بهتر
- نویسنده مرجع Medscape: جفری مفرت، MD; سردبیر: دیرک ام الستون، MD
تصاویر پزشکی