Cœur humain
| Système | |
|---|---|
| Vascularisation | |
| Drainage veineux | |
| Innervation | |
| Comprend |
Ventricule gauche (en), ventricule droit (en), atrium gauche (en), atrium droit (en), valve mitrale, valve tricuspide, valve aortique, valve pulmonaire, myocarde (en), péricarde |
| Nom latin |
cor |
|---|---|
| Grec |
καρδία / kardía |
| TA98 |
A12.1.00.001 |
| TA2 |
3932 |
| FMA |
7088 |
Le cœur humain est un organe musculaire creux qui assure la circulation sanguine en pompant le sang vers les vaisseaux sanguins et les cavités du corps à travers des contractions rythmiques. L'adjectif cardiaque veut dire « qui a un rapport avec le cœur » ; il vient du grec καρδία / kardía, « cœur » [1], et de la racine indo-européenne ḱḗr (« entrailles »).
- Structure et fonctionnement du cœur
-
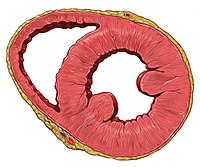
Coupe frontale du ventricule gauche du cœur humain.
-
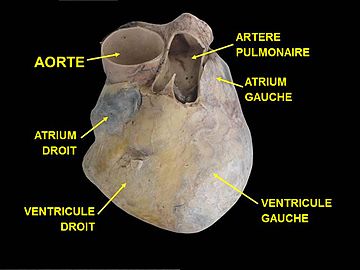
Les principales parties du cœur.
-
Animation d'un cœur battant.
Anatomie humaine
[modifier | modifier le code]Morphologie
[modifier | modifier le code]

Dans le corps humain, le cœur se situe dans la région thoracique (poitrine), où il occupe plus précisément la portion antéro-inférieure du médiastin entre la seconde et le cinquième espace intercostale. Il est situé sur la ligne médiane, un peu décalé à gauche de telle sorte que deux tiers de sa masse sont situés du côté gauche. C'est la position dite de lévocardie, qui est normale sauf en cas de malformation congénitale ayant inversé la position des autres organes entre la gauche et la droite (situs inversus). D'autres malformations de naissance peuvent placer le cœur à droite (dextrocardie) ou au milieu (mésocardie (pt))[2]. Le cœur est contenu dans la cavité péricardique qu'il occupe entièrement, et il est entouré par les poumons (recouverts de la plèvre) de chaque côté, le diaphragme en bas, le sternum en avant, l'œsophage en arrière et les troncs artériels (aorte et artère pulmonaire) en haut.
Le cœur est un organe fibromusculaire de forme grossièrement conique ou pyramidale avec une base et un sommet, l'apex (ou pointe). L'axe base-apex est orienté approximativement en avant et à gauche selon un angle de 45°, et légèrement vers le bas. On décrit au cœur les faces postérieure (ou basale), inférieure (ou diaphragmatique), antérieure (ou sternocostale), et latérales (ou pulmonaires) gauche et droite.
Le cœur d'un adulte mesure environ 12 cm de la base à l'apex. Son diamètre transversal maximal est de 9 cm et son diamètre antéropostérieur est de 6 cm. À titre de comparaison, sa taille est d'environ 1,5 fois la taille du poing de la personne[réf. nécessaire]. Un peu moins gros chez la femme que chez l'homme, il mesure en moyenne chez celui-ci 105 mm de largeur, 98 mm de hauteur, 205 mm de circonférence. Le cœur d'un adulte pèse environ 300 g chez un individu masculin et 250 g chez un individu féminin, soit en principe, respectivement 0,45 et 0,40 % de la masse corporelle totale.

Le cœur est un muscle creux contenant deux parties séparées bien qu'accolées l'une à l'autre : le « cœur gauche » et le « cœur droit ». Ces deux « cœurs » sont situés côte-à-côte dans l'axe base-apex, séparés par une paroi globalement verticale et orientée dans l'axe du cœur. Chacune de ces deux parties est subdivisée en deux chambres ou cavités, l'atrium (ou oreillette) vers la base et le ventricule vers l'apex. Ces deux cavités sont séparées par une valve ; on distingue ainsi la valve mitrale, entre l'atrium et le ventricule gauches, et la valve tricuspide, entre l'atrium et le ventricule droits. L'organisation est symétrique entre le cœur gauche et le cœur droit, bien que le cœur gauche soit plus volumineux.
La paroi séparant les cavités gauche et droite est appelée septum. On distingue le septum interventriculaire entre les ventricules gauche et droit, le septum interatrial entre les atriums gauche et droite, et le septum atrioventriculaire entre les atriums et les ventricules. La terminologie ne doit pas être source de confusion vis-à-vis des positions relatives ; en effet, du fait de l'axe globalement oblique vers la gauche, le cœur gauche est grossièrement situé en arrière et à gauche du cœur droit, exception faite de l'apex, principalement constitué de l'extrémité du cœur gauche.
Système valvulaire
[modifier | modifier le code]Le système valvulaire est composé des quatre valves cardiaques séparant les différentes cavités et empêchant le sang de refluer dans le mauvais sens. Il existe la valve tricuspide, la valve aortique , la valve pulmonaire et la valve mitrale.
Vascularisation
[modifier | modifier le code]Le cœur est vascularisé par les artères coronaires. Les artères coronaires cheminent dans le tissu adipeux sous-épicardique et leur circulation est dite diastolique. Ce sont des artères terminales, ce qui signifie qu'une obstruction aura une répercussion immédiate sur le fonctionnement de l'organe, du fait d'une absence d'anastomoses. Il existe une artère coronaire gauche et une artère coronaire droite. Elles naissent précocement de l'aorte ascendante, au-dessus de la valve aortique, au niveau des sinus de Valsalva.
L'artère coronaire droite longe le sillon coronaire droit jusqu'à atteindre le sillon interventriculaire postérieur. Elles donnent plusieurs branches collatérales dont l’artère marginale du bord droit, et se termine en bifurcation donnant l'artère interventriculaire postérieure et rétroventriculaire.
L'artère coronaire gauche se divise en deux branches : circonflexe (qui se dirige postérieurement), et interventriculaire antérieure (le long du sillon interventriculaire antérieur jusqu'à l'apex).
Le retour veineux s'effectue principalement par le sinus coronaire constitué des veines coronaire, veine interventriculaire inférieure et oblique, qui rejoint directement l'atrium droit via la valvule de Thebesius.
Anatomie comparée
[modifier | modifier le code]Structure
[modifier | modifier le code]La structure du cœur des autres mammifères et des oiseaux est semblable à celle de l'homme avec ses quatre chambres.
Les amphibiens ont un cœur à trois chambres, comme la grenouille par exemple. Les poissons ont un système circulatoire simple plutôt que double, ainsi qu'un cœur à deux chambres. Les cœurs des arthropodes et des mollusques n'ont qu'une seule chambre.
Fréquence cardiaque
[modifier | modifier le code]Les animaux plus petits ont en règle générale une fréquence cardiaque plus rapide. Les jeunes animaux ont une fréquence cardiaque plus rapide que les adultes de la même espèce.
Quelques fréquences cardiaques moyennes en fonction des espèces :
| Baleine grise | 9 fois par minute |
|---|---|
| Phoque commun | 10 fois par minute (plongeant) 140 fois par minute (sur terre) |
| Éléphant | 25 fois par minute |
| Être humain | 70 fois par minute (au repos) |
| Moineau | 500 fois par minute |
| Musaraigne | 600 fois par minute |
| Oiseaux-mouches | jusqu'à 1 200 fois par minute en vol pour certaines espèces (comme le colibri) |
Il existe aussi un lien entre la longévité moyenne dans une espèce et la fréquence cardiaque dans cette espèce. Les espèces à cœur lent ont habituellement une plus grande longévité[3].
Histologie
[modifier | modifier le code]Comme tous les organes, le cœur est composé de plusieurs types de tissus agencés entre eux ; on y trouve du tissu de revêtement, du tissu de soutien, du tissu contractile et du tissu de conduction.
Tissu de revêtement
[modifier | modifier le code]Le tissu de revêtement forme les surfaces externe et interne des parois du cœur et joue le rôle d'une membrane. La surface externe est constituée par l'épicarde, en contact avec le liquide péricardique. La surface interne est constituée par l'endocarde, en contact avec le sang. L'épicarde est constituée d'une couche de mésothélium en contact avec le liquide péricardique, fait d'un épithélium de type simple (fait d'une couche de cellules) et pavimenteux (fait de cellules de forme aplatie), qui recouvre une couche de tissu conjonctif contenant du tissu adipeux et les principaux vaisseaux. L'endocarde est constitué d'une couche d'endothélium en contact avec le sang, fait d'un épithélium simple pavimenteux, qui recouvre une couche de tissu conjonctif sous-jacent d'épaisseur variable, moindre au niveau des valves et des cordages.
Tissu de soutien
[modifier | modifier le code]Le tissu de soutien est constitué par le tissu conjonctif qui forme le squelette fibreux du cœur, et des vaisseaux qu'il contient. Il prédomine au niveau des anneaux valvulaires mitral et tricuspide, mais il est retrouvé aussi sous les épithéliums sous la forme d'un tissu conjonctif lâche et au sein du myocarde sous la forme de réseau diffus de fibres. Du tissu adipeux est situé dans le tissu conjonctif de l'épicarde.
Il n'existe pas de continuité musculaire entre l'étage atrial et l'étage ventriculaire: seul le tissu nodal permet le passage de signaux entre ces deux étages[4].
Tissu contractile
[modifier | modifier le code]Le tissu contractile constitue la masse principale du cœur et permet sa contraction. Il s'agit du myocarde, un type de tissu musculaire strié spécifique au cœur. Ce tissu est constitué de cardiomyocytes, cellules spécifiques mesurant 120 μm de long et 20 à 30 μm de diamètre chez l'adulte. Ces cellules contiennent un[5] ou deux noyaux en leur centre, de nombreuses mitochondries et surtout des myofibrilles agencées de manière linéaire et qui constituent la majeure partie de ces cellules. Les extrémités des cardiomyocytes sont divisées en plusieurs branches anastomosées avec plusieurs autres cellules, ce qui forme un réseau complexe de cardiomyocytes en continuité. Ces cellules sont entourées de tissu conjonctif, l'endomysium, et sont regroupées en travées également entourées de tissu conjonctif, l'épimysium. Le myocarde est situé principalement dans les parois du ventricule gauche, mais il est présent dans toutes les autres parois. Il n'est pas retrouvé au niveau des valves. Les cardiomyocytes atriaux sont de plus petite taille et contiennent en outre des granules. Ce tissu contractile myocardique a des propriétés viscoélastiques : mécaniquement, si on l'étire, il reviendra a sa taille/forme d'origine.
Tissu conducteur
[modifier | modifier le code]Le tissu conducteur constitue l'élément de contrôle du fonctionnement du cœur, constitué de tissu cardionecteur et de tissu nerveux. Le tissu cardionecteur est un tissu de conduction spécifique au cœur qui organise son fonctionnement, c'est-à-dire la séquence de contractions coordonnées des différentes parties du cœur. Il est regroupé notamment en deux amas ou nœuds, situés dans la paroi de l'atrium droit. Il existe également un réseau de tissu cardionecteur reliant ces structures à l'ensemble du myocarde. Le tissu nerveux module le fonctionnement du tissu cardionecteur, et peut également agir directement sur le myocarde. Les terminaisons nerveuses sont situées dans le tissu conjonctif à proximité des diverses cellules, mais il n'y a pas de jonctions spécifiques.
Embryologie
[modifier | modifier le code]
Le cœur est le premier organe fonctionnel à se développer et commence à battre et à pomper le sang environ trois semaines après le début de l'embryogenèse. Ce démarrage précoce est crucial pour le développement embryonnaire et prénatal ultérieur.
Le cœur dérive du mésenchyme splanchnopleurique de la plaque neurale qui forme la région cardiogénique. Deux tubes endocardiques se forment ici et fusionnent pour former un tube cardiaque primitif connu sous le nom de cœur tubulaire[6]. Entre la troisième et la quatrième semaine, le tube cardiaque s'allonge et commence à se plier pour former une forme en S dans le péricarde. Cela place les chambres et les principaux vaisseaux dans le bon alignement pour le cœur développé. Le développement ultérieur comprendra la formation des septa et des valvules ainsi que le remodelage des cavités cardiaques. À la fin de la cinquième semaine, les septa sont terminés et à la neuvième semaine, les valvules cardiaques sont terminées[7].
Avant la cinquième semaine, il y a une ouverture dans le cœur fœtal appelée foramen ovale. Le foramen ovale permettait au sang du cœur fœtal de passer directement de l'oreillette droite à l'oreillette gauche, permettant ainsi à une partie du sang de contourner les poumons. Quelques secondes après la naissance, un lambeau de tissu appelé septum primum, qui servait auparavant de valvule, ferme le foramen ovale et établit le schéma typique de circulation cardiaque. Une dépression à la surface de l'oreillette droite subsiste à l'endroit où se trouvait le foramen ovale, appelée fosse ovale[7].
Le cœur embryonnaire commence à battre environ 22 jours après la conception (5 semaines après les dernières règles menstruelles normales, LMP). Il commence à battre à une fréquence proche de celle de la mère, soit environ 75 à 80 battements par minute (bpm). La fréquence cardiaque embryonnaire s'accélère alors et atteint un pic de 165 à 185 bpm au début de la 7e semaine[8]. Après 9 semaines (début du stade fœtal), elle commence à décélérer, ralentissant jusqu'à environ 145 (± 25) bpm à la naissance. Il n'y a aucune différence entre les fréquences cardiaques des femmes et des hommes avant la naissance[7].
Physiologie
[modifier | modifier le code]Circulation du sang
[modifier | modifier le code]Le septum évite le passage direct du sang. Les valves assurent le passage unidirectionnel coordonné du sang depuis les atria vers les ventricules. Le cœur droit est dit veineux (ou segment capacitif), et le cœur gauche est dit artériel (ou segment résistif). Les parois des ventricules sont plus épaisses, et leur contraction est plus importante pour la distribution du sang contre la résistance artérielle.
Du sang appauvri en oxygène par son passage dans le corps entre dans l'atrium droit par trois veines, la veine cave supérieure (vena cava superior), la veine cave inférieure (vena cava inferior) et le sinus coronaire. Le sang passe ensuite vers le ventricule droit. Celui-ci le pompe vers les poumons par l'artère pulmonaire.
Après avoir perdu son dioxyde de carbone dans les poumons et s'y être pourvu de dioxygène, le sang passe par les veines pulmonaires vers l'oreillette gauche. De là le sang oxygéné entre dans le ventricule gauche. Celui-ci est la chambre pompante principale, ayant pour but d'envoyer le sang par l'aorte vers toutes les parties du corps.
Le ventricule gauche est bien plus massif que le droit parce qu'il doit exercer une force considérable pour forcer le sang à traverser tout le corps contre la pression corporelle, tandis que le ventricule droit ne dessert que les poumons.
Contraction
[modifier | modifier le code]
Le cœur est un muscle qui a donc la faculté de se contracter. La contraction musculaire du myocarde est comparable à la contraction du muscle squelettique à quelques différences près. Par exemple, à la différence du muscle squelettique qui a besoin que chacune des cellules soit stimulée indépendamment, la stimulation d'une cellule cardiaque va mener à une réaction en chaîne qui va mener à la contraction de l'ensemble de celles-ci.
Rôle du tissu cardionecteur
[modifier | modifier le code]La séquence rythmique des contractions est coordonnée par une dépolarisation (inversion de la polarité électrique de la membrane par passage actif d'ions à travers celle-ci) du nœud sinusal ou nœud de Keith et Flack (nodus sinuatrialis) situé dans la paroi supérieure de l'atrium droit. Le courant électrique induit, de l'ordre du millivolt, est transmis dans l'ensemble des atriums et passe dans les ventricules par l'intermédiaire du nœud atrioventriculaire (nœud d'Aschoff Tawara). Il se propage dans le septum par l’intermédiaire du faisceau de His, qui possède des branches nommées les fibres de Purkinje et servant de filtre en cas d'activité trop rapide des atriums. Les fibres de Purkinje sont des fibres musculaires spécialisées permettant une bonne conduction électrique, ce qui assure la contraction simultanée des parois ventriculaires. Ce système électrique explique la régularité du rythme cardiaque et assure la coordination des contractions auriculo-ventriculaires. C'est cette activité électrique qui est analysée par des électrodes posées à la surface de la peau et qui constitue l'électrocardiogramme ou ECG.
Cycle cardiaque
[modifier | modifier le code]La fréquence cardiaque au repos chez l'Homme est de 60 à 80 battements par minute, pour un débit de 4,5 à 5 litres de sang par minute. Au total, le cœur peut battre plus de 2 milliards de fois en une vie. Chacun de ses battements entraîne une séquence d'événements collectivement appelés la révolution cardiaque. Celle-ci consiste en trois étapes majeures : la systole auriculaire, la systole ventriculaire et la diastole :
- Au cours de la systole auriculaire, les oreillettes se contractent et éjectent du sang vers les ventricules (remplissage actif). Une fois le sang expulsé des oreillettes, les valves auriculo-ventriculaires entre les oreillettes et les ventricules se ferment. Le sang continue tout de même à affluer dans les oreillettes. Ceci évite un reflux du sang vers les oreillettes. La fermeture de ces valves produit le son familier du battement du cœur.
- La systole ventriculaire implique la contraction des ventricules, expulsant le sang vers le système circulatoire. En fait, dans un premier temps, très bref, les valvules sigmoïdes sont fermées. Dès que la pression à l’intérieur des ventricules dépasse la pression artérielle, les valvules sigmoïdes s'ouvrent. Une fois le sang expulsé, les deux valves sigmoïdes - la valve pulmonaire à droite et la valve aortique à gauche - se ferment. Ainsi le sang ne reflue pas vers les ventricules. La fermeture des valvules sigmoïdes produit un deuxième bruit cardiaque plus aigu que le premier. La pression sanguine augmente.
- Enfin, la diastole est la relaxation de toutes les parties du cœur, permettant le remplissage (passif) des ventricules (plus de 80 % du remplissage dans les conditions usuelles), par les oreillettes droite et gauche et depuis les veines cave et pulmonaire. Les oreillettes se remplissent doucement et le sang s'écoule dans les ventricules.
Le cœur au repos passe un tiers du temps en systole et deux tiers en diastole.
L'expulsion rythmique du sang provoque ainsi le pouls.
Les multiples sensations générées par le cycle cardiaque sont filtrées par le cortex insulaire pour que nous n'en soyons pas conscients afin de ne pas perturber notre perception du monde extérieur[9].
Régulation du rythme
[modifier | modifier le code]Si les contractions rythmiques se produisent spontanément, leur fréquence peut être affectée par des influences nerveuses ou hormonales telles l'exercice ou la perception de danger.
Rôle du système nerveux
[modifier | modifier le code]La puissance et la fréquence des contractions sont modulées par des centres du système nerveux autonome situés dans le bulbe rachidien, par le biais de nerfs cardiomodérateur et cardiostimulateur. Ces centres nerveux sont sensibles aux conditions sanguines : pH, concentration en dioxygène.
Rôle des hormones
[modifier | modifier le code]Les hormones telles que l'adrénaline et la noradrénaline (hormones du système adrénergique ou sympathique) ou les hormones thyroïdiennes (T3) favorisent la contractilité. Le système sympathique en plus de son action directe sur le cœur va provoquer une dilatation des artères coronaires qui vascularisent le cœur permettant alors une augmentation du débit sanguin dans le muscle cardiaque. Le système sympathique va également augmenter la fréquence cardiaque, contribuant également à la majoration du débit.
Ces hormones agissent par l'intermédiaire de récepteurs qui sont de deux types pour le système sympathique : les récepteurs alpha et les récepteurs bêta. La stimulation des récepteurs alpha peut entraîner l'apparition des troubles du rythme (extrasystoles). La stimulation des récepteurs bêta comporte l'accélération du rythme cardiaque, l'augmentation de l'excitabilité et de la contractilité myocardique.
Il existe actuellement des substances chimiques capables de stimuler ou d'inhiber séparément ces 2 types de récepteurs et qui peuvent être utilisées comme médicaments. Les plus utilisées sont bêta-stimulantes comme l'isoprénaline ou bêta-bloquantes, comme le propanolol, l'acébutolol... D'autres substances agissent sur les deux types de récepteurs en les stimulant, comme l'adrénaline.
Premiers battements
[modifier | modifier le code]Les premiers battements de cœur apparaissent dans l'embryon avant même la contraction des cellules cardiaques, sous la forme de pics de libération d'ions calcium à travers leur membrane. Chez la souris, ils apparaissent avant la formation du tube cardiaque primitif. Chez le Poisson-zèbre, les vagues de libération de calcium apparaissent environ vingt heures après la fécondation, quand les cellules embryonnaires (cardiomyocites) convergent pour former un anneau, la structure primitive du cœur, puis s'organisent et se propagent parmi les cardiomyocites, les vagues s'étendent à l'anneau tout entier, s'accélèrent et se régularisent. La libération de calcium est précédée par une dépolarisation électrique dont l'origine est encore inconnue. La même séquence a été suggérée chez la souris et le poulet, elle est probablement commune à tous les vertébrés[10],[11].
Fonction endocrine
[modifier | modifier le code]Les cellules cardiaques produisent de multiples hormones[12] : facteur natriurétique auriculaire ou ANP, facteur natriurétique cérébral ou BNP, le GDF15, la myostatine, etc.
Exploration
[modifier | modifier le code]Explorations électrophysiologiques
[modifier | modifier le code]- L'électrocardiogramme à 12 dérivations est l'examen de base permettant d'explorer le rythme cardiaque.
- Le holter ECG est un enregistrement de l'activité électrique du cœur, généralement sur une période de 24 heures, destiné à détecter des troubles du rythme paroxystiques.
- L'exploration électrophysiologique endocavitaire est un examen invasif recherchant des voies de conduction aberrantes.
Imagerie
[modifier | modifier le code]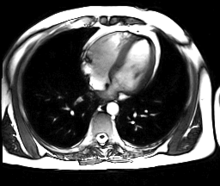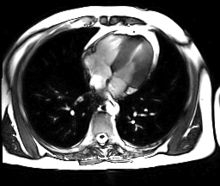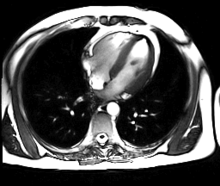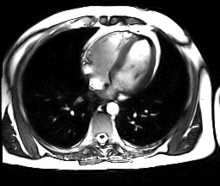
- L'échographie cardiaque, réalisée en trans-thoracique ou en trans-œsophagien, permet l'exploration morphologique du cœur, avec analyse de la fonction contractile et des valves cardiaques.
- La coronarographie est un examen invasif explorant le réseau coronaire à la recherche de sténoses.
- Le coroscanner est un examen tomodensitométrique avec injection de produit de contraste permettant l'exploration non invasive du réseau coronaire, principalement en cas de contre-indications à la coronarographie.
- L'IRM cardiaque est l'examen radiologique de référence pour l'exploration du muscle cardiaque lui-même, principalement pour les tumeurs cardiaques.
Biologie
[modifier | modifier le code]- La troponine est une enzyme cardiaque dont l'élévation reflète une souffrance du muscle cardiaque.
- Le NT pro-BNP est une hormone sécrétée par l'oreillette gauche, dont l'élévation est reliée à une insuffisance cardiaque gauche.
Pathologies
[modifier | modifier le code]Pathologies par syndrome
[modifier | modifier le code]Insuffisance cardiaque
[modifier | modifier le code]- L'insuffisance cardiaque est une pathologie chronique.
- l'œdème aigu pulmonaire et le choc cardiogénique sont les deux manifestations liées à un dysfonctionnement aigu du cœur.
Arrêt cardiorespiratoire
[modifier | modifier le code]L'arrêt cardiaque est une urgence médicale absolue. Il se manifeste par un état dit de « mort apparente » :
- inconscience : c'est-à-dire l'absence de réaction à la douleur ou à un ordre verbal simple,
- l'arrêt de la respiration, que l'on peut constater en observant l'absence de mouvement de la poitrine et l'absence de tout bruit respiratoire,
- et abolition des pouls, en particulier, carotidien (ce point ne constitue pas un élément fiable : avec le stress, la personne cherchant à prendre le pouls sent parfois son propre pouls au bout des doigts).
Dans 90 % des morts subites de l'adulte, le cœur est en fibrillation ventriculaire. Lorsque l'on est face d'un tel cas, il faut immédiatement appeler les secours puis commencer immédiatement la réanimation cardiopulmonaire, associée si possible avec un défibrillateur, en attendant les secours, afin d'améliorer les chances de survie qui reposent sur une prise en charge médicale très rapide pouvant permettre une défibrillation précoce.
Pathologies par structure atteinte
[modifier | modifier le code]Pathologie coronarienne
[modifier | modifier le code]- La maladie coronarienne est une maladie des artères coronaires qui prive le muscle cardiaque d'oxygène. Réversible, elle peut causer une douleur thoracique sévère appelée angine de poitrine (angina pectoris). L'occlusion aiguë d'une artère provoque la nécrose des cellules du muscle cardiaque (infarctus du myocarde). Le traitement peut en être médical, par angioplastie per-cutanée réalisée lors d'une coronarographie, ou chirurgical, par pontage aorto-coronarien.
Pathologie valvulaire
[modifier | modifier le code]- Les valvulopathies cardiaques : atteinte des valves se manifestant parfois par un « souffle au cœur ».
Troubles du rythme
[modifier | modifier le code]- L'arythmie du cœur est une irrégularité du battement du cœur. Un trouble de conduction entraîne une bradycardie (ou cœur trop lent).
- Des symptômes cardiaques tels que précordialgies (douleurs dans la région du cœur) ou palpitations peuvent aussi apparaître sur un cœur sain, on parle d'éréthisme cardiaque. Il s'agit d'une hyperexcitabilité du cœur due à une hyperactivité du système nerveux sympathique. Cette situation peut être organique et non pathologique, mais peut également révéler un état de stress, une hyperthyroïdie ou une prise de toxique[13].
Pathologie par cause
[modifier | modifier le code]Pathologie infectieuse
[modifier | modifier le code]- L'endocardite infectieuse est une infection bactérienne touchant l'endocarde et le système valvulaire.
- Les myocardites sont des atteintes virales du myocarde, altérant sa fonction contractile.
Malformations congénitales
[modifier | modifier le code]Les malformations simples les plus fréquemment observées sont les communications interauriculaire et les communications interventriculaires.
Traitements disponibles
[modifier | modifier le code]Pharmacopée
[modifier | modifier le code]Les bêta-bloquants sont des drogues qui ralentissent le battement du cœur et réduisent les besoins du cœur en oxygène. Les inhibiteurs de l'enzyme de conversion constituent également un traitement habituel de l'insuffisance cardiaque. Les diurétiques sont un traitement symptomatique de la surcharge vasculaire. La nitroglycérine et d'autres composés qui émettent l'oxyde nitrique sont utilisés dans le traitement des maladies cardiaques parce qu'ils provoquent la dilatation des vaisseaux coronaires.
Traitement interventionnel
[modifier | modifier le code]L'angioplastie coronaire associée à la pose d'une endoprothèse permet la revascularisation du myocarde en cas de cardiopathie ischémique.
Chirurgie
[modifier | modifier le code]Plusieurs interventions peuvent être proposées à visée cardiaque, comme un pontage coronarien ou un remplacement valvulaire (avec une bioprothèse par exemple). L'abord chirurgical permettant la meilleure exposition du cœur est la sternotomie médiane. Des abords mini-invasifs par thoracotomie sont également développés.
Histoire
[modifier | modifier le code]
Antiquité égyptienne
[modifier | modifier le code]En Égypte antique, le jugement de l'âme avait pour but d'évaluer la moralité d'un individu durant sa vie, en comparant le poids de son cœur avec une plume d’autruche (symbolisant Maât).
Antiquité gréco-romaine
[modifier | modifier le code]Les traités d'anatomie de l'époque considéraient le cœur comme le siège des émotions, des passions, de la volonté, du courage, de la pensée, de l'intelligence et de la mémoire (l'expression "apprendre par cœur", en revanche, provient d'une déformation du mot chœur, désignant un groupe d´élèves, supposés connaître leurs leçons parfaitement[14]).
Aristote (IVe siècle av. J.-C.) lui a attribué ce rôle, tandis que Galien (IIe siècle) situait plutôt ces fonctions dans le cerveau.
Moyen Âge occidental
[modifier | modifier le code]Le Moyen Âge a longtemps hésité entre ces deux conceptions. Turisanus a nié au cœur le statut de faculté issue d’une puissance de l’âme[15].
Ce n'est qu'à partir du XVIIIe siècle que le cœur commence à être détrôné définitivement de sa fonction de siège des sensations, avec les travaux de François Joseph Gall, puis de François Broussais sur le cerveau.
Découverte de la circulation sanguine
[modifier | modifier le code]Le médecin arabe Ibn Al-Nafis Damishqui (1210—1288) a été le premier scientifique à émettre l'hypothèse de la circulation sanguine. Trois siècles plus tard, en Angleterre, William Harvey redécouvrira la circulation sanguine.
Transplantation
[modifier | modifier le code]La première transplantation cardiaque fut effectuée à l'hôpital Groote Schuur au Cap (Afrique du Sud) le . Louis Washkansky, 53 ans, reçut un cœur d'une jeune femme morte dans un accident routier. Il mourut 18 jours plus tard de pneumonie. L'équipe chirurgicale fut dirigée par Christiaan Barnard. En France, Emmanuel Vitria vécut de 1968 à 1987 avec un cœur greffé.
Symbolisme
[modifier | modifier le code]
- Dans l'antiquité (cf. Histoire, ci-dessus), le cœur a symbolisé les qualités morales (Antiquité égyptienne) ou les émotions, les passions, la volonté, le courage, la pensée, l'intelligence et/ou la mémoire (Antiquité gréco-romaine).
- Le cœur est le symbole de l'amour (♥) : on donne de façon métaphorique son cœur à la personne que l'on aime pour lui signifier qu'on lui confie sa vie. Ceci provient probablement de l'accélération cardiaque provoquée par l'émoi (le stress) lorsque l'on pense à l'être aimé (du fait de l'élévation de la pression artérielle, on sent battre le cœur dans sa poitrine, le cœur « bat la chamade »).
- Dans la religion catholique, le Sacré-Cœur est une dévotion au Cœur de Jésus-Christ, en tant que symbole de l'amour divin.
- Plus largement, le mot cœur désigne ce qui se trouve au centre (« le cœur du problème », « au cœur de la nuit »… Il est ainsi important de comprendre que quand certains auteurs orientaux parlent du cœur de l'homme, ces auteurs parlent du centre de l'homme centre de gravité, ou hara, situé 2 travers de doigts sous le nombril et non pas du cœur-organe). Le cœur est symboliquement attaché à tout ce qu'il y a de plus important, de plus essentiel ; nous avons autant besoin de nos poumons que de notre cœur pour vivre, mais il semblerait que ce dernier soit cependant infiniment plus important dans notre inconscient puisqu'il a acquis une place primordiale dans notre langue en représentant l'amour, la générosité, la franchise, le courage…
- Graphiquement, le cœur est symbolisé par une courbe fermée possédant un point de rebroussement dirigé vers l'intérieur, et symétrique par rapport à un axe passant par ce point. Plusieurs types de courbes peuvent en faire office :
- la courbe en forme de cœur la plus connue est la cardioïde, d'équation cartésienne ;
- bien d'autres courbes peuvent convenir, et notamment la courbe d'équation[16].
Notes et références
[modifier | modifier le code]- « Définition de cœur », sur www.cnrtl.fr (consulté le )
- Philippe Acar, Échocardiographie pédiatrique et fœtale, Elsevier Masson, , p. 17.
- Résultats d'une étude chez l'homme (et discussion contradictoire)
- Cours d'Histologie du Pr. Barbet, Faculté de Médecine, Paris Descartes
- Cardiomyocytes, sur cardio-research.com, consulté le 9 juillet 2017
- « Main Frame Heart Development> », sur www.meddean.luc.edu (consulté le )
- William Larsen, Gary C. Schoenwolf, Philip R. Brauer et Philippa Francis-West, Embryologie humaine de Larsen, DE BOECK SUP, (ISBN 978-2-8073-0650-9, lire en ligne)
- (en) Terry J. DuBose, James A. Cunyus et Laurence F. Johnson, « Embryonic Heart Rate and Age », Journal of Diagnostic Medical Sonography, vol. 6, no 3, , p. 151–157 (ISSN 8756-4793 et 1552-5430, DOI 10.1177/875647939000600306, lire en ligne, consulté le )
- Lise Loumé, « Pourquoi nous ne sommes pas conscients de nos battements de cœur », Sciences et Avenir, (consulté le )
- Noëlle Guillon, « Comment le cœur se met à battre », Pour la science, no 554, , p. 6-7.
- (en) Bill Z. Jia, Yitong Qi, J. David Wong-Campos, Sean G. Megason et Adam E. Cohen, « A bioelectrical phase transition patterns the first vertebrate heartbeats », Nature, vol. 622, , p. 149-155 (ISSN 0028-0836, DOI 10.1038/s41586-023-06561-z).
- Volpe M, Gallo G, Rubattu S, Endocrine functions of the heart: from bench to bedside, Europ Heart J, 2023;44:643–655
- Sémiologie clinique - p62. Par Jean Bariéty,Jean Bariéty, Gilles Grateau, Loïc Capron,Loïc Capron, Gilles Grateau. Elsevier Masson, 2009 - 503 pages.
- Curtius, Ernst Robert. (trad. de l'allemand), La littérature européenne, Paris, Presses universitaires de France, , 960 p. (ISBN 2-266-04416-8 et 9782266044165, OCLC 715115771, lire en ligne)
- Voir les actes du colloque international (15-18 novembre 2000) Le cœur de l'Antiquité au XVIIIe siècle. Physiologie, mystique, images
- Représentation graphique d'un cœur, sur wolframalpha.com
Voir aussi
[modifier | modifier le code]Liens externes
[modifier | modifier le code]
- Ressources relatives à la santé :
- Notices dans des dictionnaires ou encyclopédies généralistes :