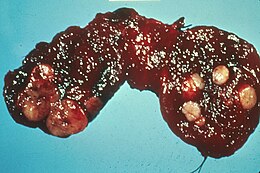
Nodulo tiroideo
| Nodulo tiroideo | |
|---|---|
 | |
| Specialità | endocrinologia |
| Eziologia | thyroid adenoma |
| Classificazione e risorse esterne (EN) | |
| ICD-9-CM | 241.0 |
| ICD-10 | E04.1, E05.2 e E05.1 |
| MeSH | D016606 |
| MedlinePlus | 007265 |
| eMedicine | 127491 |
Il nodulo della tiroide è una formazione nodulare (di natura liquida, solida o mista) che si sviluppa nello spessore della ghiandola tiroide. Il nodulo può avere origine neoplastica (benigna o maligna) o non-neoplastica. Esso rappresenta una lesione comune: è stata stimata una prevalenza nella diagnosi del 50-60% nella popolazione sana.[1] La maggior parte dei noduli non provoca sintomi clinicamente significativi, anche se possono essere associati a una patologia.[1]
Un nodulo può essere descritto in base a diverse caratteristiche morfologiche:
- dimensioni e luogo di insorgenza: i noduli particolarmente grandi (dimensioni ≥ 1 cm) e particolarmente superficiali (es. quelli che compaiono a livello dei lobi) possono essere palpati mediante esame obiettivo;
- struttura e consistenza: il nodulo non possiede un'architettura ghiandolare e generalmente non possiede una capsula che lo separa dal parenchima tiroideo normale. La consistenza del nodulo è generalmente maggiore rispetto a quella del parenchima tiroideo circostante. Qualora presentassero una capsula fibrosa (come accade in alcune varianti di tumore della tiroide) la consistenza dei noduli potrebbe aumentare. Anche il contenuto del nodulo (es. cisti con tessuti liquidi o semisolidi) condiziona la sua consistenza;
- mobilità: il nodulo può essere mobile rispetto ai visceri circostanti.
La storia naturale dei noduli non è omogenea. Di fronte a noduli che crescono di numero e dimensioni, ci sono anche noduli che riducono nel tempo le loro dimensioni fino a non risultare più rilevabili.[2][3] La crescita in numero e volume dei noduli può portare a un gozzo multinodulare o altre forme iperplastiche ben visibili alla base del collo che si presenta tumefatta e globosa.[4]
Epidemiologia
[modifica | modifica wikitesto]I noduli dell'tiroide sono molto comuni nella popolazione generale. La prevalenza dei noduli tiroidei risulta in aumento come conseguenza di un utilizzo sempre più diffuso delle valutazioni ecografiche. I dati epidemiologici possono essere così riassunti:
| Dato
epidemiologico |
All'esame obiettivo
(palpazione) |
All'esame
ecografico (ultrasuoni) |
|---|---|---|
| Prevalenza
(casi in totale sulla popolazione generale) |
3-7% di cui
|
tra il 20 e 76%
(dati simili a quelli riscontrati in autopsia) |
| Incidenza
(casi all'anno sulla popolazione americana) |
0,1% (350.000 nuove diagnosi di noduli tiroidei all'anno)
(nella popolazione americana, 2016) | |
I noduli della tiroide sono più comuni nelle donne che negli uomini con un rapporto di circa 4 a 1 e aumentano con l'età e con diminuzione dell'assunzione di iodio.[9] Sono anche più comuni nei soggetti con una storia di esposizione a radiazioni ionizzanti nell'area della testa e del collo, con un'incidenza di circa il 2% all'anno rispetto allo 0,1% all'anno nei soggetti senza una storia di esposizione significativa alle radiazioni[10]. Il rischio complessivo di malignità in un nodulo tiroideo è stato stimato del 5%.[9][11][12] Mentre i noduli tiroidei sono relativamente comuni nella popolazione generale, al contrario, il cancro della tiroide è relativamente raro e presenta una mortalità bassa, essendo causa dello 0,3% delle morti per tumore[13], in Italia dello 0,2% negli uomini e 0,5% nelle donne.[12][14]
Classificazione
[modifica | modifica wikitesto]
I noduli tiroidei possono essere classificati con diverse aggettivazioni per caratterizzarne numero, conformazione/architettura, funzionalità ed eziopatogenesi.[15][16][17]
- Nodulo solitario, unico, dominante o multiplo: il nodulo solitario ha una relativa, non condivisa, attinenza clinica per il rischio cancro che tradizionalmente è stato considerato più alto (5-10%), mentre recenti ricerche hanno concluso che non ci sono prove di una sua maggiore malignità.[18][19][20] Per il nodulo solitario sono possibili trattamenti diversi rispetto a quelli consigliati per le tiroidi multinodulari.[21]
- Nodulo colloidale o cistico o iperplastico o incapsulato: l'architettura e morfologia del nodulo e la loro evoluzione hanno attinenza con il rischio che sia maligno.
- Nodulo "tossico", iperfunzionante, "caldo" o "freddo", ipofunzionante: l'ambiguo attributo "tossico" si deve a Plummer che nei primi anni del XX secolo ipotizzò che i tessuti dei noduli tiroidei secernessero un ormone anomalo, con effetti tossici. Solo successivamente si accertò che si trattava di una sovrapproduzione dei normali ormoni tiroidei.[22][23]
- Nodulo autonomo: l'attributo "autonomo" si riferisce a un nodulo sfuggito al controllo ipofisario. Il nodulo autonomo può produrre autonomamente ormoni tiroidei inibendo l'espressione di quelli ipofisari (TSH) quando è iperfunzionante.[24]
- Nodulo benigno: il 30-40% dei noduli solitari sono adenomi. In genere è un adenoma follicolare. Possono svilupparsi, ma più raramente, adenomi fetali, embrionali e papillari. Nella maggioranza dei casi, oltre il 70% dei casi, sono "freddi". Viene invece chiamato adenoma tossico, l'adenoma follicolare, iperfunzionante e autonomo. Frequentemente è solitario ma può anche essere associato al gozzo multinodulare tossico (morbo di Plummer).[15][23] L'aumentata produzione di ormoni tiroidei comporta una retroazione negativa sull'ormone ipofisario TSH. In un nodulo caldo associato a bassi valori di TSH è più basso il rischio che sia maligno.[24]
- Nodulo maligno: si tratta delle più frequenti neoplasie maligne del sistema endocrino. Il 95% sono tumori a istogenesi follicolare come:
- Carcinoma papillare
- Carcinoma follicolare
- Tumore a cellule di Hürthle
- Tumore a cellule chiare
- Tumore mucoepidermoide
- Carcinoma poco differenziato
- Carcinoma indifferenziato[25]
La valutazione del rischio che un nodulo sia maligno è uno dei principali obiettivi diagnostici.
Manifestazioni cliniche
[modifica | modifica wikitesto]Anche se la grande maggioranza dei noduli tiroidei è asintomatica questo non esclude il rischio di cancro alla tiroide. I noduli iperplastici e di grandi dimensioni possono portare a:
I noduli tossici possono essere associati a segni e sintomi dell'ipertiroidismo:
- battito cardiaco accelerato
- aumento dell'appetito
- nervosismo e irrequietezza
- rossore o vampate di calore della pelle
- perdita di peso.
Mentre quelli freddi possono essere associati a segni e sintomi dell'ipotiroidismo:
- pelle secca
- gonfiore del viso
- fatica
- perdita di capelli
- intolleranza al freddo
- aumento di peso.
Diagnosi
[modifica | modifica wikitesto]Anamnesi ed esame obiettivo
[modifica | modifica wikitesto]Il nodulo viene normalmente individuato con l'esame fisico, riscontrando la disomogeneità della sua massa alla palpazione, che può individuare anche noduli che non si manifestano con ingrossamenti e tumefazioni alla base del collo. Sempre più spesso è rilevato incidentalmente, viene chiamato incidentaloma, nel corso di esami di imaging effettuati nell'area del collo per altri accertamenti.[26][27]
Test di laboratorio
[modifica | modifica wikitesto]All'anamnesi, ispezione e palpazione segue normalmente l'indagine sulla funzionalità della tiroide.
La misurazione del TSH sierico è la migliore prova iniziale di laboratorio della funzione tiroidea e deve essere seguita dalla misurazione della tiroxina libera (FT4) e della triiodotironina libera (FT3) quando il valore TSH è diminuito e dalla misurazione degli anticorpi della perossidasi tiroidea (AbTPO) e FT4 quando il valore TSH è al di sopra dell'intervallo di riferimento.[16][26]
Una singola misurazione della calcitonina sierica non stimolata dovrebbe essere eseguita solo quando si sospetta un carcinoma midollare della tiroide.
Ecografia tiroidea
[modifica | modifica wikitesto]

In tutti i casi con noduli tiroide palpabili, gozzo multinodulare, sintomi di iper o ipotiroidismo, dovrebbe essere eseguita l'indagine ecografica con i seguenti obiettivi:
- Aiutare la diagnosi nei casi difficili (ad esempio, in presenza di tiroidite linfocitica cronica)
- Individuare i noduli nella tiroide o le alterazioni della ghiandola tiroidea.
- Rilevare le caratteristiche ecografiche che suggeriscono malignità e selezionare le lesioni per la biopsia.
- Valutare la presenza di crescita extracapsulare o linfonodi sospetti.
- Scegliere le caratteristiche dell'ago per la biopsia e la procedura più sicura.
- Ottenere una misura oggettiva del volume della ghiandola tiroidea e delle lesioni.[26]
Non esistono segni ecografici rivelatori del cancro alla tiroide, ma svariati segni che possono far sospettare la malignità delle lesioni.
| Caratteristiche ecografiche del nodulo[28][29] | |
|---|---|
| associate a più alto rischio di morbilità | associate a più basso rischio di morbilità |
|
|
Non ci sono prove conclusive che, come tradizionalmente riportato, il nodulo solitario di grandi dimensioni comporti un rischio morbilità maggiore dei noduli multipli, senza nodulo dominante. L'indagine ecografica permette inoltre di individuare linfoadenomegalie o metastasi linfonodali associate alle neoplasie tiroidee.
Agoaspirato tiroideo
[modifica | modifica wikitesto]L'indagine citologica viene normalmente eseguita con la biopsia dei tessuti aspirando dai noduli alcune cellule attraverso un sottile ago. Viene considerato il metodo più affidabile, in termini di sensibilità, specificità e accuratezza, per riconoscere la natura maligna dei noduli. L'agoaspirato, in sigla FNA dall'inglese fine needle aspiration viene normalmente eseguito sotto la guida dell'ecografia, per scegliere il nodulo e per centrare meglio l'area da cui prelevare i tessuti. Vista l'affidabilità e minima invasività, le più recenti linee guida raccomandano di eseguire l’agoaspirato su tutti i noduli con segni ecografici di sospetta malignità ≥ 10 mm, su tutti i noduli con basso o intermedio rischio di malignità ≥ 20 mm.[26] Quando l'FNA non fornisce adeguate informazioni citologiche, come può accadere con noduli particolarmente solidi, si può eseguire la biopsia tiroidea, in sigla CND, dall'inglese core needle biopsy, dove si utilizzano aghi trancianti di maggior calibro rispetto a quelli utilizzati per il FNA e si preleva un frammento di tessuto dal nodulo. L'indagine citologica permette una valutazione del rischio malignità con un conseguente suggerimento della terapia.
| Classificazione italiana 2014 della citologia tiroidea[30] | |||
|---|---|---|---|
| Codice | Categoria diagnostica | Rischio di malignità atteso (%) | Azione clinica suggerita |
| TIR1 | Non diagnostico | Non definito | Ripetere FNA con guida ecografica |
| TIR1C | Non diagnostico cistico | Basso, variabile in base al quadro clinico | Valutare nel contesto clinico eventualmente ripetere FNA |
| TIR2 | Non maligno/benigno | < 3 | Follow up |
| TIR3A | Lesione indeterminata a basso rischio | < 10 | Ripetere FNA/follow up |
| TIR3B | Lesione indeterminata ad alto rischio | 15-30 | Exeresi chirurgica |
| TIR4 | Sospetto di malignità | 60-80 | Exeresi chirurgica con eventuale esame intraoperatorio |
| TIR5 | Maligno | 95 | Exeresi chirurgica Approfondimento diagnostico in casi selezionati |
Scintigrafia tiroidea
[modifica | modifica wikitesto]
A: tiroide normale B: Malattia di Basedow-Graves C: Adenoma autonomo D: Adenoma tossico E: Tiroidite.
Il ruolo della scintigrafia, una volta esame cardine nella diagnostica della patologia nodulare tiroidea, è stato molto ridimensionato. Le più recenti linee guida limitano il suo utilizzo per il monitoraggio dei noduli iperfunzionanti specialmente nel quadro di una possibile terapia radiometabolica e per il riconoscimento dell'adenoma tossico o del gozzo multinodulare tossico a seguito del rilevamento di valori di TSH bassi.
Le cellule follicolari della tiroide utilizzano lo iodio per la sintesi degli ormoni tiroidei. Questo fa sì che iniettando in vena alcuni radionuclidi che sono identici o simili (iodomimetici) nelle loro proprietà chimiche allo iodio, questi dopo circa 15 minuti si accumulino nella tiroide.


La radiazione emessa dai radionuclidi viene rilevata da una gamma camera. L'indagine scintigrafica rilevando l'entità della captazione di tracciante radioattivo e la sua remissione nel tempo, valori che nello stesso nodulo possono differire a seconda del radionuclide utilizzato, permette di distinguere 2 tipi di noduli:
Nodulo caldo
[modifica | modifica wikitesto]Si tratta generalmente di un adenoma (singolo o nell’ambito di un gozzo multinodulare) dotato di autonomia funzionale cioè sconnesso dal controllo ipofisario. Nel nodulo autonomo si accumulano più radionuclidi. Ha la capacità di inibire la captazione da parte del tessuto tiroideo sano e può essere “tossico”, può cioè produrre ormoni tiroidei in eccesso. I noduli caldi sono molto raramente maligni. In loro presenza si tende a escludere il rischio di cancro, ma possono portare all'ipertiroidismo.
Nodulo freddo
[modifica | modifica wikitesto]I noduli che non assorbono o assorbono poco i traccianti radioattivi sono chiamati freddi. Sono per lo più benigni ma possono richiedere un'ulteriore indagine citologica per accertarne l'eventuale malignità. Nei paesi con iodio sufficiente fornire un singolo (solitari) è considerato nodi freddo fino a prova contraria come carcinoma della tiroide.
La maggior parte dei noduli sono isocaptanti o normofunzionanti, cioè né iperfunzionanti (cosiddetti caldi), né ipofunzionananti (cosiddetti freddi), questo non esclude completamente il rischio, per quanto basso, che siano maligni.
Terapia
[modifica | modifica wikitesto]I trattamenti dei noduli tiroidei dipendono molto dalla loro natura e questo rende ancor più rilevante la loro identificazione e classificazione diagnostica. Mentre varie linee guida indicano abbastanza nettamente di trattare chirurgicamente i noduli maligni specialmente in presenza di carcinomi differenziati[26][31][32] a oggi non esiste un trattamento preferenziale per i noduli tiroidei non diagnosticati chiaramente come maligni. La supplementazione alimentare di iodio, nelle aree geografiche dove lo iodio è normalmente carente, può ridurre il volume dei noduli nelle fasi iniziali ma non è efficace sui noduli una volta che si sono formati.[26] Le principali opzioni terapeutiche attualmente disponibili per i noduli tiroidei sono rappresentate dalla terapia soppressiva con levotiroxina, dalla terapia radiometabolica, dall’alcolizzazione dei noduli e dalla chirurgia. A queste opzioni si è recentemente aggiunta la termoablazione con laser o con radiofrequenze.[26][33]
Terapia soppressiva con levotiroxina
[modifica | modifica wikitesto]La terapia soppressiva consiste nel somministrare, sovradosandolo leggermente, l'ormone tiroideo levotiroxina (LT4) al fine di ridurre i valori di TSH e la stimolazione della attività tiroidea. L'efficacia di questa terapia è oggetto di controversia in quanto alcuni studi hanno evidenziato che la tendenza a crescere dei noduli tiroidei può persistere nonostante la terapia soppressiva e non viene raccomandata nelle linee guida. La somministrazione di LT4 a dosaggi non soppressivi è tuttora raccomandata per i giovani con ipotiroidismo subclinico o dovuto a tiroiditi autoimmuni e può essere considerata per giovani con un piccolo gozzo nodulare e valori di TSH non bassi.[26]
Terapia con iodio radioattivo
[modifica | modifica wikitesto]La terapia con iodio radioattivo o radiometabolica consiste nella somministrazione di iodio-radioattivo con dosaggi in grado di denaturare le proteine del tessuto tiroideo. Le radiazioni emesse dallo iodio radioattivo hanno un raggio di azione limitato a pochi millimetri e la dose di radiazioni a cui si espone l'organismo è relativamente bassa ed è specificamente concentrata nel tessuto tiroideo, sia normale sia tumorale.[33] La terapia con iodio radioattivo può essere considerata nei casi di gozzo iperfunzionante e/o sintomatico specialmente in soggetti già sottoposti a chirurgia tiroidea o per i quali la terapia chirurgica comporta specifici rischi.
Alcolizzazione
[modifica | modifica wikitesto]Viene chiamata alcolizzazione la terapia con iniezioni percutanee di etanolo, in sigla PEI dall'inglese percutaneous ethanol injection. Consiste nell’iniezione di alcool etilico, mediante ago sottile, all’interno del nodulo tiroideo. Ciò determina la denaturazione delle proteine con conseguente necrosi coagulativa e trombosi dei piccoli vasi dei noduli tiroidei. La PEI non è raccomandata per i noduli solidi o per il gozzo multinodulare con noduli solidi, mentre è considerata sicura ed efficace per noduli cistici o grandi noduli con un'importante componente liquida al loro interno. La PEI è considerata il trattamento di prima scelta per i grossi noduli cistici recidivanti.[26][33]
Terapia chirurgica della tiroide
[modifica | modifica wikitesto]L'intervento chirurgico può essere indicato nei seguenti casi:
- Indagine citopatologia che non esclude il cancro alla tiroide
- Nodulo solitario o struma miltinodulare di dimensioni superiori a 4 cm,
- Sintomi compressivi
- Segni di malignità (disfunzione del cavo vocale, linfoadenopatia)
Sono possibili varie procedure operative tradizionali:
- Resezione lobare totale (lobectomia) o parziale (enucleoresezione).
- Istemectomia.
- Lobistectomia.
- Tiroidectomia subtotale, quasi totale e totale.[34][35][36][37]
Stanno emergendo tecniche sempre meno invasive come la "chirurgia video-assisitita minimamente invasiva" o la termoablazione percutanea con laser o radiofrequenza (medicale).
Note
[modifica | modifica wikitesto]- ^ a b c American Association of Clinical Endocrinologists, American College of Endocrinology Associazione Medici Endocrinologi, Guidelines for clinical practice for the diagnosis and management of thyroid nodules- 2016 update, in Endocrine Practice, vol. 22.
- ^ Kuma K, Matsuzuka F, Kobayashi A e al., Outcome of long standing solitary thyroid nodules., in World J Surg, vol. 16, 1992, pp. 583-587.
- ^ Kuma K, Matsuzuka F, Yokozawa T, e al., Fate of untreated benign thyroid nodules: Results of long-term follow-up., in World J Surg, vol. 18, 1994, pp. 495-498.
- ^ MESH: Thyroid nodule
- ^ Tan GH, Gharib H (1997) Thyroid incidentalomas: management approaches to nonpalpable nodules discovered incidentally on thyroid imaging. Ann Intern Med 126:226–231
- ^ Ernest L. Mazzaferri, Management of a Solitary Thyroid Nodule, in N Engl J Med, vol. 328, 1993, pp. 553-559.
- ^ Walker J, Findlay D, Amar SS, Small PG, Wastie ML, Pegg CA, A prospective study of thyroid ultrasound scan in the clinically solitary thyroid nodule., in Br J Radiol, vol. 58, 1985, pp. 617–619.
- ^ Tan GH, Gharib H, Reading CC, Solitary thyroid nodule. Comparison between palpation and ultrasonography., in Arch Intern Med, vol. 155, 1995, pp. 2418–2423.
- ^ a b Laszlo Hegedüs, The Thyroid Nodule, in N Engl J Med, vol. 351, 21 ottobre 2004, pp. 1764-1771.
- ^ Clinical Practice Guidelines in Oncology: Thyroid Carcinoma V.I.2008. (PDF), National Comprehensive Cancer Network, 2008. URL consultato il 24 maggio 2017.
- ^ Cooper DS, Doherty GM, Haugen BR et al (2006) Management guidelines for patients with thyroid nodules and differentiated thyroid cancer. Thyroid 16:109–142
- ^ a b Anna Caramellino: Epidemiologia della malattia nodulare, delle tiroiditi e delle neoplasie della tiroide
- ^ Jemal A, Siegel R, Ward E et al (2010) Cancer statistics, 2010. CA Cancer J Clin 58:71–96
- ^ Endocrine Neoplasia, Dina M. Elaraj: Evaluation of the Thyroid Nodule, pp.23-34.
- ^ a b Medscape: Thyroid nodules, su emedicine.medscape.com. URL consultato il 26 maggio 2017 (archiviato dall'url originale il 23 ottobre 2018).
- ^ a b Mohamad Maghnie, Noduli della Tiroide-Approccio Clinico (PDF), su chped.it. URL consultato il 26 maggio 2017 (archiviato dall'url originale il 22 ottobre 2018).
- ^ Michael E. Decherd, Evaluation of a Thyroid Nodule (PDF), su utmb.edu. URL consultato il 26 maggio 2017 (archiviato dall'url originale il 27 agosto 2014).
- ^ Jena A, Patnayak R, Prakash J, Sachan A, Suresh V, Lakshmi AY., Malignancy in solitary thyroid nodule: A clinicoradiopathological evaluation., in Indian Journal of Endocrinology and Metabolism., vol. 19, n. 4, 2015, pp. 498-503.
- ^ Bouhabel S, Payne RJ, Mlynarek A, Hier M, Caglar D, Tamilia M., Are solitary thyroid nodules more likely to be malignant?, in J Otolaryngol Head Neck Surg., vol. 41, n. 2, 2012, pp. 119-23.
- ^ (DE) Seitz, Schüler, Rettemenmaier, Klinische Sonographie und sonographische Differenzialdiagnose, Thieme, 2008, p. 940, ISBN 978-3-13-126452-7.
- ^ Meei J. Yeung,Jonathan W. Serpell, Management of the Solitary Thyroid Nodule, in The Oncologist, vol. 13, n. 2, 2008, pp. 105-112.
- ^ D. Lynn Loriaux, A Biographical History of Endocrinology, John Wiley & Sons, 14 mar 2016
- ^ a b Mayo clinic, Hyperthyroidism (overactive thyroid)
- ^ a b Robert E.Cantor, N. David Charkes,The Effect of TSH on the Solitary Hyperfunctioning Thyroid Nodule
- ^ ISS: Basi scientifiche per la definizione di linee-guida in ambito clinico per i Tumori della Tiroide dell’Epitelio Follicolare - 2006
- ^ a b c d e f g h i AMERICAN ASSOCIATION OF CLINICAL ENDOCRINOLOGISTS, AMERICAN COLLEGE OF ENDOCRINOLOGY, AND ASSOCIAZIONE MEDICI ENDOCRINOLOGI MEDICAL GUIDELINES FOR CLINICAL PRACTICE FOR THE DIAGNOSIS AND MANAGEMENT OF THYROID NODULES – 2016 UPDATE
- ^ CLINICAL PRACTICE GUIDELINES FOR HYPOTHYROIDISM IN ADULTS: COSPONSORED BY THE AMERICAN ASSOCIATION OF CLINICAL ENDOCRINOLOGISTS AND THE AMERICAN THYROID ASSOCIATION
- ^ Giulio Giovanni Bergamaschi, L’ecografia ad alta definizione del nodulo tiroideo, 2012
- ^ C. Cappelli, M. Castellano, I. Pirola, D. Cumetti, B. Agosti, E. Gandossi, E. Agabiti Rosei, The predictive value of ultrasound findings in the management of thyroid nodules, in QJM, vol. 100, n. 1, 2007, pp. 29-35.
- ^ Classificazione Italiana 2014 della Citologia Tiroidea, su societaitalianadiendocrinologia.it.
- ^ Associazione Italiana Oncologia Medica: Linee guida - Tumori della tiroide - 2016
- ^ American Association of Clinical Endocrinologists - American College of Endocrinology: MEDICAL/SURGICAL GUIDELINES FOR CLINICAL PRACTICE: MANAGEMENT OF THYROID CARCINOMA - 2001 (PDF), su aace.com. URL consultato il 26 maggio 2017 (archiviato dall'url originale il 19 agosto 2017).
- ^ a b c ENDOWIKI - Pagina per i pazienti: Opzioni alternative per il trattamento dei noduli tiroidei benigni
- ^ F.Mattioli-Chirurgia della tiroide: Gozzo
- ^ F.Mattioli-Chirurgia della tiroide: Gli ipertiroidismi
- ^ F.Mattioli-Chirurgia della tiroide: Il cancro della tiroide
- ^ ENDOWIKI - Terapia chirurgica per la patologia nodulare tiroidea
Bibliografia
[modifica | modifica wikitesto]- Cord Sturgeon, Endocrine Neoplasia, Springer, 2010, DOI:10.1007/978-1-4419-0857-5, ISBN 978-1-4419-0856-8.
Voci correlate
[modifica | modifica wikitesto]Altri progetti
[modifica | modifica wikitesto] Wikimedia Commons contiene immagini o altri file su nodulo tiroideo
Wikimedia Commons contiene immagini o altri file su nodulo tiroideo
Collegamenti esterni
[modifica | modifica wikitesto]- ENDOWIKI: Tiroide, su endowiki.it.
- American Thyroid Association (ATA), su thyroid.org.
- European Thyroid Association (ETA), su eurothyroid.com.
- Ambulatorio carcinoma tiroideo - policlinico Umberto I di Roma [collegamento interrotto], su medicinasapienza.it.
- Endocrinochirurgia Forlì, su ausl.fo.it. URL consultato il 26 maggio 2017 (archiviato dall'url originale il 31 maggio 2009).
- Linee Guida dell'Associazione Italiana di Medicina Nucleare ed imaging molecolare (AIMN) per la terapia radiometabolica.