Рестеноза
| Рестеноза | |
|---|---|
| Латински | Restenosis |
 | |
| Класификација и спољашњи ресурси | |
| MeSH | D023903 |
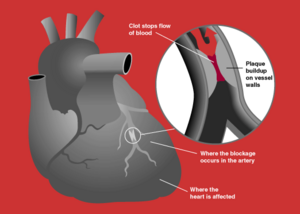
Рестеноза (енгл. Restenosis) поновно је сужавање артерија које може настати након интервентне ангиопластике или уградње стента, код око 40 - 50% болесника у периоду од 3 - 6 месеци од интервенције. Учесталост рестеноза применом стентова, након балон дилатације, може се смањити на 20 - 30% случајева, али и даље представља велики проблем у кардиологији и интервентној радиологији.[1]
Опште информације
[уреди | уреди извор]Ангиопластика је безбедан и ефикасан интервентна метода која има за циљ да одблокира сужења или зачепљања артерије. Током ове процедуре, катетер се убацује у артерију или вену у препони или руци пацијента и помера унапред кроз артерије, вене, аорту или артерије срца до места сужења и врши деблокирање или ширење лумена суженог дела крвног суда; надувавањем балона постављеног на врху катетера или постављањем стента. У почетку, ангиопластика је вршена само применом балон катетера, али технички напредак је омогућио и унапређење ове интервентне методе постављањем малих металних „престенова - стентова “ на место блокаде, након максималног растезања балона катетера или директном имплантацијом стента. Имплантирани стент у крвном суду игра улогу „скелета“ који одржава артерију отвореном након њеног растезања.
Ангиопластика и „техника стентовања“ се данас примењује широм света као алтернативна метода медицикаментној терапији и бајпас хирургији, за побољшање протока крви у срчаном мишићу, мозгу, удовима итд. Нажалост постоје и ограничења за примену ангиопластике и стентовања, од којих је једана и рестеноза.[2][3]
Након балон ангиопластике или имплантације стента, зид крвног суда пролази кроз бројне промене. Тромбоцити и фибрин прожимају место имплантације у року од неколико минута након повреде крвних судова или дугих канала. Након неколико сати до неколико дана, инфламаторне ћелија инфилтрирају место имплантације а глатке мишићне ћелија почињу да мигрирају ка лумен крвног суда или канала.
Током неколико недеља до неколико месеци, крвни суд се различито адаптира на новонасталу промену, или све већим смањењењем пречника лумена (негативни адаптацију) или повећањем пречника лумена (позитивн адаптација). Величина пречника лумена зависи од количине неоинтималне пролиферације и степена ремоделирања након интервенције. Након 6 месеци, од интервенције процес се стабилизује и смањује и битно смањује ризик од рестенозе.
Између 3% и 20% пацијената са стентом обложеним леком развија рестенозу. Такав стент полако ослобађа лек који помаже да се заустави накупљање ткива које изазива рестенозу. Док између 16% и 44% пацијената са „голим” металним стентовима (без лека) развија рестенозу.[4]
Епидемиологија
[уреди | уреди извор]Неколико спроведених студија[5]је показало да пречник лумена или дела лаумена након третмана један од главних узрока рестенозе. Употреба стентова смањила је стопу рестенозе у односу на ангиопластику. У зависности од методе која је примењена, ангиографијом је утврђена;[6][7]
- У око 50% болесника рестеноза до 6 месеци након балон ангиопластике, (која је захтевала понављање реваскуларизацију (ангиопластику) у око 20-30% болесника).
- Смањену учесталост рестенозе за мање од 10% након примене леком обложеног стента, али са и даље присутном рестенозом.
- Тромбозу која се скоро подједнако јављала код обе врсте стентова (Учесталост тромбозе код леком обложеног стента је практично идентична оној код стента од „голог“ метала и годишње износи 0,5-0,7%. Међутим, касна тромбоза стента (> 1 година) и даље се може јављати код леком обложеног стента, док је изузетно ретка код стента од „голог“ метала.
Патофизиологија
[уреди | уреди извор]
Рестеноза је формирање нових блокада (сужења) на месту ангиопластике или стента. Постоје два главна механизма у настанку рестенозе:
- Тромбоза
Ризик од тромбозе или згрушавање крви, на месту третмана највећи је непосредно након ангиопластике, као последица трауме - повреде ткива (истезањем балоном или металним стентом) која тежи да покрене процес згрушавања крви и тиме прекрије настало оштећење. Овај облик рестенозе може се значајно смањити коришћењем лекова против згрушавања крви за време у току и после поступка.[8]
- Раст (умножавање) ткива на месту третмана
Око стента који се налази у крвним судовима, новоформирано ткиво крвног суда пролиферира (буја) у и око арматуре стента, и све више га прожима и покрива. У почетку, ново ткиво се састоји од здравих (ендотелних) ћелија које облагажу зид артерија (ендотел). Ово је повољан учинак организма јер у ствара нормалну ендотелну облогу преко стента што омогућава дакрв глатко протиче преко неравних површина стента без згрушавања на његовим појединим деловима. Касније, се може формирати и ожиљно ткиво испод новоформиране здраве облоге стента.
У око 25%-30% болесника, раст ожиљка испод створене облоге ендотелних ћелија може бити толико дебео да омета проток крви и производи нову блокаду-стенозу (или рестенозу) око и у стенту. Ова врста рестенозе се најчешће може јавити од 3 до 6 месеца након интервенције, док је њена појава након 12 месеци доста ретка.[9]
Фактори ризика
[уреди | уреди извор]Можда имате већи ризик од развоја рестенозе ако:
Терапија
[уреди | уреди извор]Постоји много различитих опција за лечење рестенозе. Која од њих ће бити примењана зависи од индивидуалних околности.[4]
Поновно стентирање
Ако стент није правилно стављен или се није правилно проширио, такав стент ће можда морати да се поново прошири балоном под високим притиском. Ако је проблем прекомерни раст ткива, можда ће бити потребно поставити други стент.
Медикаменти
Ако је пацијенгт мао рестенозу више од два пута у истој области, може се применити сиролимус или цилостазол. Ови лекови помажу у смањењу количине ткива које се накупља у артерији.
Брахитерапија
Брахиотерапија је врста терапије зрачењем директно у унутрашњост артерије око 10 минута. Ово може помоћи у спречавању будућег раста ткива у артерији како се рестеноза не би поновила.
Операција коронарне артеријске премоснице
Ова операција користи здраве крвне судове из других делова тела би се заобиша блокирани део артерије. Један крај крвног суда ће бити причвршћен испод блокаде, а један крај изнад блокаде.
Перкутана техника
Ако пацијент има потпуну блокаду крвног суда може се урадити перкутана техника за уклањање блокада. Ово се ради кроз рез на кожи пласирањем специјалне жице водичи и катетера за уклањање блокаде.
Превенција
[уреди | уреди извор]Према препорукама Америчког удружења за срце мањи ризик од рестенозе могу имати особе које се буду придржавали следећих смерница које наводе седам фактора ризика за кардиоваскуларне болести које пацијенти могу да контролишу кроз промене у начину живота, а то су:[4]
- Одржавајте крвни притисак у нормалном опсегу (висок крвни притисак оптерећује пацијентово срце, артерије и бубреге).
- Контролисати ниво холестерола (висок холестерол доводи до стварања плака који може зачепити артерије).
- Смањите шећер у крви (висок ниво шећера у крви може оштетити органе).
- Остати активан (довољно вежбање продужава живот и побољшате квалитет живота=.
- Јести здраву исхрану (исхрана за здравље срца је један од најефикаснијих начина за превенцију и преокретање срчаних болести).
- Смршати (прекомерна тежина оптерећује срце, плућа, скелет и крвне судове).
- Престати са пушењем (пушење повећава ризик од срчаних болести).
Види још
[уреди | уреди извор]Извори
[уреди | уреди извор]- ^ (језик: енглески)Forgos, Richard M.D. Restenosis After Angioplasty and Stenting (August 2004)„[Medical Review Board”. Архивирано из оригинала 04. 03. 2016. г. Приступљено 26. 1. 2011.]
- ^ Serruys, Patrick W.; De Jaegere, Peter; Kiemeneij, Ferdinand; MacAya, Carlos; Rutsch, Wolfgang; Heyndrickx, Guy; Emanuelsson, Hakan; Marco, Jean; Legrand, Victor; Materne, Pierre; Belardi, Jorge; Sigwart, Ulrich; Colombo, Antonio; Goy, Jean Jacques; Van Den Heuvel, Paul; Delcan, Juan; Morel, Marie-Angele (1994). „A Comparison of Balloon-Expandable-Stent Implantation with Balloon Angioplasty in Patients with Coronary Artery Disease”. New England Journal of Medicine. 331 (8): 489—495. PMID 8041413. doi:10.1056/NEJM199408253310801.
- ^ (језик: енглески)Fischman DL, Leon MB, Baim DS. „A randomized comparison of coronary-stent placement and balloon angioplasty in the treatment of coronary artery disease.”. Stent Restenosis Study Investigators. New England Journal of Medicine. 331: 496—501. 1994..[CrossRef]„[Medline”.]
- ^ а б в Contributors, WebMD Editorial. „What to Know About Restenosis”. WebMD (на језику: енглески). Приступљено 2024-05-25.
- ^ Kaltoft A, Kelbaek H, Klovgaard L, Terkelsen CJ, Clemmensen P, Helqvist S; et al. (март 2010). „Increased rate of stent thrombosis and target lesion revascularization after filter protection in primary percutaneous coronary intervention for ST-segment elevation myocardial infarction: 15-month follow-up of the DEDICATION (Drug Elution and Distal Protection in ST Elevation Myocardial Infarction) trial.”. Journal of the American College of Cardiology. 55 (9): 867—71.
- ^ Fischman DL, Leon MB, Baim DS; et al. (август 1994). „A randomized comparison of coronary-stent placement and balloon angioplasty in the treatment of coronary artery disease. Stent Restenosis Study Investigators”. New England Journal of Medicine. 331 (8): 496—501.
- ^ Serruys PW, de Jaegere P, Kiemeneij F; et al. (август 1994). „A comparison of balloon-expandable-stent implantation with balloon angioplasty in patients with coronary artery disease. Benestent Study Group.”. New England Journal of Medicine. 331 (8): 489—95.
- ^ Dick, Petra; Wallner, Hubert; Sabeti, Schila; Loewe, Christian; Mlekusch, Wolfgang; Lammer, Johannes; Koppensteiner, Renate; Minar, Erich; Schillinger, Martin (2009). „Balloon angioplasty versus stenting with nitinol stents in intermediate length superficial femoral artery lesions”. Catheterization and Cardiovascular Interventions. 74 (7): 1090—5.
- ^ (језик: енглески)Serruys PW, Luijten HE, Beatt KJ. „Incidence of restenosis after successful coronary angioplasty: a time- related phenomenon: a quantitative angiographic study in 342 consecutive patients at 1, 2, 3, and 4 months.”. Circulation. 77: 361—371. 1988..[Abstract/Free Full Text]
Спољашње везе
[уреди | уреди извор]- „British Heart Foundation-Angioplasty”. Архивирано из оригинала 27. 11. 2010. г.
- American Heart Association-Stenting
- „Risks of cardiac catheterisation”. Архивирано из оригинала 28. 12. 2010. г.
 | Молимо Вас, обратите пажњу на важно упозорење у вези са темама из области медицине (здравља). |