Wiki Article
Pimecrolimus
Nguồn dữ liệu từ Wikipedia, hiển thị bởi DefZone.Net
 | |
 | |
| Clinical data | |
|---|---|
| Trade names | Elidel |
| AHFS/Drugs.com | Monograph |
| Pregnancy category |
|
| Routes of administration | topical |
| Drug class | immunosuppressant |
| ATC code | |
| Legal status | |
| Legal status |
|
| Pharmacokinetic data | |
| Bioavailability | low systemic absorption |
| Protein binding | 74%–87% |
| Metabolism | Hepatic CYP3A |
| Identifiers | |
| |
| CAS Number | |
| PubChem CID | |
| DrugBank | |
| ChemSpider | |
| UNII | |
| ChEMBL | |
| CompTox Dashboard (EPA) | |
| ECHA InfoCard | 100.124.895 |
| Chemical and physical data | |
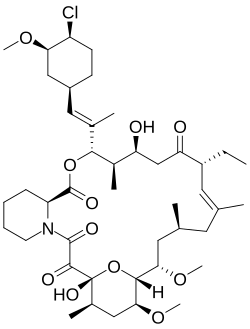
| Formula | C43H68ClNO11 |
| Molar mass | 810.46 g·mol−1 |
| 3D model (JSmol) | |
| |
| |
| | |
Pimecrolimus is an immunosuppressant drug of the calcineurin inhibitor class used in the treatment of atopic dermatitis (eczema).
It is available as a topical cream. It was developed and formerly marketed by Novartis under the trade name Elidel.
Medical uses
[edit]It has been proven to be effective in various inflammatory skin diseases, e.g., seborrheic dermatitis,[1] cutaneous lupus erythematosus,[2] oral lichen planus,[3] vitiligo,[4] and psoriasis.[5][6] Tacrolimus and pimecrolimus are both calcineurin inhibitors and function as immunosuppressants.[7]
Atopic dermatitis
[edit]If topical corticosteroids and moisturisers fail in the treatment of atopic dermatitis, short-term treatment with topical calcineurin inhibitors such as tacrolimus or pimecrolimus may be tried. Both tacrolimus and pimecrolimus are effective and safe to use in AD.[8][9]
Side effects
[edit]In January 2006, the United States Food and Drug Administration (FDA) announced that Elidel packaging would be required to carry a black box warning regarding the potential increased risk of lymph node or skin cancer, as for the similar drug tacrolimus, whereas current practice by UK dermatologists is not to consider this a significant real concern and they are increasingly recommending the use of such new drugs.[10]
Importantly, although the FDA has approved updated black-box warning for tacrolimus and pimecrolimus, the recent report of the American Academy of Dermatology Association Task Force finds that there is no causal proof that topical immunomodulators cause lymphoma or nonmelanoma skin cancer, and systemic immunosuppression after short-term or intermittent long-term topical application seems an unlikely mechanism.[11] Another recent review of evidence concluded that postmarketing surveillance shows no evidence for this systemic immunosuppression or increased risk for any malignancy.[12]
A 2023 systematic review and meta-analysis published in The Lancet Child & Adolescent Health further concluded with moderate-certainty evidence that the two drugs were not associated with any increased risk of cancer.[13] However, strong debates and controversies continue regarding the exact indications of immunomodulators and their duration of use in the absence of active controlled trials.[14] Dermatologists' and allergists' professional societies, the American Academy of Dermatology,[15] and the American Academy of Allergy, Asthma, and Immunology, have protested the inclusion of the black box warning. The AAAAI states "None of the information provided for the cases of lymphoma associated with the use of topical pimecrolimus or tacrolimus in AD indicate or suggest a causal relationship."[16]
Pharmacology
[edit]Pimecrolimus is an ascomycin macrolactam derivative. It has been shown in vitro that pimecrolimus binds to FKBP1A and also inhibits calcineurin.[citation needed] Thus pimecrolimus inhibits T-cell activation by inhibiting the synthesis and release of cytokines from T-cells. Pimecrolimus also prevents the release of inflammatory cytokines and mediators from mast cells.[citation needed]
Pimecrolimus, like tacrolimus, belongs to the ascomycin class of macrolactam immunosuppressives, acting by the inhibition of T-cell activation by the calcineurin pathway and inhibition of the release of numerous inflammatory cytokines, thereby preventing the cascade of immune and inflammatory signals.[17] Pimecrolimus has a similar mode of action to that of tacrolimus but is more selective, with no effect on dendritic (Langerhans) cells.[18] It has lower permeation through the skin than topical steroids or topical tacrolimus[19] although they have not been compared with each other for their permeation ability through mucosa. In addition, in contrast with topical steroids, pimecrolimus does not produce skin atrophy.[20]
Development and production
[edit]Pimecrolimus was developed by Novartis. Its development number was ascomycin derivative ASM 981.[21]
The New Drug Application (NDA) was filed December 15, 2000. It received US FDA approval on December 13, 2001.[22] At its US approval, it was one of the first new eczema treatments introduced since the topical corticosteroids of the 1950s.[23] It is available as a topical cream, once marketed by Novartis. Since early 2007, Galderma has been promoting the compound in Canada. The trade name is Elidel.
References
[edit]- ^ Firooz A, Solhpour A, Gorouhi F, Daneshpazhooh M, Balighi K, Farsinejad K, et al. (August 2006). "Pimecrolimus cream, 1%, vs hydrocortisone acetate cream, 1%, in the treatment of facial seborrheic dermatitis: a randomized, investigator-blind, clinical trial". Archives of Dermatology. 142 (8): 1066–1067. doi:10.1001/archderm.142.8.1066. PMID 16924062.
- ^ Kreuter A, Gambichler T, Breuckmann F, Pawlak FM, Stücker M, Bader A, et al. (September 2004). "Pimecrolimus 1% cream for cutaneous lupus erythematosus". Journal of the American Academy of Dermatology. 51 (3): 407–410. doi:10.1016/j.jaad.2004.01.044. PMID 15337984.
- ^ Gorouhi F, Solhpour A, Beitollahi JM, Afshar S, Davari P, Hashemi P, et al. (November 2007). "Randomized trial of pimecrolimus cream versus triamcinolone acetonide paste in the treatment of oral lichen planus". Journal of the American Academy of Dermatology. 57 (5): 806–813. doi:10.1016/j.jaad.2007.06.022. PMID 17658663.
- ^ Boone B, Ongenae K, Van Geel N, Vernijns S, De Keyser S, Naeyaert JM (2007). "Topical pimecrolimus in the treatment of vitiligo". European Journal of Dermatology. 17 (1): 55–61. doi:10.1684/ejd.2007.0093 (inactive 12 July 2025). PMID 17324829.
{{cite journal}}: CS1 maint: DOI inactive as of July 2025 (link) - ^ Kreuter A, Sommer A, Hyun J, Bräutigam M, Brockmeyer NH, Altmeyer P, Gambichler T (September 2006). "1% pimecrolimus, 0.005% calcipotriol, and 0.1% betamethasone in the treatment of intertriginous psoriasis: a double-blind, randomized controlled study". Archives of Dermatology. 142 (9): 1138–1143. doi:10.1001/archderm.142.9.1138. PMID 16983001.
- ^ Jacobi A, Braeutigam M, Mahler V, Schultz E, Hertl M (2008). "Pimecrolimus 1% cream in the treatment of facial psoriasis: a 16-week open-label study". Dermatology. 216 (2): 133–136. doi:10.1159/000111510. PMID 18216475. S2CID 35741213.
- ^ Scheinfeld N (July 2004). "The use of topical tacrolimus and pimecrolimus to treat psoriasis: a review". Dermatology Online Journal. 10 (1): 3. doi:10.5070/D35ZK7V6CS. PMID 15347485.
- ^ Cury Martins J, Martins C, Aoki V, Gois AF, Ishii HA, da Silva EM (July 2015). "Topical tacrolimus for atopic dermatitis". The Cochrane Database of Systematic Reviews. 2015 (7) CD009864. doi:10.1002/14651858.CD009864.pub2. PMC 6461158. PMID 26132597.
- ^ Devasenapathy N, Chu A, Wong M, Srivastava A, Ceccacci R, Lin C, et al. (January 2023). "Cancer risk with topical calcineurin inhibitors, pimecrolimus and tacrolimus, for atopic dermatitis: a systematic review and meta-analysis". The Lancet. Child & Adolescent Health. 7 (1): 13–25. doi:10.1016/S2352-4642(22)00283-8. PMID 36370744. S2CID 253470127.
- ^ Cox NH, Smith CH (December 2002). "Advice to dermatologists re topical tacrolimus". Therapy Guidelines Committee. British Association of Dermatologists. Archived from the original (DOC) on 2006-05-25.
- ^ Berger TG, Duvic M, Van Voorhees AS, VanBeek MJ, Frieden IJ (May 2006). "The use of topical calcineurin inhibitors in dermatology: safety concerns. Report of the American Academy of Dermatology Association Task Force". Journal of the American Academy of Dermatology. 54 (5): 818–823. doi:10.1016/j.jaad.2006.01.054. PMID 16635663.
- ^ Spergel JM, Leung DY (July 2006). "Safety of topical calcineurin inhibitors in atopic dermatitis: evaluation of the evidence". Current Allergy and Asthma Reports. 6 (4): 270–274. doi:10.1007/s11882-006-0059-7. PMID 16822378. S2CID 40761750.
- ^ Devasenapathy N, Chu A, Wong M, Srivastava A, Ceccacci R, Lin C, et al. (January 2023). "Cancer risk with topical calcineurin inhibitors, pimecrolimus and tacrolimus, for atopic dermatitis: a systematic review and meta-analysis". The Lancet. Child & Adolescent Health. 7 (1): 13–25. doi:10.1016/S2352-4642(22)00283-8. PMID 36370744. S2CID 253470127.
- ^ Stern RS (September 2006). "Topical calcineurin inhibitors labeling: putting the "box" in perspective". Archives of Dermatology. 142 (9): 1233–1235. doi:10.1001/archderm.142.9.1233. PMID 16983018.
- ^ "Statement Regarding FDA Decision On Two Eczema Medications By American Academy Of Dermatology". Archived from the original on 2008-04-07. Retrieved 2007-09-24.
- ^ Fonacier L, Spergel J, Charlesworth EN, Weldon D, Beltrani V, Bernhisel-Broadbent J, et al. (June 2005). "Report of the Topical Calcineurin Inhibitor Task Force of the American College of Allergy, Asthma and Immunology and the American Academy of Allergy, Asthma and Immunology". The Journal of Allergy and Clinical Immunology. 115 (6): 1249–1253. doi:10.1016/j.jaci.2005.04.006. PMID 15940142.
- ^ Allen BR, Lakhanpaul M, Morris A, Lateo S, Davies T, Scott G, et al. (November 2003). "Systemic exposure, tolerability, and efficacy of pimecrolimus cream 1% in atopic dermatitis patients". Archives of Disease in Childhood. 88 (11): 969–973. doi:10.1136/adc.88.11.969. PMC 1719352. PMID 14612358.
- ^ Meingassner JG, Kowalsky E, Schwendinger H, Elbe-Bürger A, Stütz A (October 2003). "Pimecrolimus does not affect Langerhans cells in murine epidermis". The British Journal of Dermatology. 149 (4): 853–857. doi:10.1046/j.1365-2133.2003.05559.x. PMID 14616380. S2CID 26517363.
- ^ Billich A, Aschauer H, Aszódi A, Stuetz A (January 2004). "Percutaneous absorption of drugs used in atopic eczema: pimecrolimus permeates less through skin than corticosteroids and tacrolimus". International Journal of Pharmaceutics. 269 (1): 29–35. doi:10.1016/j.ijpharm.2003.07.013. PMID 14698574.
- ^ Murrell DF, Calvieri S, Ortonne JP, Ho VC, Weise-Riccardi S, Barbier N, Paul CF (November 2007). "A randomized controlled trial of pimecrolimus cream 1% in adolescents and adults with head and neck atopic dermatitis and intolerant of, or dependent on, topical corticosteroids". The British Journal of Dermatology. 157 (5): 954–959. doi:10.1111/j.1365-2133.2007.08192.x. PMID 17935515. S2CID 34706897.
- ^ Eichenfield, L, Lucky, A, Boguniewicz, M (April 2002). "Safety and efficacy of pimecrolimus (ASM 981) cream 1% in the treatment of mild and moderate atopic dermatitis in children and adolescents". Journal of the American Academy of Dermatology. 46 (4): 495–504. doi:10.1067/mjd.2002.122187. PMID 11907497.
- ^ "Application No.: 21-302 Elidel (Pimecrolimus) Cream". US DHHS. Retrieved 11 April 2024.[dead link]
- ^ "US SEC FORM 20-F NOVARTIS AG filed January 31, 2007" (PDF). www.novartis.com. NOVARTIS Inc. 31 January 2007. Retrieved 11 April 2024.
External links
[edit]- FDA News
- NPS RADAR Archived 2008-07-19 at the Wayback Machine
- Statement Regarding FDA Decision on Two Eczema Medications by American Academy of Dermatology at the Wayback Machine (archived 2008-04-07)